Язва желудка и двенадцатиперстной кишки является симптомом сложного по этиологии, патогенезу и клиническому проявлению заболевания, которое носит характер общего патологического процесса. Это заболевание развивается на почве нарушения функции центральной нервной системы. «В возникновении и развитии язвенной болезни ведущее место должно принадлежать высшему регуляторному центру — коре головного мозга» (К. М. Быков и И. Т. Курцын). Язвенную болезнь следует рассматривать с точки зрения учения И. П. Павлова как результат образования очага перевозбуждения в коре головного мозга, откуда идут патологические импульсы через вегетативную нервную систему на периферию, т. е. к желудку. Вследствие этих импульсов происходит нарушение иннервации и образуется трофическое поражение желудочной стенки — хроническая язва. Источник для создания патологического очага возбуждения в коре может быть различный. Он может локализоваться и на периферии, в любом органе, откуда идут интероцептивные импульсы в кору и создают там очаг возбуждения (связь язвенной болезни с аппендицитом, И. И. Греков). В ряде случаев очаг возбуждения в коре возникает вследствие каких-либо других внешних влияний на организм, в частности, различного рода психических переживаний. При изложении вопросов патогенеза язвенной болезни мы уделим основное внимание тем формам язв, которые подлежат хирургическому лечению. К ним относятся: хроническая язва желудка и двенадцатиперстной кишки, прободная и кровоточащая язва, язвы, пенетрирующие в соседние органы (в печень, поджелудочную железу), и язвы, подозрительные на развитие рака. При хронических язвах вопрос об оперативном лечении хирурги ставят осторожно в каждом отдельном случае, но при хронических и осложненных язвах методом выбора является оперативный, а именно резекция желудка. Основываясь на больших современных статистиках, можно считать, что резекция излечивает основное страдание и восстанавливает трудоспособность больных. Если по вопросу о показаниях к хирургическому лечению хронической язвы желудка и двенадцатиперстной кишки и существуют разногласия, то это объясняется тем, что авторы берут различные критерии для решения вопроса о сроках вмешательства и сравнивают исходы после различных методов операций. В то время как относительно показаний к хирургическому лечению хронических неосложненных и кровоточащих язв до сих пор существуют разные точки зрения, при прободении язвы и стенозе привратника безусловные показания к операции признаются всеми. Патогенез В патогенезе язвенной болезни очень важны два фактора: переваривающее действие желудочного сока при наличии в нем соляной кислоты и утрата местной резистентности слизистой оболочкой, что и выражается термином «пептическая язва». В результате действия соляной кислоты на слизистую желудка возникает местный некроз ткани, развивается эрозия. Этот процесс может ликвидироваться или же принять хроническое течение без наклонности к заживлению. На вопрос, почему в нормальных условиях слизистая оболочка здорового желудка не подвергается переваривающему действию желудочного сока или, вернее, почему в некоторых случаях понижается сопротивляемость слизистой оболочки, дается много разных ответов и против каждого из них можно выдвинуть ряд возражений. Согласно механической теории, в основе возникновения язвы желудка лежит травматический фактор (грубая пиша). Эта теория не может нас удовлетворить ввиду своей элементарности. Эксперименты с повреждением слизистой желудка не подтверждают такой гипотезы: язва не возникает, травмированные участки быстро эпителизируются. При механической теории обращается внимание и на то, что язва образуется на малой кривизне желудка, где слизистая менее подвижна и поэтому легче подвергается травме пищей, что также недостаточно обосновано. Против этого можно возразить, что у всех людей строение слизистой малой кривизны и ее подслизистого слоя одинаково, однако язва возникает лишь у особо предрасположенных к ней лиц. По сосудистой теории, возникновение язвы объясняется изменениями, возникающими в сосудах, развитием тромбов и эмболий, вследствие чего анемизированные участки слизистой подвергаются воздействию активного желудочного сока. Возражения против этой теории сводятся к тому, что при вскрытии умерших от какого-либо заболевания и страдавших язвой часто не обнаруживают никаких изменений в сосудах желудка.
По теории воспаления возникновению язвы желудка предшествует гастрит, но многие клиницисты и патологоанатомы склонны признавать гастрит не предшествующим, а сопутствующим язве процессом. Согласно нейрососудистой теории, нарушаются функции вегетативной нервной системы, что влечет за собой спазм мускулатуры желудка. Вслед за этим спазмом местно развивается ишемия стенки желудка. Кроме того, за спазмом привратника следует гиперфункция фундальных желез, гиперсекреция. Явления эти могут возникать рефлекторно при ряде патологических процессов в брюшной полости (аппендицит и др.) или брюшной стенки (грыжа белой линии). По нейрогенной теории происхождение язвы желудка объясняется органическим заболеванием центральной нервной системы, функциональными нарушениями вегетативной нервной системы, а также влиянием нервно-психического фактора. Согласно большинству перечисленных выше теорий, принадлежащих зарубежным авторам, возникновение и развитие язвенной болезни объясняются с узколокалистической точки зрения без связи как со сложными механизмами регуляций, так и с высшими отделами центральной нервной системы. Представители отечественной медицины высказывали иные объяснения этиологии и патогенеза язвенной болезни. По представлению отечественных клинических школ (Н. Д. Стражеско, М. П. Кончаловский, В. Н. Смотров, М. В. Черноруцкий и др.), язвенная болезнь не является прежде всего местным заболеванием, поражающим только желудок и двенадцатиперстную кишку, а это — общее страдание организма. Заболевание развивается не в зависимости от какого-либо одного местного фактора, а под влиянием нарушения функций нервной системы, под влиянием рефлексов с других органов, нарушения обмена и нервно-психических факторов. Отечественные клиницисты создавали свои представления о патогенезе язвенной болезни под влиянием работ И. П. Павлова. В возникновении и развитии такого синтетического учения о язвенной болезни большое значение имели труды И. М. Сеченова, И. П. Павлова, а также К. М. Быкова, И. П. Разенкова и др. Большой вклад в толкование вопросов этиологии язвенной болезни желудка внес Н. Н. Бурденко и его ученики (О. В. Николаев, В. В. Лебеденко), а также Б. Н. Могильницкий и А. Д. Сперанский. Их экспериментальные работы и клинические наблюдения показали, что при заболеваниях мозга, при разрушении у животных hypothalami и corporis Luisii, при опухолях мозга развиваются язвы в стенке желудка. Из исследований А. Д. Сперанского видно, что язвенный процесс в желудке может развиться при поражении любого участка нервной системы. К. М. Быков и его ученики установили, что в основе патогенеза язвенной болезни лежит расстройство кортикальных рефлексов в их центральной части, т. е. в коре головного мозга. И, наконец, последнее, на что надо указать, это конституциональные особенности больных язвой, у которых даже небольшие раздражения могут вызвать нейросекреторную, нейромоторную и нейровазомоторную реакцию желудка. Эти сперва функциональные расстройства ведут дальше к органическим изменениям (язва). Из сказанного вытекает следующее: 1. Все теории, на основании которых были предприняты попытки объяснить этиологию и патогенез язвенной болезни путем местных изменений в желудке без связи со всем организмом и без учета влияний коры головного мозга, не могут быть признаны удовлетворительными. 2. Местные изменения в желудке в виде язвы являются только симптомом общего заболевания, в возникновении которою решающее место принадлежит нарушению регулирующей роли коры головного мозга. 3. Возникновение язвы в определенных местах желудочно-дуоденальной системы происходит под влиянием центробежных импульсов, вызывающих спазм мускулатуры и сосудов стенки желудка при пониженной сопротивляемости слизистой. В результате таких нервнотрофических расстройств происходит переваривание слизистой и стенки желудка соком (пептическая язва). 4. Дальнейшее углубление и осложнение язвенного процесса происходят под влиянием присоединения к прежним факторам новых импульсов с интерорецепторов патологически измененного органа. Импульсы от центра к органу и от органа к центру создают «порочный круг». 5. В этиологии и патогенезе язвенной болезни играет роль ряд факторов нервнотрофического, вазоспазматического, эндокринного, биохимического и другого характера, но «дирижирует», по выражению К. М. Быкова, всем этим «ансамблем» высший регуляторный центр — кора головного мозга, повреждение которого и ведет к заболеванию. Патологическая анатомия Каковы же патологоанатомические изменения, связанные с язвой желудка и двенадцатиперстной кишки, обнаруживаемые при операциях? В основном это язва желудка и двенадцатиперстной кишки, рубцовый стеноз привратника, рубцовое укорочение малой кривизны (желудок-«улитка»), пенетрирующая язва. О развитии рака из язвы и об изменениях при прободении и кровотечении будет сказано ниже. Стеноз привратника или двенадцатиперстной кишки является следствием рубцевания язвы. При операции мы находим в области привратника плотный рубец, который часто, как кольцо, охватывает и сжимает привратник. Просвет его иногда почти совершенно закрыт. На препарате такого желудка нередко нельзя провести через отверстие привратника даже тонкий зонд. Во время операции иногда е большим трудом удается выделить место сужения из окружающих спаек. Желудок при стенозе привратника обычно резко растянут и увеличен, стенки его истончены. Желудок — «улитка» образуется в результате наличия обширных рубцов, стягивающих малую кривизну. Последняя становится укороченной, привратник притягивается к кардиальной части, а сохранившаяся большая кривизна придает вследствие этого желудку форму мешка. Выделение такого желудка представляет большие трудности из-за сращений, плотного инфильтрата в малом сальнике и деформации желудка. Пенетрирующая язва локализуется обычно в таких местах, откуда ее разрушительное действие распространяется на тот или иной орган (поджелудочная железа, левая доля печени, сальник, брыжейка поперечно ободочной кишки или сама кишка). При пенетрации язвы желудок в этом участке обычно фиксирован и место пенетрации окружено значительными спайками. Отделить желудок от соседних органов в таких случаях весьма трудно. Стенка желудка обычно при этом инфильтрирована и хрупка. Очень часто при пенетрирующей язве желудка или двенадцатиперстной кишки дно язвы расположено на том органе, в который язва пенетрировала (печень, поджелудочная железа). При отделении желудка от данного органа неизбежно получается «отрыв» желудка от него, в стенке желудка образуется отверстие, а дно язвы остается на том или ином органе. Укажем на патологоанатомические изменения при язве двенадцатиперстной кишки. Язва чаще локализуется в начальном отрезке двенадцатиперстной кишки, тотчас же за привратником, на передней или задней стенке; реже она располагается ниже, но никогда не ниже фатерова сосочка. Инфильтрат, окружающий язву и распространяющийся на поджелудочную железу (при пенетрации), фиксирует кишку. Если этот инфильтрат спускается далеко вниз, то при выделении кишки возникает риск повредить место впадения протоков. Кроме того, вокруг двенадцатиперстной кишки обычно развиваются спайки (перидуоденит). При операции эти изменения создают большие трудности для хирурга, вынужденного мобилизовать двенадцатиперстную кишку из-под спаек, покрывающих кишку и притягивающих к ней желчный пузырь и толстую кишку. Таковы сложные изменения, наблюдающиеся ори хронической язве желудка и двенадцатиперстной кишки. Симптомы и клиника Симптомы и течение язвенной болезни достаточно характерны и хорошо известны. Мы вкратце приведем их в отношении тех форм, которые требуют хирургического лечения, в первую очередь при хронической осложненной язве. Прежде чем говорить об отдельных симптомах, необходимо подчеркнуть важность изучения анамнеза больного. Обычно при язвенной болезни анамнез бывает длительный — 10 — 15 — 20 лет, причем в течении болезни отмечается периодичность. «Правильно собранный анамнез дает иногда за четверть часа много больше, чем масса всевозможных исследований» (Галыперн). На основании анамнеза устанавливают длительность болезни, периодичность обострения болей, нерегулярность питания, грубую пищу, недостаточное введение жиров, протеинов, витаминов, злоупотребление алкоголем и никотином. Больные язвенной болезнью обычно сообщают о ряде нервных или психических влияний, о заболеваемости среди родственников желудочными болезнями, о том, что искусственно вызываемая рвота облегчает боли. Кроме того, обычно в анамнезе имеются указания на длительное консервативное лечение в терапевтических учреждениях и на курортах. Безуспешность консервативного лечения заставляет больных искать помощи у хирурга. Таким образом, анамнез устанавливает длительность течения болезни и безрезультатность консервативного лечения. Характерным для таких больных является ведущий симптом — боль, локализующаяся в разных местах эпигастральной области (справа или слева от средней линии), с различной иррадиацией и зависимостью от приема пищи. Боли могут возникать через разные сроки после еды или появляться при пустом желудке (голодные, ночные боли). Причины, пути распространения и механизм возникновения болей при язве желудка представляют очень сложную проблему. Боли могут быть вызваны спазмом привратника и герметизмом желудка (В. Р. Брайцев), наличием невром вблизи язвы (Н. Н. Бурденко), воспалительным процессом и пр. Болевые импульсы могут распространяться: 1) по висцеральным нервам, 2) из воспаленных тканей вокруг желудка но чувствительным цереброспинальным нервам, 3) по диафрагмальным нервам. Клинически различают боли ранние (через полчаса — час после еды), поздние (через 5 — 6 часов после приема пищи), боли натощак и голодные. Из субъективных симптомов надо отметить диолоптические явления в виде отрыжки и тошноты. Далее больные указывают на повышенный аппетит, однако боязнь болей заставляет их отказываться от еды (анорексия). Кроме того, больные жалуются на слабость и понижение или утр ату трудоспособности. Из объективных симптомов следует указать прежде всего на характерный общий вид, на «тип» язвенных больных. Эти больные большей частью очень худые, у многих из них отмечается наклонность к спазмофилии. Согласно исследованиям В. Н. Смотрова, у них выражена латентная множественная витаминная недостаточность, а также гипопротеинемия в результате недостаточности белковой пищи, что обусловливается длительным качественным ограничением рациона. При осмотре живота обычно у таких больных бросается в глаза характерная пигментация кожи, возникающая в результате длительного применения грелок. В случаях стеноза привратника иногда уже при осмотре живота можно видеть через истонченную брюшную стенку контуры увеличенного желудка, усиленную или слабую перистальтику его. При пальпации определяется болезненность соответственно локализации язвы или воспалительного инфильтрата, дающего иногда впечатление опухоли (ulcus tumor). При пальпации устанавливают напряжение мышц надчревной области. У таких больных иногда бывают повторяющиеся рвоты большими количествами съеденной пищи. При легком сотрясении стенки живота при стенозе привратника получается симптом плеска. Остальные данные, подтверждающие наличие язвы желудка или двенадцатиперстной кишки, устанавливаются путем ряда исследований, к которым относится анализ желудочного сока, рент-генологическое исследование, гастроскопия и др. Методы исследования Подробное изложение методов исследования желудка, двенадцатиперстной кишки и патологических изменений в них в отношении как химизма, так и моторной функции приводится в специальных руководствах по диагностике заболеваний. Здесь же уместно будет коротко остановиться лишь на некоторых наиболее принятых диагностических приемах. Исследование желудочного сока производят после завтрака по Лепорскому. В настоящее время пользуются также фракционным методом исследования, например, с применением кофеинового завтрака по Катчу (0,2 Coffeini puri в 300 мл дестиллированной воды). Этот метод позволяет путем периодического извлечения сока тонким зондом судить о динамике секреции и изменений ее качества. Введение зонда натощак само по себе дает представление о расстройстве моторной функции желудка (задержка в нем пищи и скопившейся жидкости). В настоящее время придавать столь большое значение повышению кислотности желудочного сока уже не склонны, как в ранний период изучения язвенной болезни. Из накопленных наблюдений видно, что повышение кислотности (для свободной соляной кислоты выше 50 — 55, для общей кислотности выше 70) не является абсолютно типичным для язвенной болезни. Но все же это исследование всегда производится, чтобы можно было судить о деталях функций желудка. В общем несомненно, что для язвы двенадцатиперстной кишки типична тенденция в сторону повышения кислотности, а при язве желудка возможно и повышение, и понижение кислотности. Рентгенологическое исследование. «Рентгеновское исследование, если не считать гастроскопии, единственно бесспорный метод, который делает возможным прямое доказательство существования язвы путем обнаружения кратера язвы в форме гаудековской ниши. Выявление ниши имеет гораздо большее значение, чем все то, что дает нам современное точное исследование язвенного больного», — так оценивает возможности этого метода исследования В. Н. Смотров. Для подавляющего большинства больных эта оценка верна. Но бывают случаи, когда рентгенологическое исследование не показывает ниши, а анамнез больного и вся клиническая картина заболевания настолько ясно говорят о наличии язвы у него, что хирург решает предложить больному оперативное вмешательство и на операции, как правило, находит язву. Из этого надо сделать один вывод: следует не переоценивать возможностей рентгенологического метода исследования, а стремиться всесторонне изучить больного. Рентгенологический симптом «ниши» — это прямой симптом. Кроме этого, рентгенологическое исследование дает возможность судить об изменениях слизистой оболочки (складки), об ее рельефе, о набухании складок и о ряде функциональных нарушений как моторного (спазм, перистальтика), так и статического (стенозы, деформации) характера, а также и об изменениях секреции (слой жидкости натощак). Гастроскопия. Этот метод все еще не имеет широкого распространения, вероятно, потому, что он требует большого опыта в технике исследования и нелегко переносится больным. Кроме того, надо сказать, что возможности этого метода ограничены. Так, например, язвы двенадцатиперстной кишки не могут быть диагностированы гастроскопом. Помимо этого, в желудке имеются такие участки, которые недоступны для осмотра гастроскопом (так называемые «слепые участки»), к которым относится верхняя треть задней стенки желудка, область около привратника (особенно на малой кривизне), нижний полюс желудка и наиболее высоко расположенные участки дна. Во всяком случае следует помнить, что отрицательные гастроскопические данные не являются абсолютными и не исключают полностью наличия язвы. Диагноз и диференциальный диагноз Диагноз при хронической осложненной язве желудка и двенадцатиперстной кишки не представляет трудностей. У больных, обращающихся к хирургу, далеко не часто имеются данные, подтверждающие диагноз в виде установленной рентгенологом ниши. Поэтому прежде всего приходится решать вопрос, имеется ли органическое заболевание желудка или симптомы зависят от функционального страдания на почве нервно-психических заболеваний, поражения нервной системы (спинная сухотка, сирингомиэлия), заболевания позвоночника (компрессия нервов) и др. Все неорганические причины болей, которые могут симулировать язву, мы только упоминаем и предоставляем ознакомиться с этими заболеваниями по соответствующим руководствам. Наша задача — указать некоторые заболевания, которые являются. причиной возникновения язвенной болезни, сопутствуют ей (грыжа белой линии, хронический аппендицит, холецистит) или развиваются одновременно с ней (перидуоденит, перихолециетит). При раковом поражении желудка у больного обычно не имеется характерного для язвы анамнеза, кроме того, аппетит обычно понижен, секреция и кислотность также понижены, моторная функция угасает. Рентгенологически при раке обнаруживается дефект наполнения. При ощупывании живота часто удается пальпировать опухоль. При язве тоже может прощупываться опухоль, но в этом случае она представляет собой болезненный воспалительный инфильтрат, образовавшийся вокруг каллезной язвы. Детальное обследование больного дает нам основание не только для постановки диагноза, но и для выяснения локализации язвы и вызванных ею осложнений (деформация, стеноз, пенетрация и т. п.). | |
|
| |
| Переглядів: 982 | | |
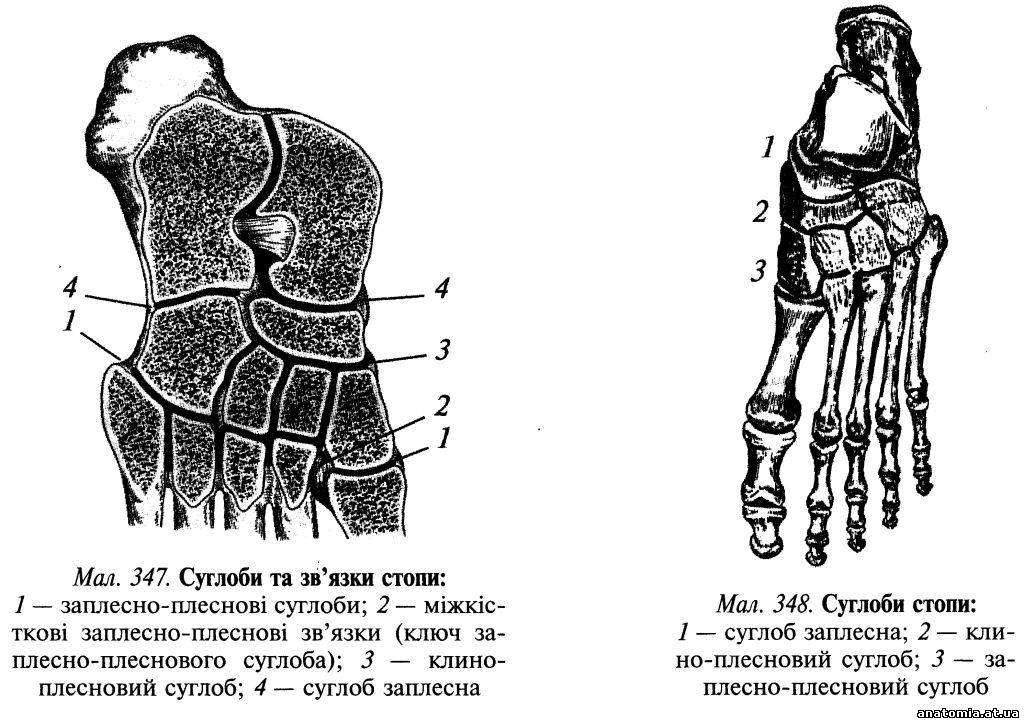 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |
 Согласно химической теории, возникновение язвы объясняется действием высокой кислотности желудочного сока. Но известно, что гиперсекреция и повышение кислотности далеко не всегда наблюдаются при язве желудка. Поэтому возникает вопрос, чем можно объяснить наличие язвы при нормальной или даже при пониженной кислотности. Кроме того, если полностью признать эту теорию, то остается непонятным отсутствие язвы у людей с явной гиперсекрецией. Существует мнение, что гиперсекреция не причина, а следствие язвенной болезни (С. П. Федоров, В. Н. Шамов, В. А. Оплель). Высокая кислотность может поддерживать существование язвы, но не вызывает ее. В трактовку химической теории, также входит регулярное употребления алкоголя, никотина, наркотических веществ, которые пагубно влияют не только на слизистую желудка, но и на весь организм в целом. При малейших признаках возникновения язвы желудка или появления гастрита, необходимо воздержатся от курения и приема алкоголя. Если больной пациент не может самостоятельно отказаться от курения или употребления алкоголя, то в таком случае пациенту помогают специализированные центры, которые осуществляют кодирование от употребления никотина или алкоголя -
Согласно химической теории, возникновение язвы объясняется действием высокой кислотности желудочного сока. Но известно, что гиперсекреция и повышение кислотности далеко не всегда наблюдаются при язве желудка. Поэтому возникает вопрос, чем можно объяснить наличие язвы при нормальной или даже при пониженной кислотности. Кроме того, если полностью признать эту теорию, то остается непонятным отсутствие язвы у людей с явной гиперсекрецией. Существует мнение, что гиперсекреция не причина, а следствие язвенной болезни (С. П. Федоров, В. Н. Шамов, В. А. Оплель). Высокая кислотность может поддерживать существование язвы, но не вызывает ее. В трактовку химической теории, также входит регулярное употребления алкоголя, никотина, наркотических веществ, которые пагубно влияют не только на слизистую желудка, но и на весь организм в целом. При малейших признаках возникновения язвы желудка или появления гастрита, необходимо воздержатся от курения и приема алкоголя. Если больной пациент не может самостоятельно отказаться от курения или употребления алкоголя, то в таком случае пациенту помогают специализированные центры, которые осуществляют кодирование от употребления никотина или алкоголя -