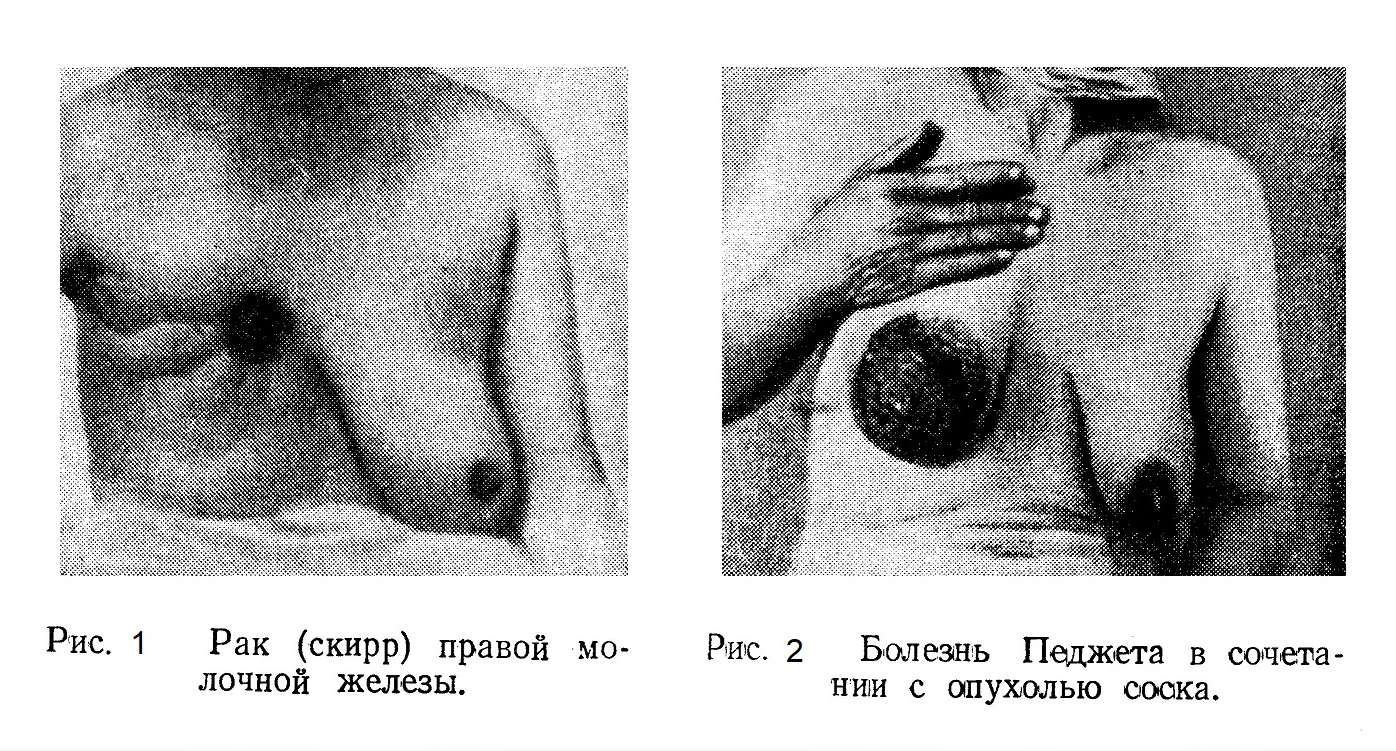
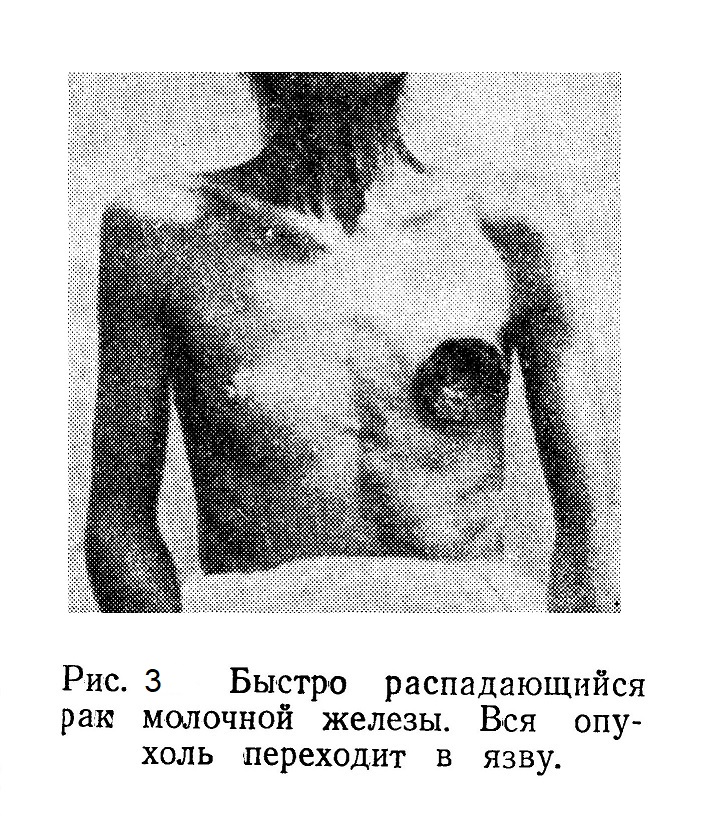
Этиология и патогенез. Существует точка зрения, по которой чередование усиленной функции молочной железы в связи с беременностью, и покоя, наступающего после беременности и периода кормления, может создать патологические предпосылки к возникновению рака в этой железе. Однако как экспериментальные, так и клинические наблюдения по этому вопросу весьма противоречивы. Остается невыясненным, какие женщины чаще заболевают раком молочной железы — рожавшие или нерожавшие, кормившие или не кормившие. Так же спорно значение травмы в возникновении рака молочной железы, хотя, по данным некоторых авторов, она встречается в анамнезе в среднем у 4,5 — 6,5% женщин, болеющих раком молочной железы. Более очевидно значение воспалительных процессов — острых маститов или длительных хронических мастопатий как факторов, предрасполагающих к раковому поражению молочной железы. Вопрос о наследственном предрасположении весьма труден. Возможны ли наследственные болезни вообще и играет ли наследственность какую-либо роль в заболеваемости? Наследственность изменяется и усложняется путем накопления организмом приобретенных новых признаков. Наследственное предрасположение к болезням как приобретенное предками в связи с влиянием внешней среды возможно. Патологические формы, возникшие под влиянием внешней среды и социальных условий, могут наследоваться, но они же могут и изменяться. Итак, можно считать, что возможна передача по наследству конституциональной предрасположенности, но это не является аналогией с наследственными болезнями. Таково положение с общим вопросом. Из этого можно заключить, что и на вопрос о значении наследственности по отношению к раку молочной железы следует отвечать отрицательно. К вопросу о так называемом наследственном факторе в восприимчивости к образованию опухолей в молочной железе ни в коем случае нельзя подходить с точки зрения вредных реакционных идеалистических теорий о якобы неизменяемой зародышевой плазме (Вейсман, Морган, Мендель). Эти теории опровергнуты материалистическим учением Мичурина — Лысенко, доказавшим огромное влияние внешней среды на наследственность и ее изменчивость. К предраковым состояниям молочной железы давно уже относили хронические воспалительные заболевания как неспецифические с разрастанием соединительной ткани, так и хронический кистозный (мастит с образованием кист. Эти формы в настоящее время объединяются под названием «мастопатия», причем, в зависимости от преобладания соединительнотканных фиброзных или кистозных изменений, различают фиброзную или кистозную мастопатию (А. И. Абрикосов). Это патологическое состояние теперь трактуется не как хронический воспалительный процесс, а как дистрофия или, точнее, дисгормональный процесс, возникающий под влиянием нарушенной функции яичников. «В этом отношении фиброзная мастопатия, — пишет А. И. Абрикосов, — представляет много общего с аденомиозами матки, некоторыми эндометриозами, гипертрофией (аденомиозом) предстательной железы у мужчин, аденофиброзом щитовидной железы, которые все надо отнести к дисгормональным процессам». Он указывает, что фиброзная мастопатия приблизительно в 25% может перейти в рак. Кистозная мастопатия является результатом ряда изменений в овариально-гормональной сфере женского организма, иногда она превращается в раковое новообразование или комбинируется с ним. Рак в очагах кистозной мастопатии обнаруживается гистологически, по Ф. М. Ламперту, в 15%. Если женщина жалуется на боли в одной, а иногда в обеих молочных железах, боли, усиливающиеся в предменструальном периоде, и указывает на образование при этом «опухоли», а при обследовании обнаруживается множественное равномерное уплотнение долек молочной железы, то следует предполагать наличие мастопатии или того, что раньше называли хроническим кистозным маститом. Такая форма не подлежит оперативному лечению, но больная должна находиться под наблюдением и подвергаться повторным обследованиям. Если среди многих мелких уплотненных участков обнаруживается более плотный и большей величины, чем другие, безболезненный и бугристый узел, то следует произвести расширенную биопсию, т. е. удалить эту опухоль с окружающими тканями и исследовать ее микроскопически. Известно, что кровоточащая молочная железа пользуется дурной славой. Тем не менее, по мнению Ф. М. Ламперта, при отсутствии ограниченных узлов хирургическое вмешательство при кровоточащей молочной железе не требуется. Считается обязательным при кровоточащем соске в случае наличия опухоли удалять только опухоли, если же гистологически будет доказано, что опухоль злокачественная, то ампутировать всю железу. Наличие выделений из соска при отсутствии опухоли не является показанием к операции, но абсолютным показанием к ампутации молочной железы является упорное кровотечение из соска. Кистозная и фиброзная мастопатия характеризуется следующими симптомами: множественными плотными образованиями в молочной железе; самостоятельными болями, усиливающимися в предменструальном периоде; болезненностью при пальпации; в некоторых случаях увеличением отдельного участка железы в виде опухоли; отсутствием увеличенных лимфатических подмышечных узлов; подвижностью и неспаянностью опухолей с подлежащими тканями и кожей и, наконец, наличием иногда выделений из соска. Эти данные надо иметь в виду при диференциальном диагнозе для отличия мастопатий от рака молочной железы. Мастопатия — эндокринно-дисгормональное заболевание, находящееся в зависимости и связи с физиологическими функциями женского организма (с овариальным ритмом, с менструальным периодом, с родовой деятельностью); патологоанатомически выражается в разрастании соединительной ткани и образовании кист. Клинически мастопатия протекает как хронический воспалительный процесс, который хотя и отличается от рака своеобразной картиной, но может вызвать подозрение на раковое превращение и тогда для уточнения диагноза потребуется произвести биопсию. В отношении перехода мастопатии в рак интересно наблюдение Ф. М. Ламперта, который указывает, что из 230 больных с мастопатией, наблюдавшихся им в течение 4 — 10 лет, переход заболевания в рак был только у одной. Несмотря на это, если на фоне мастопатии определяется ограниченный узел, то необходимо произвести расширенную биопсию и при обнаружении атипичного расположения клеток немедленно произвести радикальную операцию. Кровоточащая молочная железа патологоанатомически характеризуется кистозным перерождением протоков и разрастанием эпителия в дольках железы, который становится атипичным (в частности, у женщин в климактерическом периоде). Имеющиеся при этом папилломатозные разрастания могут перейти в раковую опухоль. Вопрос о том, является ли эта форма мастопатии предраконым состоянием, окончательно еще не решен. При двустороннем множественном поражении молочных желез, выражающемся в уплотнении долек, болезненности, периодическом набухании и уменьшении без наличия лимфатических подмышечных узлов, нельзя ставить вопрос о радикальной операции. В случае образования одного плотного узла даже на общем фоне изменений, характерных для мастопатии, нужно этот узел удалить по принципу расширенной биопсии и поступать дальше в зависимости от характера гистологического строения этого узла; в случаях же наличия выделений из соска или при кровоточащей железе лучше произвести радикальную операцию. Из других хронических заболеваний молочной железы следует иметь в виду туберкулез, при котором имеется плотная опухоль с творожистым распадом в центре, В случае подозрения на туберкулез надо удалить целиком узел, а при распространенном процессе лучше ампутировать железу и в дальнейшем провести курс рентгенотерапии. Доброкачественные образования (аденома, цистоаденома, фиброаденома) надо удалять и обязательно подвергать микроскопическому исследованию. Далее, если появится подозрение на возможность злокачественного новообразования, следует произвести ампутацию молочной железы. Рак молочной железы — опухоль, состоящая из стромы и паренхимы, т. е. фиброзно-эпителиальная опухоль. В связи с этим возможно развитие саркокарциноидных опухолей. Но ведущую роль в смысле темпа роста и метастазирования играет эпителий. Преобразованию нормальной клетки в раковую должен предшествовать предраковый процесс. Патологическая анатомия. Патологоанатомически рак молочной железы подразделяют на цилиндроклеточный железистый мягкий — мозговик — и фиброзный плотный — скирр. Третьей редкой формой является рак молочной железы, описанный Педжетом (1874), в виде экземы около соска. Раньше считали, что этот вид рака начинается из эпителия наружных отверстий млечных ходов, но в настоящее время установлено, что с самого начала захватывается значительная территория эпителиального покрова. Изменения эпидермиса происходят с погружением его вглубь железы. Гистологически эта форма дает картину базальноклеточного рака. Необходимо кратко напомнить, по каким лимфатическим путям из молочной железы распространяются метастазы: в подмышечные впадины — из латеральной части железы по нижнему краю большой грудной мышцы или через мышцу к глубоким лимфатическим узлам, в подключичные узлы — между двумя грудными мышцами ((большой и малой), в надключичные узлы — минуя подмышечные. В передние медиастинальные узлы — через межреберные промежутки. Метастазирование возможно также в надчревную область, где лимфатические пути анастомозируют с лимфатическими путями плееры, поддиафрагмального пространства и печени. Поверхностные сосуды из сети вокруг соска анастомозируют с лимфатическими сосудами другой молочной железы. Кроме того, известно, что метастазы могут распространяться по кровеносной системе в легкие, печень и в костную систему. Симптомы и течение. Рак молочной железы по сравнению с раком внутренних органов может быть диагносцирован рано, тем более что в настоящее время женщины, зная о возможности рака молочных желез, обычно обращаются к врачу при малейшем подозрении на опухоль молочной железы. В Киеве можно без проблем получить полное обследование молочной железы в клинике "Семейный гинеколог" - https://dok.at.ua Основным симптомом является наличие опухоли большего или меньшего размера. В некоторых случаях из анамнеза удается установить бывший воспалительный процесс, предшествовавшее выделение из соска или травму. При осмотре и сравнении обеих желез видно, что больная молочная железа по размерам меньше, если она подтянута опухолью, прорастающей кожные покровы. При этом иногда сосок на пораженной стороне стоит выше, чем на здоровой. Если опухоль прорастает глубокие слои кожи, то последняя в поверхностных слоях имеет вид апельсиновой корки. Вовлечение в опухоль слоев под соском сопровождается втяжением его (втянутый сосок). При пальпации можно определить величину опухоли, ее консистенцию, поверхность, подвижность и наличие или отсутствие болезненности. Характерными для рака молочной железы являются: плотная консистенция, бугристая поверхность, большая или меньшая неподвижность и отсутствие болей, если не наблюдается прорастания рака в глубокие слои или воспалительной реакции в связи с распадом опухоли (рис. 1 и 2).
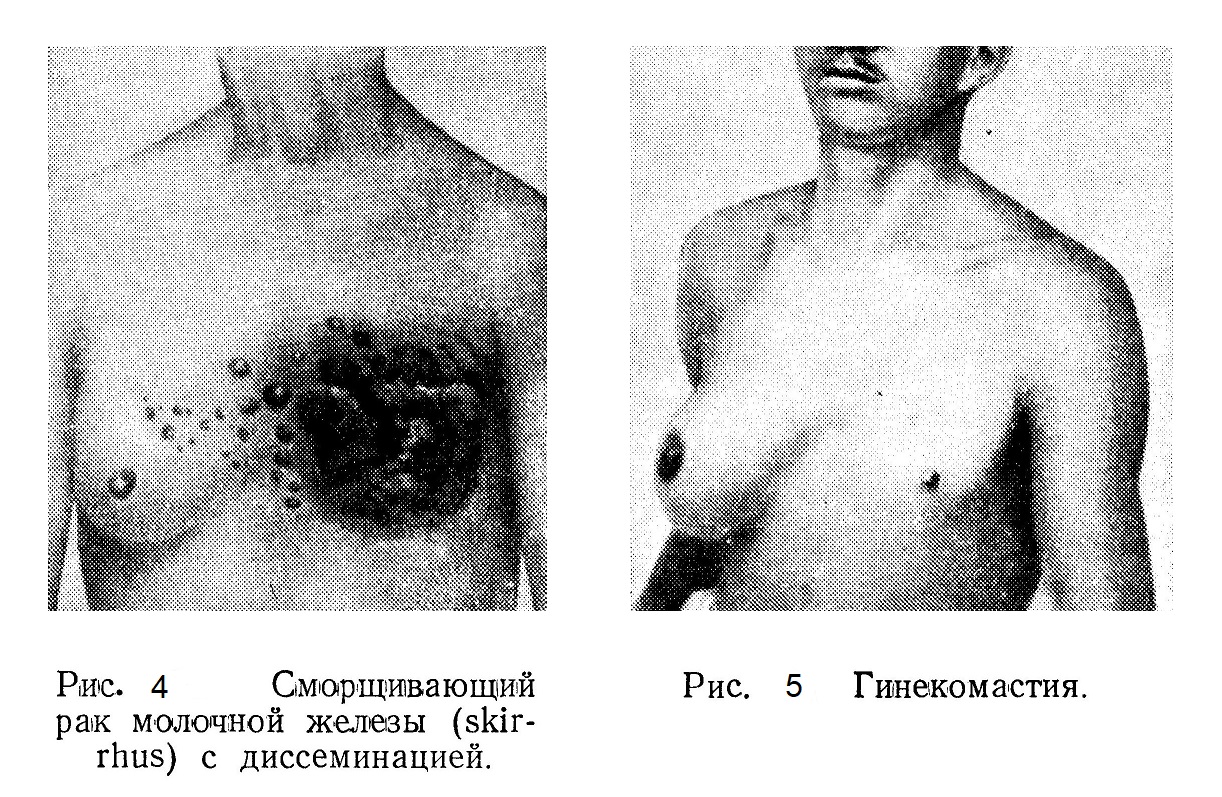
В поздних стадиях при ощупывании подмышечной впадины и по краю большой грудной мышцы можно обнаружить плотные увеличенные и безболезненные лимфатические узлы. В еще более поздних, запущенных случаях такие же узлы можно определить в подключичной и надключичной области. В дальнейшем опухоль распадается и образуется язва. При разрастании опухоль прорастает кожу, становится неподвижной, охватывая, как панцырь, половину грудной клетки. Наличие метастазов вызывает соответствующие симптомы. Метастазы в легкие определяются при являющейся обязательной рентгеноскопии грудной клетки. Клинически они могут сказываться рядом симптомов поражения легких (кашель) и плевры (экссудат). Метастазы в позвоночник с прорастанием в спинной мозг дают боли и параличи; метастатические опухоли в печени могут вызывать желтуху, а при метастазах в кости могут иметь место патологические переломы. Течение рака молочной железы было принято делить на четыре стадии или периода. В первом периоде опухоль изолирована, подвижна, метастазов в подмышечных лимфатических узлах нет. Второй период характеризуется малой подвижностью опухоли — из-за прорастания в окружающие ткани; она уже не прощупывается так изолированно, как в первом периоде. Прощупываются уплотненные и увеличенные лимфатические узлы по Краю грудной мышцы, на III ребре и в подмышечной впадине. В этом периоде в процесс может быть вовлечена кожа («апельсиновая корка»), а при определенной локализации опухоли образуется втянутый сосок. В третьем периоде прорастание опухоли распространяется, на мышцы, кожа может быть уже изъязвлена ввиду распада опухоли. Все регионарные лимфатические узлы поражены метастазами. В четвертом периоде опухоль, разрастаясь, превращается в плотную массу, охватывающую часть грудной клетки («панцырь»), а во внутренних органах имеются метастазы. Различают следующие стадии ража молочной железы: I стадия. Опухоль небольшая, до 3 см в диаметре, ограниченная, вполне подвижная в ткани железы, без метастазов в регионарных лимфатических узлах. II стадия. Опухоль не более 5 см в диаметре, подвижная в ткани железы, но связанная с кожей (симптом умбиликации). В подмышечной ямке 1—2 увеличенных, совершенно подвижных лимфатических узла. III стадия. Опухоль как и в предыдущей стадии, но в под-мышечной и подключичной ямке выраженные метастазы в виде пакетов увеличенных, плотных, подвижных лимфатических узлов; опухоль больше 5 см в диаметре, проросшая кожу, изъязвившаяся или спаявшаяся с фасцией груди; обширные, ограниченно подвижные метастазы в подмышечной и подключичной области. Опухоль любой величины с одиночными метастазами в лимфатических узлах надключичной области или в подмышечной области другой стороны.
IV стадия. Распространенное (поражение железы с диссеминацией в коже, с прорастанием подлежащих тканей: фасции, грудных мышц, ребер; обширные лимфатические метастазы. Опухоли меньших размеров с отдаленными метастазами. Это деление может иметь относительное значение, потому что бывают разные комбинации величины и характера опухоли и наличия метастазов. Не всегда параллельно с ростом опухоли прогрессирует и процесс метастазирования. Диагноз. На основании достаточно характерных симптомов рака молочной железы нетрудно поставить диагноз, особенно в третьем и четвертом периоде. Но диагноз следует стремиться ставить в раннем (первом) периоде. Как только поставлен диагноз, надо немедленно произвести операцию. Насколько важен ранний диагноз не требует объяснений. При малейшем подозрении на возможность рака молочной железы надо произвести тщательное исследование больных и закончить его биопсией, т. е, удалением всей опухоли для микроскопического исследования. Если же при небольшой даже опухоли имеются плотные лимфатические узлы в подмышечной впадине, надо решительно склоняться в сторону диагноза рака и произвести радикальную операцию. Поставить диагноз при наличии нескольких характерных симптомов легко, но, когда симптоматология бедна, возможна ошибка; во избежание этого необходимо производить тщательное исследование, последовательно, методически, не спеша, по определенному плану. Осмотр нужно производить, сравнивая обе молочные железы. Тогда не ускользнут даже минимальные отличительные признаки: положение железы, ее величина, состояние кожи, соска и т. д. Пальпация производится при разных положениях больной (стоя, лежа), при поднятой и опущенной руке. Если обнаружена опухоль, ткани ощупывают кончиками пальцев. При таком методе определяются размеры, поверхность, консистенция, подвижность опухоли и т. д. Обследование лимфатических узлов надо начинать с края большой трудной мышцы на уровне III ребра. При пальпации подмышечной впадины рука больной должна быть опущена, мышцы расслаблены, чтобы можно было проникнуть в глубину впадины. Проводя рукой из глубины подмышечной впадины по поверхности грудной клетки вниз, легко ощущают даже небольшие уплотнения и увеличения лимфатических узлов. Диференциальный диагноз следует проводить в первую очередь с доброкачественной опухолью, которая обычно мала, подвижна (фиброма, фиброаденома или киста). Поверхность доброкачественной опухоли гладкая, с кожей не опаянная. Больную с такой опухолью надо ©зять под наблюдение или удалить опухоль и подвергнуть ее микроскопическому исследованию. О фиброзной или кистозной мастопатии и ее диагностических признаках мы говорили выше. Для облегчения диференциального диагноза приводим схему, отображающую разницу в симптомах мастопатии и рака.
Как видно, каждый пункт надо принимать с оговоркой. Следовательно, при наличии одиночного узла лучше для уточнения диагноза сделать биопсию. Еще труднее бывает отличить рак от туберкулеза молочной железы. При туберкулезном поражении тоже может прощупываться опухоль с неровной поверхностью и увеличенные лимфатические узлы. Разница в том, что опухоль эта несколько болезненна, а в анамнезе могут быть указания на туберкулез легких. В поздних стадиях появляется распад туберкулезного очага и образуются свищи с гнойным отделяемым. В ранней стадии наличие только опухоли может повести к ошибочному диагнозу. Вопрос и здесь окончательно решается биопсией. Другие специфические хронические воспалительные процессы (сифилис, актиномикоз) в молочной железе развиваются редко и имеют свои характерные черты. Рак грудной железы у мужчин но сравнению с женщинами встречается очень редко. Чаще он возникает у мужчин пожилых и характеризуется теми же симптомами. Определить его пальпацией не (представляет труда; при этом у больною находим бугристую, безболезненную и плотную опухоль и увеличенные плотные лимфатические узлы в подмышечной впадине. У молодых (18—25 лет) мужчин может произойти увеличение одной или обеих грудных желез (рис.5). Это заболевание называется гинекомастией. Процесс этот заключается в гиперплазии всех элементов грудной железы иногда с сопутствующей атрофией яичек. Следовательно, данное заболевание является результатом гормональных влияний. И. Г. Руфанов (1924) описал 12 больных гинекомастией, причем у половины из них имелась атрофия яичек. Он указывает, что удаление не опустившегося в мошонку при крипторхизме яичка вызывает иногда увеличение грудных желез и, наоборот, пересадка яичка больному с гипертрофией грудной железы влечет за собой уменьшение ее размеров. Таким образом, гинекомастия представляет гиперпластический процесс, происходящий вследствие выпадения гормонов половых желез у мужчин. Лечение сводится к введению в организм недостающего гормона; по соображениям косметического характера и по требованию больных приходится прибегать к оперативному удалению таких желез.
Лечение и отдаленные результаты Если установлен диагноз рака молочной железы, то даже при отсутствии клинических изменений .в лимфатических узлах подмышечной впадины операция должна производиться в полном объеме. Основные моменты операции следующие: 1) удаление всей молочной железы вместе с покрывающей ее кожей в пределах здоровых тканей, 2) удаление большой грудной мышцы вместе с ее фасцией, 3) удаление малой грудной мышцы, 4) удаление всех лимфатических узлов с клетчаткой из подмышечной, подключичной, подлопаточной области, а также с межмышечной клетчаткой. Вопрос об удалении малой трудной мышцы решается в зависимости от случая. Удаление надключичных узлов едва ли целесообразно, так как такое распространение метастазов свидетельствует о запущенности случая. Во время операции необходимо максимально бережно обращаться с тканями, чтобы, не выдавить клеток из опухоли и не имплантировать их в ткани. В литературе есть указания, что во время операции возможен перенос раковых клеток перчатками хирурга на поверхность инструментов и имплантации их в различные участки, что на скальпелях, применявшихся во время операции, имелись раковые клетки. После центрифугирования воды, в которой мыли перчатки и инструменты после операций по поводу рака молочной железы, находили в осадке раковые клетки. Срок операции от начала заболевания имеет огромное значение. Если больных оперируют в ранние сроки, когда в лимфатических узлах нет видимых изменений, то хорошие стойкие отдаленные результаты получаются у 85% оперированных больных. Операция в более поздние сроки при наличии метастазов только в подмышечной впадине дает хорошие результаты лишь у 30% больных, в запущенных случаях с метастазами в надключичных лимфатических узлах операция дает 10% удовлетворительных результатов. Какими основными положениями должен руководствоваться хирург в настоящее время при решении вопроса о методе лечения рака молочной железы? 1. Женщины, страдающие данным заболеванием в первой стадии, т. е. без поражения в лимфатических узлах должны быть подвергнуты радикальной операции. При некоторых обстоятельствах (молодой возраст, быстрый рост опухоли и др.) предпочтительно после операции провести рентгенотерапию (облучение предполагаемых зон распространения). 2. Больные во второй и третьей стадии должны обязательно подвергнуться рентгенотерапии до операции и после нее. 3. Больные с быстро растущими опухолями, не имеющими четких границ, с инфильтрацией кожи и поражением лимфатических путей должны подвергнуться рентгенотерапии, а затем уже операции электрохирургическим, а не ножевым путем, что снижает угрозу возникновения рецидивов. 4. В запущенных формах рака молочной железы с распространенными метастазами следует ограничиться интенсивной рентгенотерапией. 5. Послеоперационное облучение нужно проводить у всех больных II стадии и у некоторых больных I стадии при особых к тому показаниях. Противопоказания к операции: запущенность болезни, наличие метастазов в надключичных узлах и во внутренних органах, прорастание опухоли в грудную стенку. Отдаленные результаты оцениваются по времени появления рецидивов и метастазов и по летальности. Результаты считаются стойкими, если рецидивы и метастазы отсутствуют в течение 3 лет после операции. Различают рецидивы ранние (до 3 лет) и поздние. Причинами их могут быть: рост неудаленных частиц опухоли или метастазов. Чаще рецидивы появляются в первые два года после операции. По сборным статистическим данным, ранние рецидивы отмечаются у 48% оперированных и поздние — у 2%. После ампутации молочной железы без удаления мышц рецидивы наблюдались у 52,5% больных, а с удалением грудных мышц — у 25,9 %. Местные рецидивы с течением времени встречаются все реже, ввиду ранней обращаемости и усовершенствования методики лечения, а рецидивы в виде метастазов во внутренние органы наблюдаются еще довольно часто. Новейшие данные об отдаленных результатах можно найти в работе С. А. Холдина. У больных с поражением молочной железы раком I стадии, леченных только оперативным путем, стойкое излечение свыше 5 лет наблюдалось в 78,5%. Леченные (комбинированным методом (операция и облучение) в 95% были с поражением II и даже III стадии. Ясно, что чем тяжелее было поражение, тем более сложное применялось лечение и тем не менее результаты получались хуже. По данным С. А. Холдина, более 75% больных I стадии, более 60% — II стадии и 33% — III стадии были живы спустя 3 года после лечения. В среднем более половины всех леченных больных прожили от 3 до 13 лет. По мнению рентгенотерапевтов, при раке молочной железы без вовлечения в процесс лимфатических узлов хирургическое лечение является вполне достаточным, но при наличии метастазов оно ненадежно. Рентгенологи признают, что рентгенотерапия как самостоятельный метод лечения вообще не может считаться достаточной и применима она (без сочетания с хирургическим методом) лишь для лечения иноперабильных больных. Целесообразно только сочетание оперативного метода лечения с рентгенотерапией в виде предоперационного и профилактического послеоперационного облучения. Послеоперационная профилактическая рентгенотерапия должна применяться сообразно с индивидуальностью больного. Установлены два основные направления: 1) повторное облучение небольшими однократными дозами на протяжении 1—2 лет после операции с интервалами, увеличивающимися от 2 недель до 4 месяцев и больше (М. П. Домшлак), 2) фракционированное облучение на протяжении 1 — 1 1/2 месяцев с небольшими интервалами. | |
|
| |
| Переглядів: 785 | | |
 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |