Перитонит, что в прямом смысле означает воспаление брюшины, следует понимать шире, не только как местный процесс, а как общее тяжелое страдание, сопровождающееся общей интоксикацией организма. В настоящее время этот патологический процесс мы рассматриваем как осложнение какого-либо предшествующего заболевания. Перитонит всегда имеет какую-то причину, в очень редких случаях причину перитонита не находят, и тогда патологоанатомы такой процесс называют «криптогенным», т. е. со скрытой причиной. Не останавливаясь на этиологии перитонита, мы коснемся только вопросов, которые представляют теоретический интерес в отношении патофизиологических процессов, развивающихся в связи с воспалением брюшины и имеющих практическое значение. Как мы уже сказали, перитонит в подавляющем большинстве случаев является результатом несвоевременно распознанного и не излеченного первичного заболевания. Основная задача врача в отношении профилактики перитонита — своевременно распознавать болезни, которые могут привести к перитониту, и принять меры к предотвращению развития его. Свойства и особенности брюшины Приведем те свойства и особенности брюшины, которые играют роль в ее реакции на инфекционный процесс. Общая поверхность брюшины в среднем равняется поверхности кожи, т. е. у взрослого человека она составляет около 17 000 см2. Всасывательная способность брюшины очень велика: в течение одного часа брюшинный покров всасывает количество жидкости, равное 8% веса тела. Брюшина обладает способностью реагировать на воспалительные процессы образованием экссудата, который при этом может измеряться многими литрами. Брюшина обладает свойствами уже при минимальных повреждениях ее покрова образовывать спайки и сращения; в этом процессе принимает участие такой подвижный орган, как сальник с его пластическими свойствами. Отсюда ясно, какие сложные процессы происходят в брюшной полости при воспалении брюшины. Возьмем хотя бы два процесса — всасывание и экссудацию. Они играют и положительную, и отрицательную роль. Всасывание играет положительную роль при попадании в брюшную полость асептических жидкостей (серозный выпот, излившаяся кровь и т. п.) и отрицательную — при попадании в брюшную полость инфицированных жидкостей (желчь, содержимое кисты и др.). Экссудация имеет также свои положительные и отрицательные стороны. Выпот в брюшной полости обладает бактерицидными свойствами, он может нейтрализовать токсины, но в случаях большой вирулентности бактерий или ослабленной сопротивляемости организма всасывание инфицированного экссудата влечет за собой интоксикацию организма. Способность образовывать спайки и сращения также имеет и положительную, и отрицательную сторону. Быстро образующиеся спайки обеспечивают прочность линии швов при хирургических операциях. Образование спаек ликвидирует или ограничивает воспалительный очаг (аппендикулярный инфильтрат, прикрытое прободение язвы желудка и т. д.), но наличие спаек может также повести и к нарушению нормальной функции кишечника (нейроходимость). Сложность патологии брюшной полости при воспалении брюшины можно видеть из ряда примеров. Так, например, под влиянием токсинов на центральную нервную систему или на периферический нервный аппарат возникает парез и вздутие кишечника, скопление жидкости в брюшной полости. При этом недостаточные дыхательные движения создают условия для застоя, в частности, в портальной системе вследствие пареза сосудов брюшной полости; застой крови влечет за собой транссудацию жидкости, под влиянием токсинов поражаются сосудодвигательные центры, парализуется блуждающий нерв и т. д. Из этих кратких примеров ясно, что перитонит — это сложнейший патологический процесс, в котором брюшина является только исходным обширным очагом патологических изменений, в дальнейшем наступает общая интоксикация организма с нарушением функции в первую очередь центральной нервной системы, наиболее чувствительной к действию различных токсинов. Существуют следующие принципы классификации перитонитов. I. По течению: II. По распространенности: III. По характеру выпота: Общим перитонитом называется неотграниченный и распространившийся по всей брюшной полости воспалительный процесс, когда экссудат занимает всю брюшную полость. Диффузным перитонитом называется не отграниченный, но занимающий только часть брюшной полости воспалительный процесс, когда экссудат еще не распространился по всей брюшине. При этой форме отсутствуют границы, препятствующие дальнейшему распространению экссудата, тогда как местный перитонит ограничен спайками. Это различие надо учитывать. Ошибки в этом отношении ведут к недоразумениям при учете результатов лечения и при статистических заключениях. Своевременное вмешательство при диффузном перитоните скорее может спасти больного, а разлитой общий перитонит протекает много тяжелее, но при сочетании оперативного вмешательства с применением антибиотиков в настоящее время и его нельзя считать абсолютно смертельным. При некоторых формах перитонита жидкий экссудат отсутствует. Это наблюдается при так называемом септическом перитоните, когда на вскрытии обнаруживается только гиперемия и помутнение брюшины с небольшим фибринозным налетом. При таких формах преобладают явления септического состояния. Эти, так называемые сухие, формы перитонита обычно оканчиваются летально. По причинам возникновения перитонит делится на: 1) травматический (после ранения), Наиболее часто перитонит представляет осложнение при заболеваниях червеобразного отростка, желудка, двенадцатиперстной кишки, остальных разделов кишечника, женских половых органов, желчного пузыря, мочевых путей, поджелудочной железы. Симптомы В начале перитонита обычно имеют место симптомы, характерные для исходного заболевания. Симптомы развившегося общего перитонита можно разделить на общие и местные. Общими симптомами следует считать те, которые являются выражением общей интоксикации организма, а местными — симптомы, обусловленные непосредственно патологическим изменением органов брюшной полости. Общий вид больного при разлитом и диффузном перитоните, а особенно его лицо, настолько характерны, что в ряде случаев по одному лицу можно уже поставить диагноз перитонита: оно напоминает «лицо Гиппократа» — заостренные черты, впавшие глаза, темные круги под ними. При перитоните язык у больного сухой, пульс ускоренный, малый, температура повышенная, дыхание поверхностное, учащенное. К симптомам, свидетельствующим об общем страдании, относятся в поздней стадии безучастное отношение больного к окружающему или эйфория, когда больной ни на что не жалуется, не отдает себе отчета в тяжести своего состояния, часто говорит, что ему стало лучше и он скоро уже поправится. В этом периоде заболевания у больных нередко отмечается холодный пот, желтушное окрашивание склер и кожи. При исследовании крови обнаруживается лейкоцитоз, сдвиг формулы белой крови влево В моче — белок. Из краткого обзора приведенных симптомов видно, что перитонит, конечно, нельзя понимать просто как «воспаление брюшины». Все перечисленные общие симптомы явно свидетельствуют о глубокой интоксикации организма и, следовательно, о поражении вентральной нервной системы в первую очередь. Местные симптомы следующие: живот у больного резко вздут, мышцы живота напряжены, пальпация болезненна, симптом Щеткина-Блюмберга положительный. При перкуссии в отлогих местах живота наблюдается притупление (экссудат). При пальпации иногда еще обнаруживается наибольшая болезненность соответственно месту первичного очага (желудок, червеобразный отросток и др.). Такова клиническая картина общего перитонита. Местные перитониты. Необходимо вкратце остановиться на симптомах отдельных форм местных перитонитов, которые являются типичными и встречаются часто. К ним относятся абсцессы правой подвздошной области, дугласова и поддиафрагмального пространства. Абсцесс правой подвздошной области обычно является результатом расплавления аппендикулярного инфильтрата. Как известно, при деструктивных формах аппендицита иногда возникает инфильтрат, который или постепенно рассасывается, или расплавляется с последующим образованием абсцесса. Абсцесс при этом может вскрыться в кишки, чаще в прямую, или через брюшную стенку наружу. Установив наличие гнойника, хирург не должен дожидаться сампроизвольного вскрытия его — он обязан ликвидировать гнойник путем оперативного вмешательства. Симптомы таких абсцессов довольно ясны. Обычно инфильтрат существует длительное время и не остается незамеченным. Через известный срок наступает ухудшение состояния больного. Повышается температура тела и появляются изменения в крови, свидетельствующие о наличии в организме гнойника. Местно усиливается болезненность, начинает увеличиваться при-пухлость. Лечение в этом периоде заключается во вскрытии гнойника разрезом соответственно локализации абсцесса в правой подвздошной области или через прямую кишку. Абсцесс дугласова пространства может образоваться тоже после сформирования у больного аппендикулярного инфильтрата, расплавления его с последующим перемещением гноя из правой подвздошной области в дугласово пространство. Кроме того, гнойники в этой области образуются в результате воспаления женских половых органов, а также при прободении язвы желудка и т. д. Одним из характерных симптомов абсцесса дугласова пространства являются частые позывы у больного на дефекацию, иногда выделение слизи, частые позывы на мочеиспускание. При исследовании через прямую кишку или влагалище удается определить уплотнение или участок выбухания и зыбления. Поддиафрагмальный абсцесс не всегда образуется в связи с процессами в верхнем отделе брюшной полости. Исходным очагом часто является измененный червеобразный от-росток, который многие авторы ставят на первое место после прободных язв желудка и двенадцатиперстной кишки. Причиной образования поддиафрагмальново абсцесса может быть также эмпиема плевры, пневмония, сепсис. Это скопление гноя в поддиафрагмальном пространстве может образоваться путем как непосредственного распространения экссудата, так и при вовлечении в воспалительный процесс брюшины в поддиафрагмальном пространстве. Симптомы: болевые ощущения в подреберье, ограничение дыхательных движений; при рентгеноскопии — затемнение под диафрагмой, часто с горизонтальным уровнем, свидетельствующем о наличии газа. Общие симптомы те же, что и при других локализациях гнойников (ухудшение состояния больного, повышение температуры, лейкоцитоз и др.). Лечение оперативное — вскрытие абсцесса трансплевральным или внебрюшинным путем. Диагноз Диагноз разлитого воспаления брюшины прост, но он часто бывает практически запоздалым. Надо своевременно диагносцировать заболевания, следствием которых является перитонит, и во-время принимать соответствующие меры, предотвращающие развитие перитонита. Мы не считаем нужным касаться здесь диференциального диагноза заболеваний, влекущих за собой перитонит. Остановимся на заболеваниях, от которых надо диференцировать общий перитонит. Перитонит или непроходимость кишечника? Казалось бы, на основании приведенных выше симптомов различить эти два процесса не представляет труда, между тем часто перитонит приходится диференцировать с непроходимостью кишечника. В поздних стадиях симптомы этих двух процессов сливаются и различие постепенно сглаживается. Каковы же основные различия между перитонитом и кишечной непроходимостью? Боль при илеусе непостоянная, обостряющаяся периодически, а при перитоните она постоянно усиливается. Вздутие живота при илеусе чаще неравномерное, при перитоните же наблюдается равномерное, неуклонно нарастающее вздутие всего живота (парез кишечника). Напряжение мышц брюшной стенки при илеусе в раннем периоде отсутствует, тогда как при перитоните оно имеется. При илеусе живот сравнительно мягкий, а при перитоните даже легкая пальпация вызывает защитную реакцию со стороны мышц брюшной стенки. Симптом Щеткина-Блюмберга, отсутствующий при непроходимости в начале, при перитоните резко положителен. При илеусе прослушивается перистальтика кишечника, а при перитоните в брюшной полости, как выражаются, «царит гробовое молчание». Температура при илеусе нормальная, при перитоните же повышенная. Другие общие симптомы перитонита совпадают только с симптомами поздних стадий илеуса. Общие симптомы при перитоните развиваются быстрее. К ним относятся изменения со стороны сердечно-сосудистой системы (падение кровяного давления, частый и малый пульс) и со стороны крови (лейкоцитоз со сдвигом влево) и картина нарастающей интоксикации. Некоторые симптомы этих патологических состояний с самого начала являются общими: задержка газов и кала, тошнота и рвота, локальная болезненность. При динамической (паралитической) кишечной непроходимости отмечается, так же как и при перитоните, равномерное вздутие всего живота, но анамнез больных в этих случаях различен. Если за возникновением острых болей в животе следует вздутие всего живота, неотхождение газов и кала, то можно думать о нарушении целости какого-то полого органа, за которым следует развитие перитонита. Но сходная картина может возникнуть и при развитии паралитической формы илеуса. В поздних стадиях илеуса развивается картина общего перитонита и здесь уже идет вопрос о выяснении причины перитонита, а не диференциации его с непроходимостью. В. Ф. Войно-Ясенецкий по этому поводу пишет следующее: «Все эти отличия исчезают в позднем периоде обеих болезней, когда к непроходимости присоединяется перитонит вследствие проникания бактерий через стенки растянутых и уже парализованных кишок, а к перитониту присоединяется паралич кишок с полным застоем их содержимого. При таких условиях диференциальный диагноз бывает иногда возможным лишь на основании полного и точного анамнеза и описания симптомов начального периода». От перитонита иногда приходится диференцировать и заболевания органов вне брюшной полости. Процессы, развивающиеся в забрюшинной клетчатке (гематома, паранефрит), могут вызвать рефлекторно вздутие живота и при наличии болей могут повести к диагностической ошибке — к предположению у больного перитонита. Особо надо отметить заболевания позвоночника или спинного мозга, которые могут давать и болевые симптомы, и паралитическую непроходимость кишечника, и симулировать картину перитонита. Перед тем, как перейти к изложению лечения перитонита, необходимо сказать несколько слов о перитоните, вызванном диплококком, стрептококковом гематогенном перитоните и о туберкулезном перитоните, которые имеют своеобразную клиническую картину и патогенез, вследствие чего требуют особого подхода врача. Пневмококковый перитонит считается первичным, так как его развитию не предшествует заболевание или нарушение целости какого-либо органа брюшной полости. Инфекция при этой форме перитонита проникает гематогенным путем (при пневмонии) и половым путем (при вульвовагините). Этот перитонит имеет ряд особенностей. Встречается он преимущественно у детей (чаще у девочек) и характеризуется бурным началом с высокой температурой (39 — 40°) и поносами. Кроме того, при нем имеются нелокализованные боли, отсутствует ясно выраженное напряжение мышц живота; часто имеется herpes labialis. Пульс и дыхание соответствуют температуре. Лейкоцитоз доходит иногда до 70 000 при большом нейтрофилезе (до 90%). В отношении лечения больных е такой формой перитонита большинство врачей придерживается в начале болезни консервативной тактики и считает возможным оперировать позже, когда гнойный экссудат отграничивается в какой-либо области. Пневмококковый перитонит может быть осумкованным. Данные ряда авторов указывают, что операция при осумкованной форме дает около 30% летальности, а при разлитой — 90%. В посеве экссудата при этой форме перитонита обнаруживается пневмококк. Стрептококковый гематогенный перитонит тоже не имеет первичного очага в органах брюшной полости. Источником этой формы перитонита считают рожистое воспаление кожи, стрептококковую ангину, грипп. Для нее характерно тяжелое септическое состояние больных, высокая температура, лейкоцитоз и ряд симптомов со стороны центральной нервной системы (бред, затемнение сознания, симптом Кернига). В крови больных при этом часто обнаруживается стрептококк. Диагноз такого перитонита не всегда легко поставить. Летальность от 75 до 100%. Туберкулезный перитонит. Этиология туберкулезного перитонита ясна, так как возбудитель данного процесса известен. Патогенез хронического воспаления брюшины на почве туберкулеза надо объяснить проникновением туберкулезных палочек из других первичных очагов, например, из легких, лимфатических узлов. Патологоанатомически различают три формы туберкулезного перитонита: 1) экссудативный — серозный, 2) слипчивый — сухой с образованием спаек, 3) гнойный. Для этого заболевания характерно множественное высыпание бугорков на брюшине, которая воспалена, гиперемирована и утолщена; в брюшной полости содержится большое количество серозного экссудата. В брыжейке и забрюшинной клетчатке — увеличенные лимфатические узлы. При слипчивой форме экссудата нет, а имеются множественные сращения между петлями кишок и другими органами брюшной полости. При гнойной форме экссудат мутный. Симптомы характерны для туберкулеза, т. е. они нарастают медленно, без ярких проявлений, как при всяком хроническом процессе. Общее состояние больного характеризуется выраженной слабостью и утомляемостью. Температура у больного субфебрильная. Течение заболевания волнообразное: обострения с повышением температуры и некоторой болезненностью сменяются более спокойными периодами. Местно при экссудативной форме удается определить наличие жидкости в брюшной полости. Из анамнеза часто выясняется, что больной уже давно страдал туберкулезом легких или лимфатических узлов. При туберкулезном перитоните, протекающем с образованием спаек, симптоматология еще беднее. На фоне общего недомогания больного у него могут иногда появляться приступообразные боли; важно отметить, что при туберкулезном перитоните наличие обширных спаек никогда не ведет к непроходимости кишечника. Очевидно, это объясняется тем, что процесс развивается медленно и кишечник «приспособляется» к спайкам. Диагноз туберкулезного перитонита поставить не трудно, если имеется туберкулезное поражение других органов (легкие, лимфатические узлы). Но если врач недостаточно внимательно отнесется к собиранию анамнеза, то возможны диагностические ошибки. При экссудативной форме туберкулезного перитонита приходится исключить цирроз печени, который может привести к асциту. Но это заболевание не бывает у молодых людей, а туберкулезный перитонит преимущественно заболевание молодого и детского возраста. При ограниченной осумкованной экссудативной форме приходится также исключать наличие кисты в брюшной полости. Сухая, слипчивая форма часто не распознается и диагноз ставится во время операции, ошибочно предпринятой по другому поводу. Иногда и во время операции трудно решить вопрос о природе бугорков, которыми обсеменена брюшина (туберкулез, рак), тогда следует прибегнуть к микроскопическому исследованию. Что касается лечения туберкулезного перитонита, то оно может быть консервативным и оперативным. Консервативное лечение заключается в лучистой терапии и в применении других видов физиотерапии при условии одновременного усиленного питания больного и проведении климатического лечения. Оперативное лечение заключается в лапаротомии и удалении экссудата с последующим зашиванием брюшной полости наглухо. Непосредственные результаты в ближайшее время после оперативного лечения выражаются в 70 — 80% выздоровлений и 18% летальности, а при консервативном лечении — в 42% выздоровлений и 52% летальности. Длительный успех отмечен разными авторами у 27 — 56% оперированных больных. Лечение При общем перитоните больной погибает от интоксикации. Хирурги издавна стремились бороться с инфекцией в полости брюшины путем вливания в брюшную полость различных масел и антисептических растворов (салициловой и борной кислоты, сулемы, эфира, коллоидного серебра и др.), но дальнейшие исследования показали, что антисептические вещества оказывают вредное действие на мезотелий брюшины и понижают ее защитные свойства. Чтобы задержать всасывание токсинов в кровяное русло, было предложено вводить в брюшную полость гипертонические растворы хлористого натрия или сахара. Сторонниками этого метода лечения перитонита были В. А. Оппель, И. К. Спижарный и И. И. Греков. И. И. Греков говорил: «Хотя наш опыт с применением при перитонитах сахара не велик и не вполне удачен, мы все же будем продолжать пользоваться им». По данным А. А. Богомольца, всасывание при неизмененной брюшине происходит за счет физиологической активности ее; при воспалении брюшина превращается в пассивную перепонку, и введение в брюшную полость гипертонического раствора вызывает поступление в нее тканевой жидкости и, следовательно, замедляет всасывание токсинов. На основании этих теоретических предпосылок и экспериментальных наблюдений ставится вопрос о целесообразности применения такой методики при лечении перитонита. Уже давно, основываясь на чисто эмпирических наблюдениях, хирурги считали полезным при перитонитах придавать больным полусидячее положение, чтобы обеспечить наибольшее скопление экссудата в нижних отделах брюшной полости. Принимая во внимание данные о всасываемости из брюшной полости, хирурги при лечении перитонита стали применять введение в брюшную полость гипертонического раствора глюкозы с одновременным постоянным дренажем. X. Ф. Каплан предложил пользоваться системой двух дренажей. Один дренаж, через который поступает раствор глюкозы, вводится в верхний отдел брюшной полости ближе к диафрагме; второй дренаж вводится в нижний отдел и через него происходит отток жидкости из брюшной полости. Основным лечебным мероприятием при перитоните является операция — ликвидация источника, вызвавшего развитие воспалительного процесса. При операции разрез брюшной стенки должен быть большим. Независимо от местонахождения предполагаемого первичного исходного очага удобнее пользоваться срединным разрезом. Обезболивание — предпочтительна местная анестезия. Экссудат при разлитом перитоните может быть удален промыванием или осушиванием. Оба способа дают одинаковые результаты. Для промывания предлагались различные растворы (риванол, гипертонический раствор, трипафлавин), но все эти средства, как и сам метод промывания, не получили полного признания. В настоящее время после тщательного осушивания брюшной полости в нее рекомендуется вливать раствор пенициллина. После ликвидации первичного очага, послужившего источником развития перитонита, и осушивания брюшной полости возникает вопрос: оставлять в ней марлевый тампон для дренирования или зашить брюшную полость наглухо? Мы считаем, что тампон выполняет роль дренажа очень непродолжительное время, глухой же шов ставит брюшину в более физиологические условия, вследствие чего она может лучше проявить свои защитные свойства (после устранения причины перитонита). Следует отметить, что многие хирурги предпочитают не зашивать рану наглухо, а оставляют тампоны на 3 — 4 дня. С нашей точки зрения методом выбора является осушивание (без промывания брюшной полости) и зашивание раны наглухо. Ко всему сказанному следует добавить о применении пенициллина при лечении перитонита. Известно, что нагноительные процессы в брюшной полости вызываются кишечной палочной, энтерококком и другими нечувствительными или малочувствительными к пенициллину возбудителями воспаления. Тем не менее и клинические наблюдения (В. Я. Шлапоберский, П. Л. Селъцовский, А. М. Рякина, Шубладзе, Знаменский), и экспериментальные данные говорят о положительном эффекте от применения пенициллина при перитоните. Установлено, что при парэнтеральном введении пенициллина в брюшной полости (в перитонеальной жидкости) пенициллин определяется в терапевтической концентрации (В. Я. Шлапоберский). Кроме того, введение раствора пенициллина непосредственно в брюшную полость также сопровождается положительным эффектом. Некоторые авторы рекомендуют вводить в брюшную полость одновременно с пенициллином и сульфаниламиды. Методика применения пенициллина при воспалительных (нагноительных) процессах в брюшной полости следующая. По окончании операции местно вводится 50000 — 100000 единиц в 10 — 20 мл физиологического раствора. Дозировку можно увеличивать до 500 000 единиц. Одновременно начинают вводить пенициллин внутримышечно 2 — 3 раза в сутки по 150 000 — 200 000 единиц. Относительно применения сульфопрепаратов В. Я. Шлапоберский указывает, что их лучше применять в сухом виде, так как водные растворы их имеют щелочную реакцию и разрушают пенициллин. В. Я. Шлапоберский применял сульфатиазол в количестве 10—15 г в сухом виде, вводя его в брюшную полость. В некоторых случаях пенициллин вводится в брюшную полость и после операции через дренажную трубку по 100 000 единиц в растворе несколько дней подряд. Таким образом, применение при перитоните пенициллина комбинированным методом (внутримышечно, внутривенно, местно — в брюшную полость) в сочетании с сульфаниламидами, а иногда со стрептомицином нужно признать целесообразным. Ясно, что лечение перитонита пенициллином должно проводиться после оперативного вмешательства, которое ликвидирует исходный очаг инфекции. В послеоперационном периоде при перитоните должны быть мобилизованы все средства для борьбы с шоком, интоксикацией и обезвоживанием организма, а также с развивающейся в таких случаях сердечно-сосудистой недостаточностью. Борьба за жизнь больного должна заключаться в обильных вливаниях физиологического раствора, введении гипертонических растворов, в капельном переливании крови, применении сердечных и наркотических средств, в мероприятиях по борьбе с парезом кишок. Больному надо придать возвышенное, полусидячее положение. При таком положении экссудат собирается в малом тазу и верхние отделы брюшной полости освобождаются от скопления экссудата. Диафрагмальная брюшина, обладающая наибольшей всасываемостью, свободна от экссудата, этим уменьшается интоксикация. Таким больным следует систематически проводить лечебную дыхательную гимнастику. | |
|
| |
| Переглядів: 920 | | |
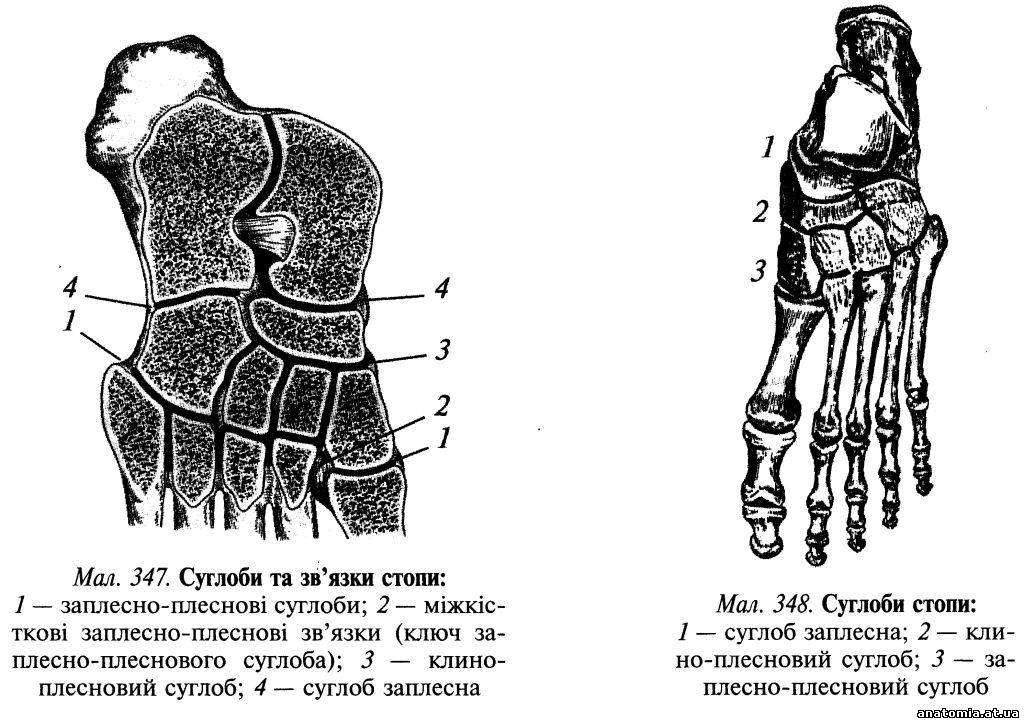 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |