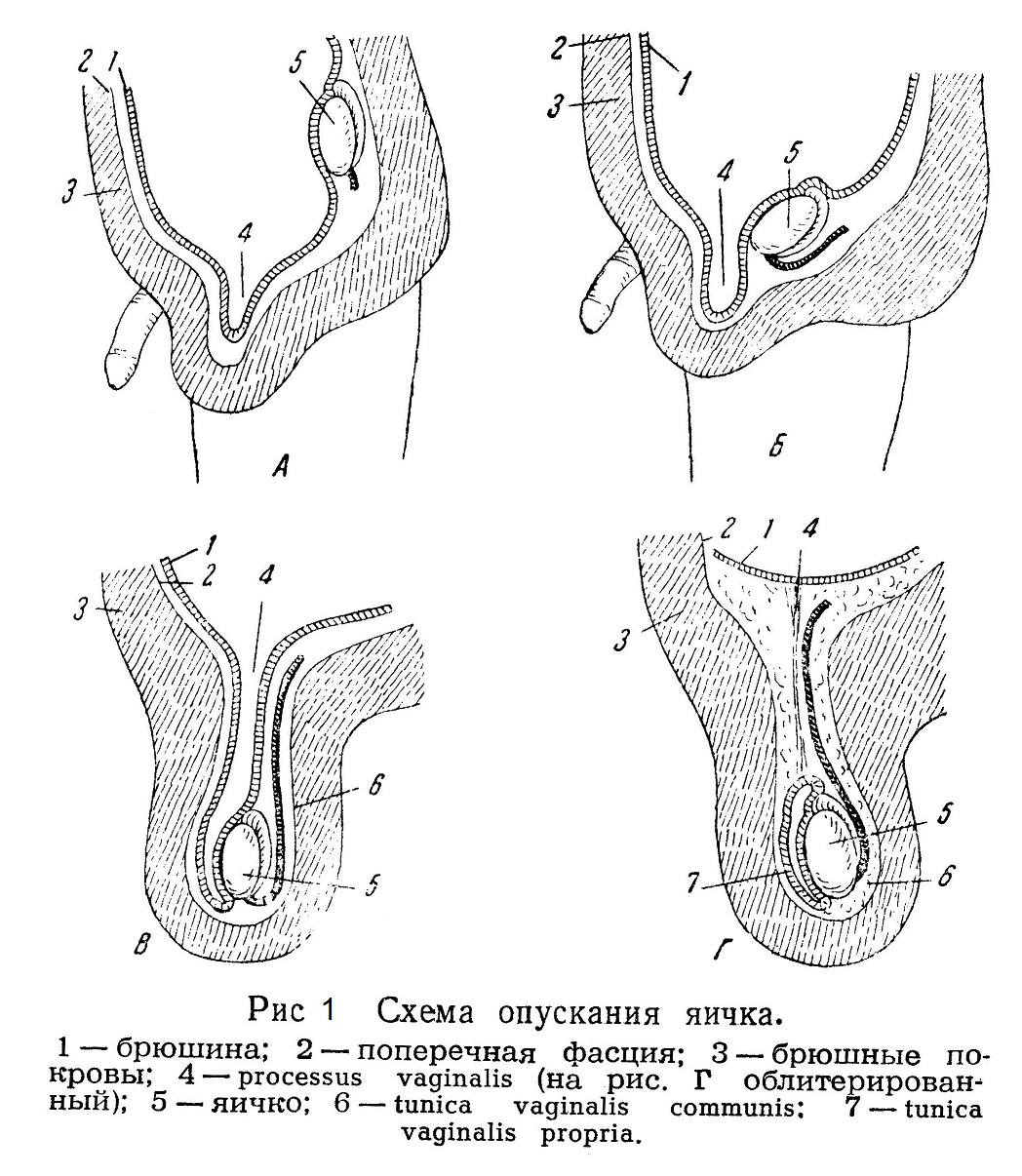
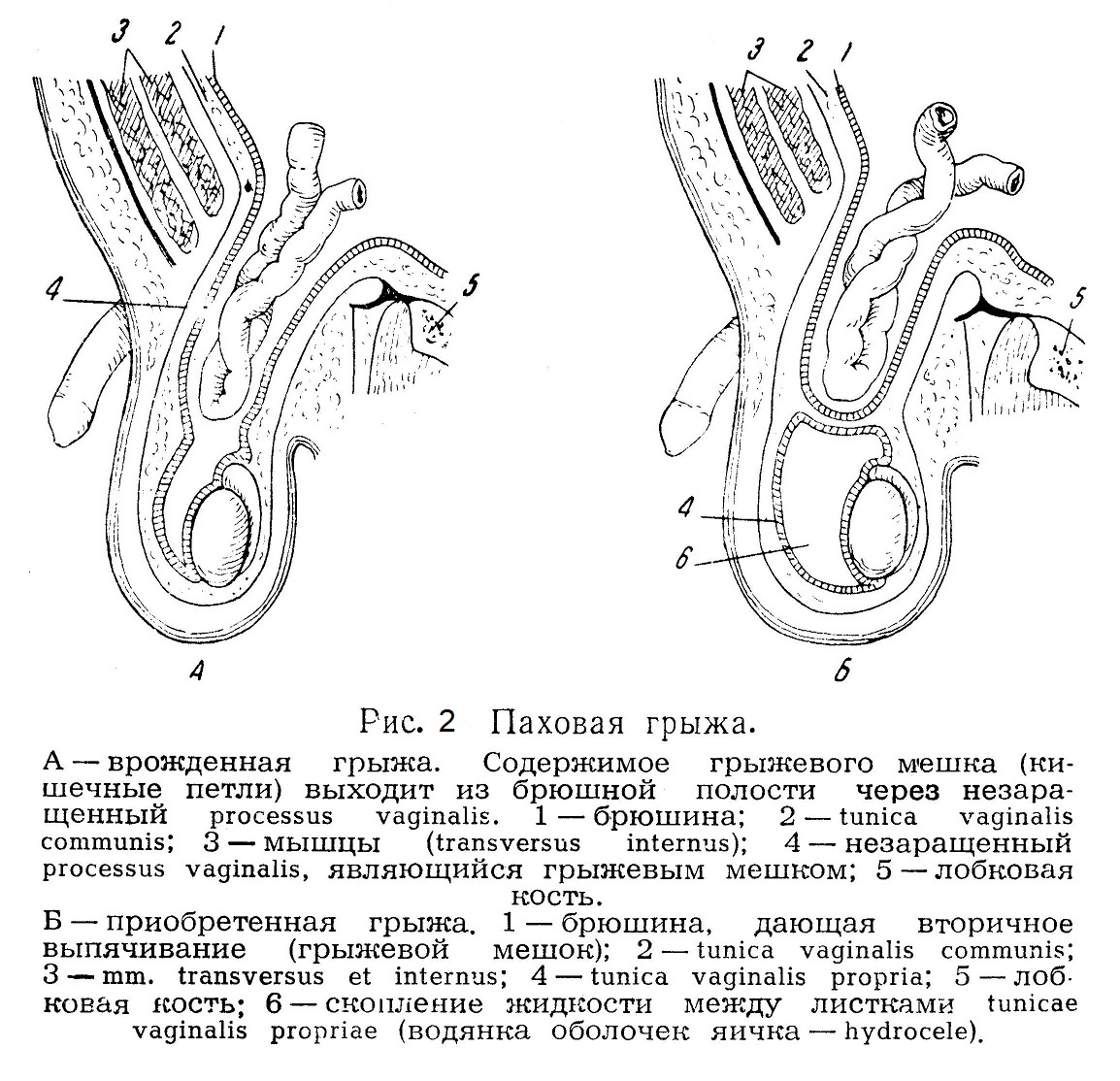
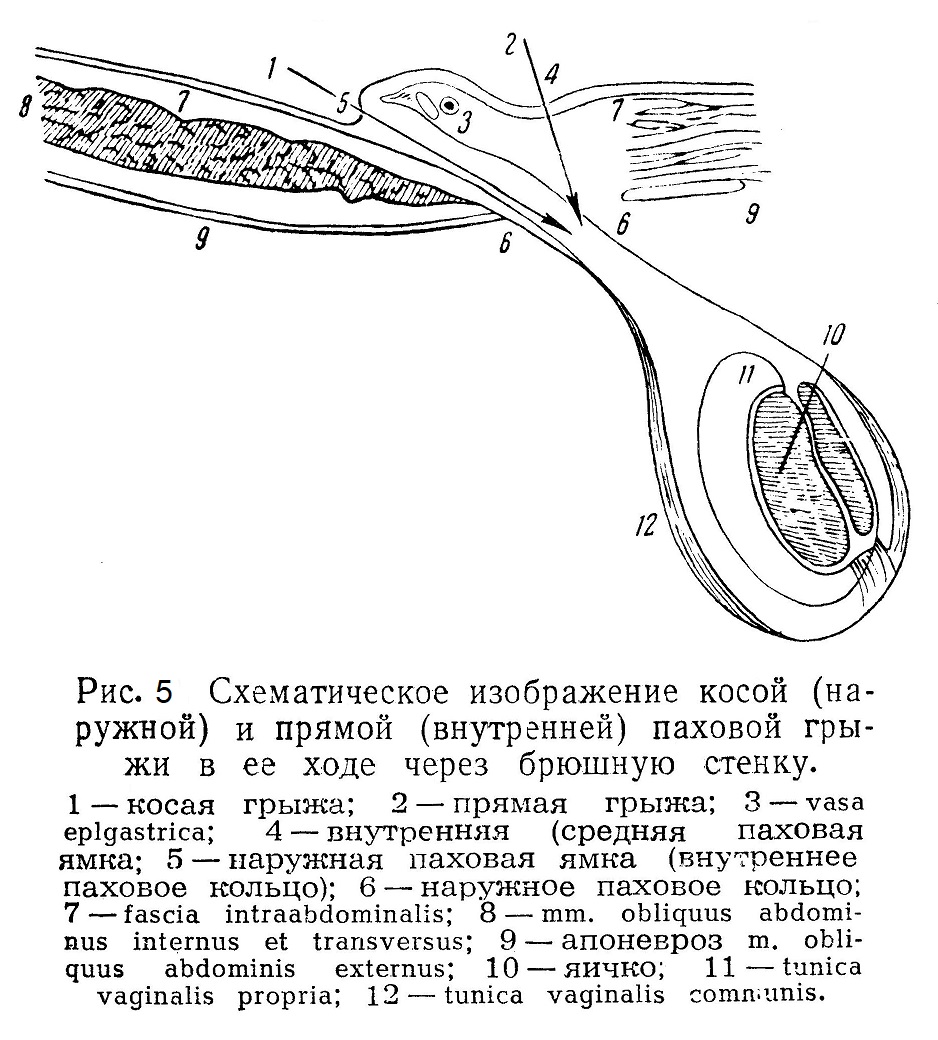
Эмбриологические данные. Здесь кратко будут изложены те сведения из эмбриологии, которые необходимы для понимания патогенеза паховой грыжи. Известно, что мышцы брюшной стенки образуются в порядке развития сегментов туловища в направлении сверху вниз; они начинают образовываться в начале 2-го месяца внутриутробной жизни, но еще к 7 — 8-му месяцу паховый канал не сформирован. Если яички остаются не опустившимися к моменту рождения, то это является уже резким отклонением от нормального развития. Яичко в конце 2-го месяца внутриутробной жизни лежит под брюшиной на уровне II— III поясничного позвонка. В это время, т. е. еще до начала опускания яичка, брюшина образует выпячивание на месте будущего пахового канала. Это выпячивание — брюшинный отросток (processus vaginalis) — увеличивается, что влечет за собой выпячивание кожи, образующее в результате мошонку, таким образом, для опускающегося яичка имеется свободный путь. К 7-му месяцу внутриутробной жизни яичко достигает внутреннего отверстия пахового канала. Интересно, что левое яичко всегда опускается раньше (к концу внутриутробной жизни), чем правое. Этим объясняется то, что открытый processus vaginalis чаще встречается справа и, следовательно, врожденная грыжа чаще бывает справа. Сопровождающий яичко брюшинный отросток, состоящий из двух листков, образует вокруг яичка оболочку (tunica vaginalis propria). Та часть отростка, которая растянулась от внутреннего отверстия пахового канала до яичка, processus vaginalis, обычно облитерируется. Облитерация эта происходит на большем или меньшем, протяжении, в зависимости от чего могут наступить те или иные патологические явления. Таким образом, если processus vaginalis не облитерирован, то уже с момента рождения имеется врожденная грыжа. Если же processus vaginalis облитерирован, но в области внутреннего отверстия остается незначительная воронка, это является предрасполагающим к образованию грыжи моментом. Воронка представляет уже устье грыжевого мешка. В связи с неполной облитерацией processus vaginalis возникает ряд заболеваний (hydrocele, funiculocele и др.), о которых речь будет ниже. У младенца женского пола тоже происходит нисхождение яичников, но они опускаются до малого таза. Брюшинный отросток (diverticulum Nuckii) спускается через паховый канал и в виде canalis Nuckii доходит до большой губы. В норме он облитерируется. Если полной облитерации не происходит, то может возникнуть кистозное образование, аналогичное hydrocele мужчин. Паховый канал у мужчин шире, так как составляет путь прохождения яичка и содержит в себе сложный орган — семенной канатик. У женщин он плотно охватывает круглую связку. На основании приведенных эмбриологических данных можно вывести заключение относительно анатомо-биологических предпосылок образования паховой грыжи вообще и уяснить себе, почему она чаще образуется у мужчин. Этим, конечно, не исчерпывается анатомическая основа образования грыж. Дальнейшее будет видно из анатомии пахового канала. Анатомия пахового канала. Согласно схематическому описанию, паховый канал имеет четыре стенки: переднюю (апоневроз наружной косой мышцы), нижнюю (пупартова связка), верхнюю (края внутренней косой и поперечной мышцы) и заднюю (поперечная фасция). Начнем описание паховой области с передней стенки, т. е с наружной косой мышцы, которая здесь уже представляет собой апоневроз. Волокна этого апоневроза в паховой области имеют косое направление — снаружи внутрь, сверху вниз и образуют тотчас над пупартовой связкой переднюю стенку пахового канала. Значит, если разрезать ткани послойно, то, дойдя до апоневроза наружной косой мышцы и проникнув только через один его слой, мы попадем в паховый канал. Зная уже о содержимом пахового канала, о наличии более или менее облитерированного processus vaginalis, мы должны запомнить, что передняя стенка, состоящая только из апоневроза, испытывает постоянное внутреннее давление. Следовательно, от степени развития апоневроза зависит, окажет ли передняя стенка пакового канала достаточное противодействие образованию выпячивания в этой области. Волокна этого апоневроза направляются к области tuberculi pubici в виде верхней и нижней ветви (crus superius et inferius) и образуют до известной степени верхнюю и нижнюю границу наружного отверстия пахового канала. Оно не что иное, как место прободения апоневроза наружной косой мышцы, через которое семенной канатик выходит из брюшной полости под кожу. Это место прободения, или наружное отверстие пахового канала, ограничивается двумя так называемыми ножками: наружной, прикрепляющейся к tuberculum pubicum и состоящей из сухожильных волокон (fibrae columnares), и внутренней (lig. Collesii), прикрепляющейся к лобковохму сочленению. Волокна апоневроза в нижнем своем отделе как бы подворачиваются вниз и внутрь, и апоневроз, сделавшись более плотным, превращается в связку, лежащую между spina iliaca anterior superior и tuberculum pubicum, т. e. пупартову связку. Последняя, действительно, является нижней стенкой пахового канала, так как она образует резкую границу между передней стенкой живота и бедром. Следовательно, пупартова связка — не что иное, как продолжение апоневроза наружной косой мышцы. Пупартова связка более плотная, лучше развита, чем остальная часть апоневроза, так как к ней примыкают со стороны бедра fascia superficialis и lig. latum, дающие элементы для образования бедренного канала. Пупартова связка является прочной границей между паховым каналом, лежащим над ней, и бедренным, лежащим под ней. От наружной половины пупартовой связки отходят самые нижние волокна mm. obliquae abdominis interni et transversi. Эти волокна здесь являются мышечными и идут приблизительно в горизонтальном направлении, переходя затем в сухожильное растяжение, впереди прямой мышцы живота к белой линии. Этот угол бывает различной величины и тоже является одним из «слабых мест» паховой области, предрасполагающих к образованию грыж. И в этом углу передняя стенка канала состоит только из одного апоневроза наружной косой мышцы. Кнаружи от этого угла передняя стенка пахового канала прочнее, потому что она подкреплена волокнами внутренней косой мышцы, покрывающей семенной канатик и дающей ему волокна m. cremasteris. Следовательно, внутренняя косая мышца связана с пупартовой связкой; она отчасти подкрепляет переднюю стенку пахового канала в наружной его части, а затем нависает над канатиком. Так же нависает своей нижней границей над канатиком и поперечная мышца. Вот почему края этих мышц и называют схематически верхней стенкой пахового канала. Итак, мы вспомнили строение пахового канала с его анатомическими границами. Осталась неописанной его задняя стенка. Материалом для «стенок», ограничивающих паховой канал, служат продолжения мышц и апоневрозов, входящих в состав передней брюшной станки. Не упомянутыми еще элементами брюшной стенки остались fascia transversa и брюшина, которые и служат для образования задней стенки пахового канала. Брюшина и поперечная фасция не диференцируются в той области, где впереди них проходит паховый канал. Эти ткани имеют одинаковое строение и плотность и вне канала. Особое внимание необходимо обратить на то место, которое называется внутренним отверстием пахового канала (annulus inguinalis abdominalis); оно представляет собой отверстие, через которое при эмбриональном развитии проходило яичко и входит в паховый канал семенной канатик (со всеми своими элементами). Это тоже весьма важное место в смысле образования грыж. Fascia transversa несколько плотнее на срединной стороне внутренного отверстия, где она резче очерчена, благодаря присутствию в поперечной фасции дугообразных волокон, называемых связкой Гессельбаха. На месте же самою внутреннего отверстия в сущности поперечной фасции нет, так как здесь она внедряется воронкообразно (fascia infundibuliformis) внутрь канала и переходит на семенной канатик, покрывая его оболочкой, называемой tunica vaginalis communis testiculi et funiculi. Это, действительно, «слабое место» и именно через нею всегда выходит грыжа. Брюшина же нормально простирается равномерным слоем поверх annulus inguinalis abdominalis и в паховый канал не опускается. Направление пахового канала косое, несколько под углом к пупартовой связке. Длина пахового канала — 4— 6 см у мужчин и несколько больше у женщин. В области пахового канала иннервация более поверхностных слоев тканей происходит за счет n. ileo-inguinalis, который идя через канал, доходит до подкожного отверстия, а в глубине — за счет n. genito-cruralis, идущего к семенному канатику на уровне наружного отверстия паховою канала и дающего ветви по канатику до мошонки. Врожденная и приобретенная паховая грыжа (рис. 1). Разница между этими двумя видами грыж определяется состоянием брюшинного отростка, сопровождавшего яичко в период его опускания. Если processus vaginalis не облитерируется, то брюшная полость непосредственно сообщается с полостью, заключенной между двумя листками брюшины, составляющими processus vaginalis. Это и служит причиной выхождания содержимого брюшной полости в паховый канал до конца брюшинного отростка, т. е. до уровня стояния яичка. Следовательно, врожденная грыжа всегда будет мошоночной, за исключением тех случаев, когда вследствие аномалии развития яичко полностью не опустилось и расположено выше, чем ів норме. В последнем случае яичко будет задержано в полости живота или в паховом канале, т. е. имеет место крипторхизм, и тогда грыжевой мешок не будет выходить за пределы пахового канала.
Таким образом, ясно, что врожденная грыжа образуется вследствие незаконченной инволюции и дефектов в анатомическом строении данной области. Понятно, что содержимое врожденной грыжи будет лежать в непосредственной близости к яичку, а семенной канатик будет находиться в интимной связи со стенкой такого эмбрионального грыжевого мешка. Это имеет важное практическое значение для техники операции при подобного рода грыжах. Совершенно понятно, что этого типа грыжи в громадном большинстве случаев встречаются в детском и раннем детском возрасте. Это происходит потому, что облитерация брюшинного отростка происходит уже во внеутробной жизни. Следовательно, здесь правильнее говорить не о самоизлечении грыж у детей, а о запоздавшем нормальном развитии паховой области. Все авторы, исследовавшие на большом материале состояние брюшинного отростка, приходят к выводу, что в первые месяцы жизни и до полугода у 12 — 15% детей встречается незаращенный брюшинный отросток; с возрастом этот процент резко понижается, но в виде исключения брюшинный отросток может остаться незаращенным до глубокой старости. Кроме того, в облитерации брюшинного отростка возможны различные вариации: незаращение может быть полным или частичным, на большем или меньшем расстоянии от брюшной полости. Иногда при незаращении образуется только воронкообразное углубление, которое служит устьем для будущего грыжевого мешка; дно такого углубления не идет дальше поперечной фасции. Далее, отросток брюшины может проходить через весь паховый канал до tunica propria яичка, но не сообщаться с ней. Наконец, может быть частичное незаращение снизу и сверху, а середина будет облитерирована. При прочной облитерации со стороны брюшной полости грыжи не будет; при отсутствии облитерации на протяжении семенного канатика образуется скопление жидкости, так называемое funiculocle, о котором речь будет идти особо. Основным отличием приобретенной грыжи от врожденной является определенный эмбриологический и анатомический признак полная облитерация брюшинного отростка. Следовательно, грыжевой мешок приобретенной грыжи образуется не вследствие эмбрионального выпячивания брюшины (processus vaginalis), а вследствие ее вторичного выпячивания. Этот грыжевой мешок, пройдя через паховый канал, оттеснит семенной канатик и ляжет рядом с ним и яичком, покрытым tunica vaginalis propria. Яичко в этих случаях лежит отдельно — изолированно от содержимого грыжевою мешка. При вскрытии мешка врожденной грыжи в нем всегда обнаруживается яичко, потому что стенку мешка при врожденной грыже будет составлять tunica vaginalis propria. При вскрытии же мешка приобретенной грыжи яичка не видно, и мешок легко отделяется от семенного канатика. Косая и прямая паховая грыжа. Приобретенные паховые грыжи бывают косыми (наружные) и прямыми (внутренние). При этих грыжах мешок образуется за счет выпячивания брюшины при полной облитерации (processus vaginalis). Для тою чтобы уяснить анатомическую разницу между косой и прямой грыжей, нужно припомнить анатомию брюшной стенки и паховой области со стороны брюшной полости. Из анатомии известна картина складок и ямой, расположенных симметрично и покрытых брюшиной. Средней линией, разделяющей эту область на две симметричные половины, служит заросший urachus, идущий от вершины мочевого пузыря к пупку в виде непарного образования — складки брюшины (plicae urachi) над lig. vesicae medium. Далее, кнаружи от этой складки идут уже парные образования; от боковых частей мочевого пузыря идут также к пупку запустевшие аа. umbilicales, называемые lig. vesicae lateralis и образующие боковые складки — plicae umbilicales.
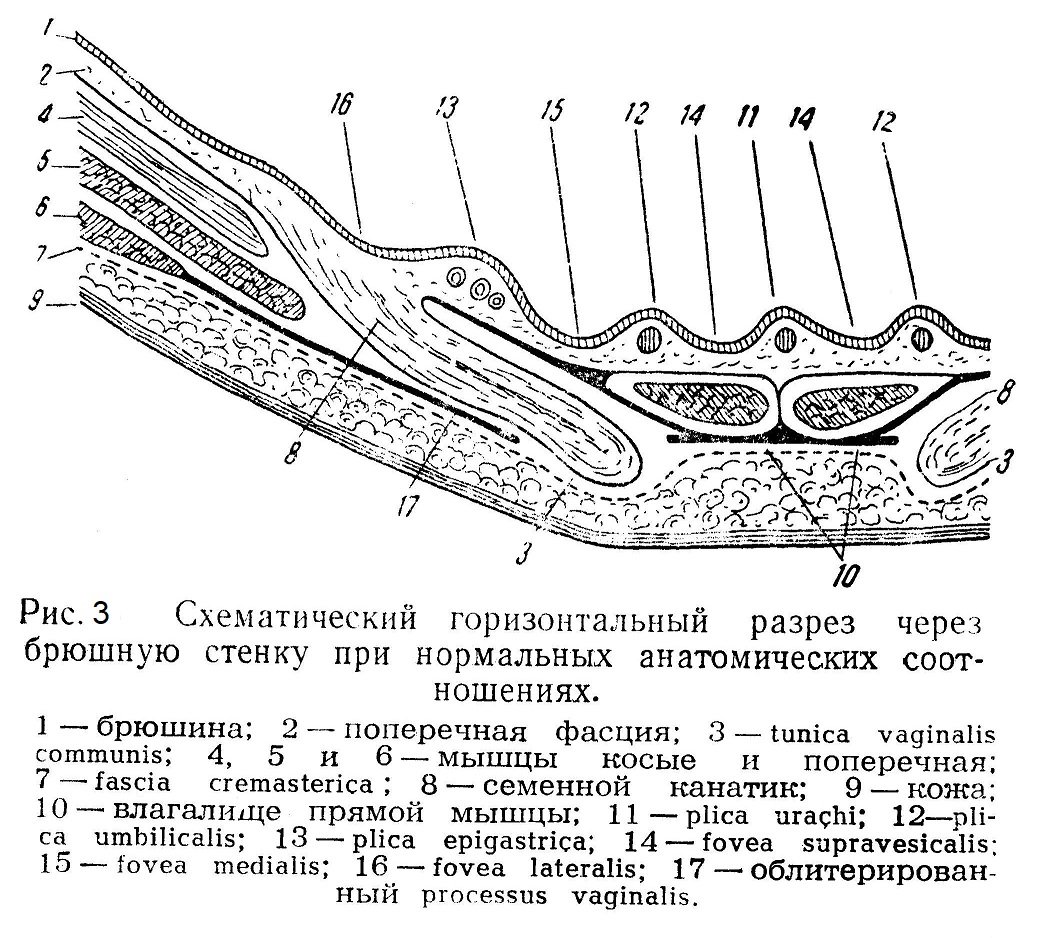
Следующее парное образование — это видимые, далее, кнаружи складки брюшины, возникающие вследствие прохождения здесь аа. epigastricae inferiores — plicae epigastricae. Между всеми этими складками брюшина образует углубления — ямки (foveae). Кнаружи от plica urachi с обеих сторон лежат foveae supravesicales, кнаружи от plicae umbilicales foveae mediales, а кнаружи от складок, образованных аа. epigastricae, находятся foveae laterales. Тотчас кнаружи от аа. epigastricae находится внутреннее отверстие пахового канала, о котором мы говорили выше. Мы подчеркивали, что в области внутреннего отверстия пахового канала брюшина может и не образовывать выпячивания, а fascia transversa переходит в этом месте в оболочку семенного канатика и называется tunica vaginalis communis. Значит, при нормальных анатомических отношениях здесь имеется углубление, processus vaginalis заращен, а брюшина натянута поверх внутреннего отверстия пахового канала (рис. 3). Весьма существенно отсутствие в этом месте поперечной фасции, следовательно, кнаружи от plica epigastrica находится слабо защищенное внутреннее отверстие пахового канала. Эти анатомические отношения и обусловливают образование грыжи. Она называется косой, потому что при прохождении через паховый канал такая грыжа идет в одном с ним косом направлении.
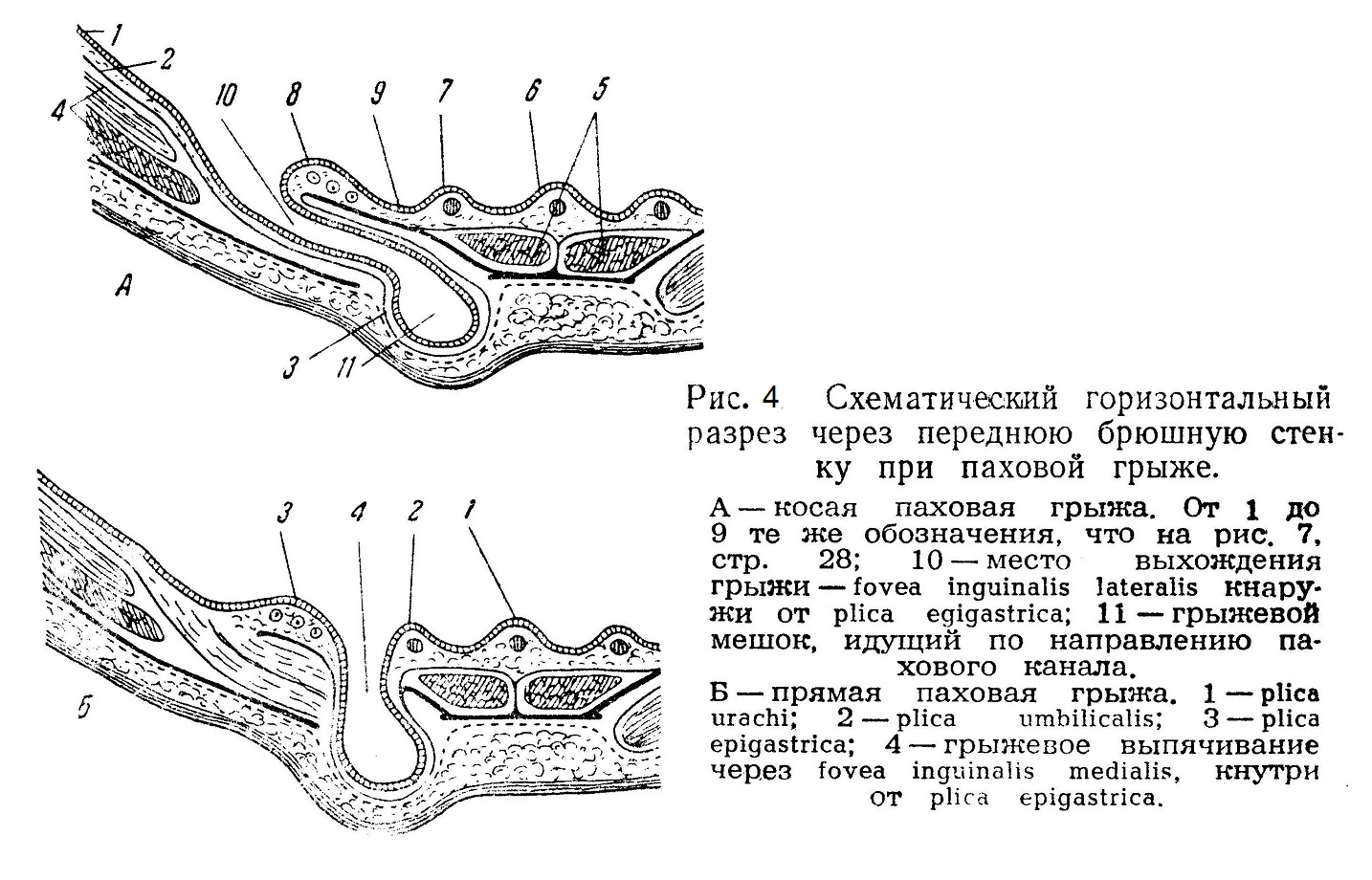
В зависимости от того, насколько низко спустился по паховому каналу и дальше грыжевой мешок, различают несколько стадий паховой косой грыжи: І) hernia inguinalis incipiens (начальная), 2) hernia canalis inguinalis (канальная), 3) hernia inguinalis obliqua funicularis (канатиковая), 4) hernia scrotalis (мошоночная). Развитую косую грыжу покрывают следующие слои: 1) кожа с подкожным слоем, 2) поверхностная фасция, 3) фасция Купера, 4) m. cremaster, 5) tunica vaginalis communis, 6) грыжевой мешок (брюшина) (рис. 4 и 5).
Итак, tunica vaginalis communis входит в число оболочек, но она принимает в себя грыжевой мешок как в предуготованную полость. Образовавшись из fascia transversa, она уходит во внутреннее отверстие, вследствие чего утрачивает устойчивость внутреннее отверстие пахового канала, где брюшина должна без поддержки фасции выдерживать внутрибрюшное давление.
Прямая (или внутренная) грыжа отличается от косой прежде всего местом выхода из брюшной полости. Косая грыжа выходит из брюшной полости кнаружи от plica epigastrica, а прямая кнутри от plica epigastrica, в fovea medialis. Вторым отличием прямой грыжи от косой является соотношение с семенным канатиком: так как прямая грыжа выходит из брюшной полости ближе к срединной линии, внутреннее отверстие пахового канала остается кнаружи, следовательно, семенной канатик по отношению к грыжевому мешку будет лежать не кнутри, как при косой грыже, а кнаружи. Третье отличие прямой грыжи заключается в том, что при образовании она встречает на своем пути некоторое сопротивление в виде fascia transversa, которая является задней стенкой пахового канала. Косая грыжа проходит по каналу, войдя в одни ворота (внутреннее отверстие) и выйдя в другие (наружное отверстие), а прямая грыжа должна преодолеть сопротивление задней стенки, а потом уже выйти через наружное отверстие пахового канала. Это анатомическое отличие сказывается и на клинической картине: прямая паховая грыжа почти никогда не спускается в мошонку. При прямой грыже обычно имеется значительная атрофия не только мышц, но и вообще всех тканей в паховой области, в частности, поперечной фасции. Прямую грыжу покрывают следующие слои: 1) кожа с подкожножировым слоем, 2) поверхностная фасция, 3) соединительнотканный покров поперечной фасции, 4) грыжевой мешок. Прямая грыжа чаще бывает у лиц пожилого возраста. Ниже приводим таблицу, показывающую анатомическую и клиническую разницу между косой и прямой грыжей.
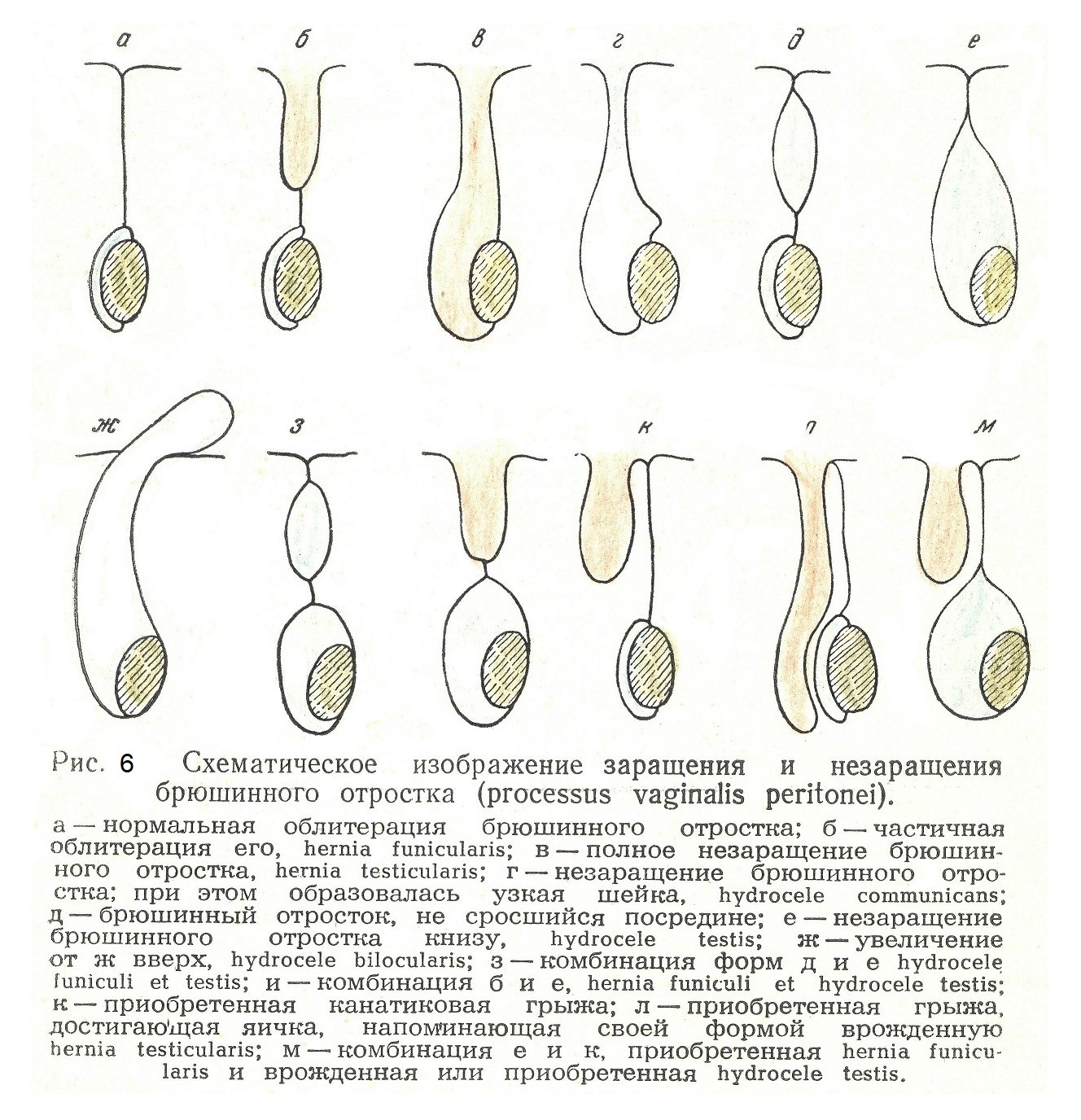
Основные анатомические и клинические признаки служат залогом того, что при постановке диагноза паховой грыжи у нас не будет возникать каких-либо затруднений. Но все же прежде чем перейти к диагнозу и диференциальному диагнозу, необходимо несколько подробнее выяснить клинические симптомы отдельных видов грыж. При диагностике грыжи не следует забывать о заболеваниях, которые иногда в известной степени симулируют грыжевое выпячивание. Речь идет о заболеваниях семенного канатика яичка. Заболевания пограничных областей. К ним относятся: водянка оболочек яичка (hydrocele), кровоизлияние в оболочки яичка (haematocele), водянка в оболочках канатика (funiculocele), расширение вен семенного канатика (varicocele), неопущение яичка (крипторхизм) и опухоли как задержанного яичка, так и находящегося в мошонке. Водянка оболочек яичка. Надо помнить, что брюшина, сопровождавшая яичко, спускается в виде отростка, состоящего из двух листков. Отросток, будучи полым, не включает в себя яичка, а прикрывает и обхватывает его внешней стороной своей стенки. Далее, этот отросток на протяжении от брюшной полости до яичка облитерируется. Если облитерация не наступила (см. рис. 6), то в нем имеется содержимое, состоящее из органов брюшной полости (врожденная грыжа).
У физиологически правильно развивающихся людей этот отросток облитерируется, а яичко остается под прикрытием его дистального конца. Эти два листка брюшины представляют собой одну из оболочек яичка, называемую tunica vaginalis propria. Скопление жидкости в этой замкнутой полости, окружающей яичко и резко отграниченной от брюшной полости, и называется водянкой оболочек яичка. Скопление жидкости бывает обычно воспалительного происхождения, чаще вследствие хронического воспаления (после острой инфекции или после травмы). Причиной острой водянки чаще всего служит заболевание придатка и яичка. Клинические симптомы обусловлены присутствием жидкости между листками оболочки яичка. Водянка оболочек канатика (funiculocele) образуется, если в процессе, облитерации брюшинного отростка произошло неполное замыкание полости, а два листка брюшины срослись в области пахового канала и тотчас над яичком. При этом в полости оболочек семенного канатика скопляется жидкость. Симптомом такого рода заболевания является продолговатая припухлость мягко-эластической консистенции, дающая зыбление. В заключение нужно упомянуть о haematocele, т. е. о кровоизлиянии в оболочки яичка. Если кровоизлияние произойдет в ту полость, где скопляется серозная жидкость при hydrocele (tunica vaginalis propria), то это будет haematocele interna; при кровоизлиянии в tunica vaginalis communis образуется haematocele externa. Ясно, что кровоизлияние при этих двух видах будет распространяться различно: в первом случае оно ограничится полостью tunicae vaginalis propriae, а во втором случае оно может распространиться значительно дальше, вверх вдоль семенного канатика. В связи с этими заболеваниями, имеющими отношение к паховому каналу, брюшинному отростку и оболочкам яичка, следует упомянуть еще о крипторхизме. В разделе о врожденной грыже говорилось о том, что, наряду с незаращением брюшинного отростка, иногда наблюдается задержка в процессе опускания яичка в мошонку. Таким образом получается обычно двойной дефект: неопущение яичка и незаращение processus vaginalis. Если яички остались в животе, то это будет retentio abdominalis; если они задержались в паховом канале — retentio inguinalis. Полным крипторхизмом называют двустороннюю retentio abdominalis. Об этом заболевании мы считаем необходимым упомянуть ввиду его эмбриологической и анатомической связи с паховой грыжей. Ясно, что может быть и одностороннее задержание яичка. Остановимся на осложнениях в связи с этим недостатком развития организма. Не говоря уже о том, что в незаращенном брюшинном отростке всегда может иметь место ущемление грыжи (врожденной), надо знать, что при нахождении яичка в паховом канале оно может выйти за границу наружного отверстия пахового канала и произойдет ущемление яичка. Сдавление сосудов канатика, нарастающее расстройство кровообращения могут привести к некрозу яичка. Если яичко находится выше, т. е. в брюшной полости, оно часто поражается злокачественным новообразованием. При неопущении яичка возникает вопрос об операции с целью низвести его в мошонку. У детей в возрасте до 12—14 лет можно с операцией не спешить. Если же ко времени половой зрелости яичко не опустилось в мошонку, то операция необходима. Если у взрослого человека яичко не поддается низведению операционным путем, надо ставить вопрос об удалении его во избежание развития злокачественной опухоли (семиномы). Познакомившись со всеми видами паховых грыж и с заболеваниями смежных областей, перейдем к рассмотрению историй болезни ряда больных и на конкретных примерах будем учиться ставить диагноз. В нашу задачу не входит излагать подробно методику исследования больного. С этим необходимо ознакомиться на практических занятиях. В план исследования больного грыжей войдут осмотр, ощупывание, перкуссия, измерение, проба кашлевого толчка (повышение брюшного давления) и некоторые другие методы. При грыже исследование надо производить в Стоячем и лежачем положении больного. Специальное исследование производится путем введения пальца в наружное отверстие пахового канала. Приводим несколько историй болезни. 1. Больной 48 лет. Жалобы на выпячивание в области правого паха» опускающееся в мошонку. Отец больного страдает грыжей белой линии. Настоящее заболевание началось 14 лет назад, больной заметил в правом паху припухлость величиной с грецкий орех, которая постепенно увеличивалась. Года два назад выпячивание стало опускаться в мошонку, вправлялось легко в лежачем положении больного, но изредка появлялись боли, и вправление в это время удавалось с трудом. Со стороны общего состояния изменений нет. В области правого пахового канала имеется выбухание брюшной стенки, переходящее в припухлость правой половины мошонки. В покойном лежачем положении припухлость исчезает, при напряжении брюшной стенки появляется снова. Размер припухлости приблизительно 8Х10 см, форма грушевидная, суженный конец идет вдоль пахового канала. Наружное отверстие пахового канала пропускает два пальца. Ощущается кашлевой толчок внутренностей. При перкуссии над опухолью тимпанический звук. Консистенция мягко-эластичная. Из анамнеза отмечаем: появление (припухлости и возрасте 34 лет, медленное увеличение, распространение «а мошонку за последние два года. Из осмотра больного выясняется, что эта припухлость берет свое начало в па хоном канале и при вправлении уходит в направлении канала. Появление ее связано с напряжением брюшного пресса. Паховое кольцо расширено. Тимпанический звук свидетельствует, что содержимое этой припухлости заключает в себе газы (кишечные петли). Диагноз ясен — это паховая грыжа, неврожденная, косая выходит по направлению канала и опускается в мошонку. На операции эти данные подтвердились. Обнаружено было сращение кишечной петли с грыжевым мешком в области шейки. 2. Больной 68 лет. Жалобы на припухлость в левой половине мошонки. Настоящее заболевание началось 8 лет назад е появления выпячивания в паху, 4 года назад припухлость опустилась в мошонку. Лет пять страдает затруднением при мочеиспускании, что врачи: объясняли увеличением предстательной железы. При осмотре видна припухлость в области мошонки, напоминающая «раздутый баллон» и распространяющаяся на левую паховую область. При стоячем положении больного припухлость увеличивается. При вправлении в брюшную полость слышно урчание. Паховое кольцо пропускает два пальца. При перкуссии тимпатический звук. Картина достаточно ясна. У этого больного грыжа появилась в старческом возрасте (дряблость тканей). Содержимое грыжевого мешка составляли кишечные петли (тимпанит). 3. Больной 50 лет. Жалобы на припухлость, появляющуюся в правом паху при стоянии и напряжении брюшного пресса. Болен 7 лет. При осмотре в области наружного отверстия пахового канала видна припухлость круглой формы, величиной с куриное яйцо, мягкой консистенции, исчезающая при лежании. При перкуссии тимпаничеекий звук. Кольцо пропускает два пальца. Если сравнить этого больного с предыдущим, то бросается в глаза следующее: грыжа существует 7 лет у пятидесятилетнего мужчины и не опускается в мошонку, форма не продолговатая, выходит не по направлению пахового канала. Надо предполагать в данном случае наличие прямой паховой грыжи. 4. Больной 12 лет. Жалобы на «частое выхождение опухоли в правом паху». У брата больного имеется правосторонняя паховая грыжи. Настоящее заболевание замечено, когда больному было 6 лет. При обследовании больного отмечено: в мошонке определяется левое яичко, правое удается ощупать в правом паховом канале. При натуживании оно выходит в мошонку. Надо разрешить вопрос: что за припухлость была замечена впервые, когда больному было 6 лет? Появилась ли тогда грыжа или вышло яичко? Надо полагать, что если бы у него тогда возникла грыжа, то она в течение 6 лет увеличилась бы. Но самое существенное для диагностики — это отсутствие правого яичка в мошонке. Значит у больного не закончился процесс опускания яичка и имеется необлитерированный брюшинный отросток, т. е. мы имеем дело с врожденной грыжей и с неопущением яичка. Это предположение подтвердилось на операции, которая заключалась в зашивании шейки мешка и в низведении яичка в мошонку. 5. Больной 19 лет. Паховые грыжи с обеих сторон были замечены на 7-м месяце жизни, всегда легко вправлялись, не ущемлялись. При. вырождении грыжи больной чувствовал боли в подложечной области. Окружность мошонки 37 см, вертикальный размер 20 см. Нижний полюс мошонки (верхушка) находится на уровне половины бедра. Паховые кольца пропускают по три пальца. Над грыжами тимпанический звук. Большая часть содержимого вправляется в брюшную полость. У больного двусторонняя врожденная паховая грыжа, Произведено грыжесечение слева под наркозом. Содержимым оказалась сигмовидная кишка, которая вместе с брыжейкой сраслась со стенкой мешка. Через 3 недели после первой операции произведено грыжесечение справа. В мешке оказалась сращенная с ним слепая кишка с червеобразным отростком. Кишка имела хорошо развитую брыжейку. 6. Больной 69 лет. В детстве в правом паху появилось выпячивание, постепенно спускавшееся в мошонку, вправлялось легко. Внутренние органы в норме. Дыхание 22, пульс 92 удара в минуту. В правой паховой области припухлость, спускающаяся в мошонку и имеющая в окружности 38 см, вертикальный размер 18 см, горизонтальный — 12 см. Консистенция упругая; при перкуссии местами тимпанит, местами тупой звук» Кожные покровы растянуты, вены расширены. У больного грыжа, существующая с детства; в данное время произошло ущемление ее. 26/Х вечером операция. По вскрытии грыжевого мешка выделилось некоторое количество грыжевой воды; в мешке оказались петли тонких кишок. Рассечено ущемляющее кольцо у наружного отверстия пахового канала. Из брюшной полости извлечена петля тонкой кишки длиной в 20—25 см, темносинего цвета, местами с помутневшей серозной оболочкой. Явлений некроза не было, кишки омыты физиологическим раствором и вправлены в брюшную полость. Зашивание. На 15-й день выписался здоровым. 7. Больной 30 лет, Жалобы на сильные боли в области правого паха От рождения отсутствует правое яичко. В возрасте 19 лет после тяжелой работы почувствовал боли в правом паху, которые повторились, но не в такой степени; временами носил бандаж. Во время поднятия большой тяжести бандаж разорвался и появились боли в правом паху. При поступлении в клинику (через два дня) жалуется на боли; лежать не может, легче чувствует себя в полусидя чем положении. Тотчас за краем наружного отверстия пахового канала прощупывается яичко (справа). Левое яичко в мошонке. Из истории болезни мы видим, что у данного больного, как и у больного (наблюдение 4) мальчика, имеется врожденное неопущение яичка, но у мальчика оно то появлялось в паховом канале, то уходило в полость живота, а здесь оно вышло за пределы пахового канала и ущемилось. Произошло это за двое суток до поступления в клинику. Тотчас (14/1) начата операция под наркозом (эфир). Яичко темносинего цвета оказалось ущемленным» в наружном кольце пахового канала. По рассечении кольца застойные явления стали уменьшаться. Ввиду невозможности низвести яичко в мошонку оно было удалено. 30/1 больной выписался. Если мы сравним последних четырех больных, то увидим, какие разнообразные осложнения дает врожденная грыжа. Первый больной ребенок, у которого только не опустилось яичко, второй — юноша с опустившимся яичком, но громадными грыжевыми мешками, третий — старик, имевший всю жизнь врожденную грыжу, и попавший на операционный стол из-за ущемления, впервые произошедшего на 70-м году жизни, и четвертый — пострадавший от ущемления не грыжи, а яичка. 8. Больной 39 лет. Жалобы на опухоль в области мошонки, не вправляющуюся, мешающую при ходьбе. Настоящее заболевание началось 15 лет назад через 2 месяца после гонорройного воспаления яичек; больной заметил постепенно прогрессировавшее увеличение левого яичка, Врач сделал больному прокол опухоли и выпустил жидкость. Через некоторое время опухоль появилась снова Больной сам делал себе проколы и выпускал жидкость; последний прокол за 2 месяца до поступления в клинику. При осмотре обнаружено увеличение левой половины мошонки, левого яичка прощупать не удается. Правое яичко прощупывается. Сравнивая это наблюдение с предыдущим, мы можем определенно сказать, что увеличение мошонки у данного больного зависит не от грыжи. Происхождение болезни ясное: воспаление яичка, а затем образование в оболочках его хронического выпота. Припомнив симптоматологию, приходим к заключению, что в данном случае имеется hydrocele. Повторные проколы не могут привести к излечению, потому что остаются поверхности оболочек (двух листков tunicae vaginalis propriae), продуцирующие жидкость. Была произведена операция. 9. Больной 56 лет. Жалобы на постепенно увеличивающуюся опухоль мошонки. Заболел за несколько лет до поступления в клинику. От предложенной, операции отказался. Повторно производились пункции, выпускалась жидкость, скапливающаяся в оболочках яичка. После последней пункции на следующий же день опухоль стала еще больше, чем до пункции, появились боли. При осмотре установлено, что левая половина мошонки резко увеличена (до размеров в два кулака). Кожа мошонки растянута, складки ее сглажены, цвет кожи обычный. Верхний полюс припухлости с наружным отверстием пахового канала связи не имеет. Консистенция упруго-эластическая, местами удается определить глубокое зыбление; при ощупывании болезненности нет; при перкуссии тупой звук; яичко (левое) не прощупывается. На основании предыдущей истории болезни и данных анамнеза этою больного мы можем заключить, что здесь тоже не грыжа, а скопление жидкости между оболочками яичка. Но почему после второй пункции последовало резкое увеличение левой половины мошонки, растяжение ее, а опухоль стала издавать при перкуссии тупой звук? Было высказано предположение, что при пункции был поврежден какой-то кровеносный сосуд оболочки и наступило кровоизлияние. Значит, hydrocele осложнилось haematocele. Больной поступил в клинику по истечении трех суток от начала осложнения. Операция под местной анестезией. По вскрытии tunicae vaginalis propriae обнаружено, что вся полость плотно набита кровяными сгустками, семенной канатик сдавлен и яичко некротизировано. Сгустки удалены, часть оболочек иссечена, яичко ввиду его нежизнеспособности тоже удалено. После приведенных историй болезни двух последних больных совершенно ясно, что hydrocele нельзя смешать с мошоночной грыжей. Зная патологическую анатомию того и другого заболевания, нельзя впасть в ошибку. Грыжа всегда имеет связь с паховым каналом, hydrocele обычно резко отграничено от канала, потому что оно представляет скопление жидкости в замкнутой полости. Размеры грыжевого выпячивания меняются при изменении положения тела и напряжения брюшного пресса. Hydrocele дает симптом просвечивания, а при перкуссии — тупой звук и т. д. Если hydrocele сообщается с брюшной полостью, тогда провести диференциальный диагноз труднее. Диагноз. Приведенные примеры в достаточно й мере иллюстрируют патологию паховой грыжи и смежных с ней областей. Зная анатомию и патологические изменения в этой области, поставить диагноз нетрудно. Все рассуждения, связанные с выяснением диагноза, должны строиться с целью уточнения вопроса о том или ином виде данной грыжи. Если у больного имеется припухлость в области паховою канала, переходящая или не переходящая в мошонку, изменяющая размеры в зависимости от изменения положения больного (стоячее положение и лежачее), дающая чаще тимпаничеекий звук, то можно уверенно поставить диагноз паховой грыжи. Если припухлость появилась не в области паховою канала, а в мошонке после травмы или воспаления яичка, если эта припухлость резко отграничена от паховой области, дает явления зыбления и просвечивания и при перкуссии получается тупой звук, то имеется водянка оболочек яичка. Некоторые редкие вариации или сочетание того и другого заболевания представляют большие трудности для диагноза Но зная основные признаки, можно всегда разобраться в этих более сложных случаях. Следовательно, распознавание должно быть направлено в сторону детализации и уточнения вопроса о виде данной паховой грыжи. Поставив диагноз «паховая грыжа», нельзя этим ограничиться, а надо установить, какая именно паховая грыжа имеется в данном случае. Для выяснения этого вопроса надо помнить о различии между косой и прямой, между врожденной и приобретенной грыжей. Разница между косой и прямой грыжей указана выше В до волнение окажем, что прямая грыжа встречается чаще у пожилых людей и имеет шарообразную форму. Эта припухлость выходит у медиальной части пупартовой связки, чаще бывает двусторонней и никогда не опускается в мошонку. Отношение ее к канатику и к а. epigastrica известно из предыдущего изложения. Косая грыжа встречается у людей всех возрастов Если мы из анемнеза больного узнаем, что грыжа существует с детства то следует помнить, что «в громадном большинстве случаев она при этом бывает врожденной. Косая грыжа имеет вид продолговатой припухлости, которая развивается по направлению пахового канала, идя над пупартовой связкой и опускаясь в мошонку. Следует иметь в виду, что долго существующая пахово-мошоночная грыжа может растянуть брюшинное (внутреннее) отверстие пахового канала и сдвинуть его к средней линии. Тогда косое направление ее сохранится только анатомически (отношение к а. epigastrica). Отличие паховой грыжи от водянки яичка приведено выше, комбинация врожденной грыжи с водянкой, приобретенной грыжи с водянкой или двухполостная водянка, сообщающаяся с паховым каналом представляют несколько большие трудности для диагностики. В заключение следует кратко упомянуть о натечных абсцессах в паховой области. Они, как и грыжа, появляются при стоянии, исчезают при лежании, дают при перкуссии тупой звук (что может иметь место при грыже и водянке), но опрос больного всегда позволяет определить истинный характер заболевания (туберкулезное поражение костей, чаще позвоночника). Лечение. Применение бандажа должно быть строго ограничено, этот метод является лечебным мероприятием. Описаны случаи исчезновения грыжи у взрослых не только под влиянием ношения бандажа, но даже после продолжительного покоя. Но к этим фактам относятся недоверчиво, так как обычно такие «исчезновения» довольно кратковременны. Следовательно, бандаж не излечивает, а предохраняет на время пользования им от выхождения содержимого из брюшной полости в грыжевой мешок. Но далеко не всегда и это достигается, и больные, долго носившие бандаж, в конце концов обращаются за оперативной помощью. Применение бандажа целесообразно рекомендовать только тем больным, которым противопоказана операция по возрасту или при повторных рецидивах после операции (что чаще бывает при прямых грыжах). Ношение бандажа имеет следующие отрицательные стороны: 1) (раздражение коски (ссадины, дерматиты, потертости и т. д.), 2) изменение грыжевого мешка под влиянием травматизации: утолщение, спаяние его с окружающими тканями и с содержимым мешка, вызывающим в результате образование невправимой грыжи; 3) атрофия тканей: апоневроз и мышцы под влиянием постоянного давления атрофируются. При операции грыжи у больного долго носившего бандаж, всегда находят значительные рубцовые изменения, что затрудняет восстановление нормальных анатомических отношений и увеличивает угрозу рецидива грыжи. | |
|
| |
| Переглядів: 1147 | | |
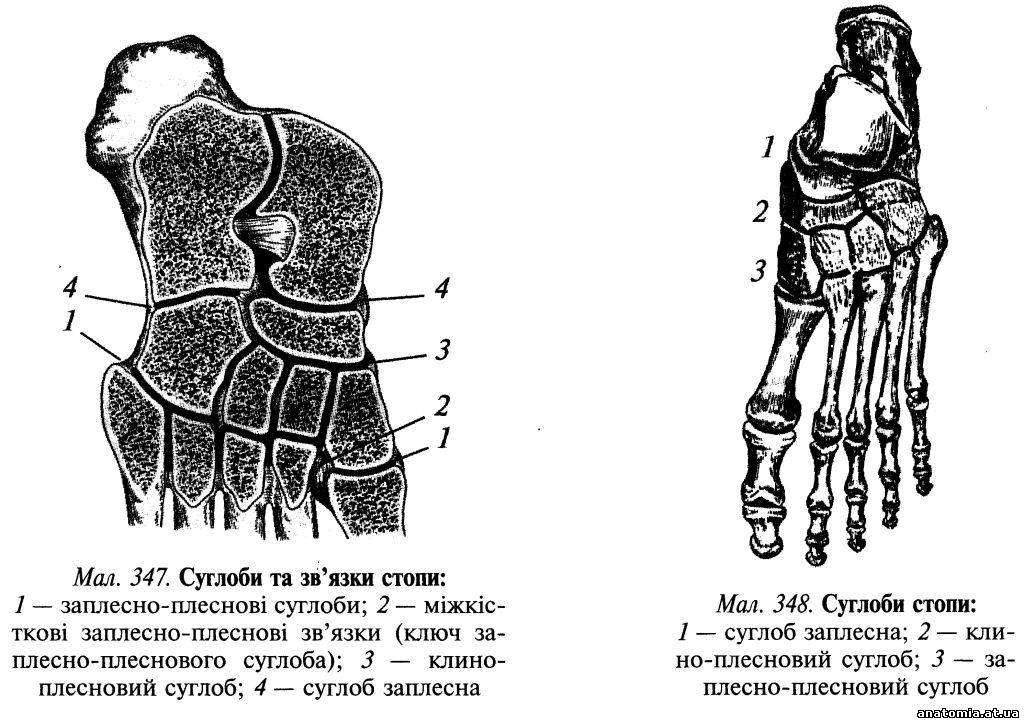 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |