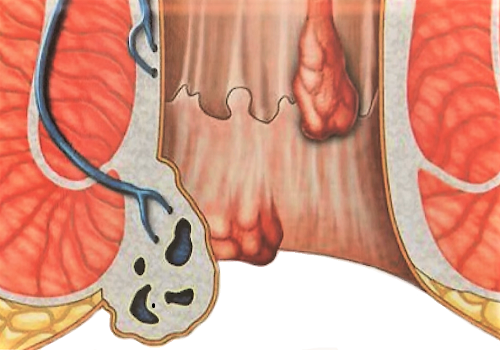
Геморрой — заболевание, известное с древних времен и описанное еще Гиппократом. Учениками Гиппократа написана целая книга о лечении геморроя, причем в ней подробно описана «хирургическая техника» лечения геморроя, а также и ряд консервативных методов лечения вяжущими и прижигающими средствами. Нами уделено внимание и патогенезу геморроя, как его понимал Гиппократ. «Геморроидальная болезнь образуется так: желчь или слизь, задерживаясь в венах прямой кишки, согревает кровь, которая находится в венах; эти вены, согретые, притягивают из соседних маленьких вен кровь и, когда наполняются, образуют опухоль во внутренности прямой кишки. Головки маленьких вен выступают и, с одной стороны, ушибленные экскрементами при выходе последних, с другой, сдавленные собирающейся в них кровью, изливают кровь, в особенности со стулом, но иногда и без стула». Если вы ощущаете проблемы, то проктолог в Запорожье квалифицированно поставит диагноз, а мы приведем описание картины болезни. «Ты узнаешь геморроидальные шишки без труда: они выступают во внутренность прямой кишки, как синие ягоды винограда, и как только задний проход вытаскивается, они выделяют кровь». Описывая способ выжигания геморроидальных узлов раскаленным добела железом, Гиппократ пишет: «Помощники будут держать больного во время прижигания за голову и за руки, чтобы он не двигался, и, пока его прижигаешь, он должен кричать, ибо тогда задний проход более выходит». Этиология и патогенез Говоря об этиологии и патогенезе геморроя, можно почти полностью повторить то же, что было сказано относительно этиологии и патогенеза варикозного расширения вен. Поэтому здесь мы ограничимся лишь некоторыми дополнительными замечаниями.
Попытки вызвать экспериментально у животных расширение геморроидальных вен путем перевязки вышележащих отделов или вызывая образование тромба не дали результатов. Препятствие к оттоку венозной крови нельзя считать достаточным объяснением для образования геморроя. Отсутствие клапанов в системе геморроидальных вен может способствовать венозному застою, но это еще не является достаточным для развития геморроя. В отношении возможности возникновения некоторых осложнении и развития патологических процессов при геморрое надо напомнить о том, что вены прямой кишки связаны с системами воротной (верхнее сплетение геморроидальных вен) и одновременно нижней полой .вены (нижнее сплетение геморроидальных вен). Патологическая анатомия Расширенные и переполненные кровью геморроидальные вены выбухают под слизистой оболочкой прямой кишки. Слизистая оболочка, покрывающая варикозные узлы, может быть утолщена и гиперемирована (проктит). Стенки венозных узлов претерпевают те же изменения, что и при варикозном расширении вен нижних конечностей: они утолщены и склерозированы или истончены. Мелкие повреждения слизистой (ссадины, царапины) ведут к проникновению микробов в подслизистый слой. В связи с этим может развиться флебит геморроидальных вен. Если микробы проникнут дальше, то может развиться воспаление клетчатки, окружающей прямую кишку (парапроктит). Нарушение целости слизистой и стенки .варикозного геморроидального узла влечет за собой кровотечение. Если воспаление клетчатки, окружающей прямую кишку, закончится нагноением, то абсцесс может самопроизвольно вскрыться через кожу наружу или через прямую кишку в ее просвет. В последнем случае обычно образуются свищи прямой кишки. Застой венозной крови обуславливает недостаточную сопротивляемость слизистой и понижение регенераторной способности. На этой почве небольшое поверхностное повреждение в виде ссадины может повести к образованию трещин и язв на слизистой прямой кишки. Трещины часто располагаются у основания геморроидальных узлов; они обычно поверхностны и в свежем состоянии легко кровоточат. Ввиду неблагоприятных условий для эпителизации свежая трещина с течением времени превращается в трещину-язву. Методы исследования Исследование больного геморроем или каким-либо другим заболеванием прямой кишки обязательно включает осмотр области заднего прохода. Осмотр врача всегда представляет для больного неприятную процедуру, исследование же области прямой кишки является одним из самых неприятных по совершенно понятным причинам. Учитывая это, надо обследование обставить таким образом, чтобы психика больного была минимально травмирована. Осмотр производят или в коленно-локтевом положении больного или в положении на боку. С нашей точки зрения предпочтительно второе положение, когда больной лежит на кушетке или на столе в перевязочной, отвернувшись лицом к стене. Колени должны быть согнуты и приведены к животу. Коленно-локтевое положение неприятнее для больного, особенно если осмотр и обследование производятся в присутствии врачей и студентов. Исследование пальцем через прямую кишку производится в резиновой перчатке при положении больного на боку. При этом можно обнаружить ряд весьма существенных изменении: наличие спазма сфинктера, увеличение предстательной железы, уплотнение при тромбофлебите, твердую консистенцию и бугристую поверхность опухоли при раке прямой кишки и т. д. При неосложненном геморрое часто, палец не ощущает никаких ненормальностей. Если из расспроса больного видно, что у него можно подозревать трещину заднего прохода (резкие боли в время дефекации), то исследование пальцем противопоказана В таком случае осторожного разведения ягодиц и потягивания в наружные стороны кожи заднего прохода бывает достаточно для того, чтобы увидеть трещину, располагающуюся чаще всего по середине задней поверхности кишки. Исследование зеркалом дает возможность осмотреть слизистую прямой кишки в нижнем ее отделе. Для ознакомления с изменениями геморроидальных вен этого исследования достаточно. Если же нужно осмотреть более высокие отделы на расстоянии до 25 ом, то применяется метод исследования, называемый ректоскопией и романоскопией. Ректоскопия производится специальным инструментом ректоскопом, представляющим собой трубу 15 — 25 см длины, имеющую различный диаметр и осветительную систему. После подготовки больного повторными клизмами ректоскоп вводится через задний проход и производится осмотр нижнего отрезка толстой кишки. Подробнее технику и устройство аппарата можно изучить только на практике. Симптомы Надо различать ранние, начальные и поздние симптомы геморроя, а также симптомы осложнений геморроя. Симптомы неосложненного геморроя немногочисленны, но достаточно типичны. В самом начале заболевания могут иметь место некоторые неприятные ощущения у больного в виде чувства полноты и набухания в заднем проходе, ощущения жжения и периодически возникающего зуда. Болевых ощущений не бывает Боли при геморрое обычно свидетельствуют об осложнении. При осмотре заднего прохода в этом периоде иногда не обнаруживается никаких патологических изменений, но при осмотре зеркалом можно обнаружить расширенные венозные узлы, которые располагаются в виде венчика по окружности прямой кишки у входа в нее. В начальной стадии неосложненного геморроя при пальцевом исследовании не удается что-либо установить; мягкие венозные узлы спадаются под давлением введенного пальца и не оставляют никакого осязательного впечатления. Варикозные узлы больших размеров могут выходить за пределы сфинктера и вправляться самопроизвольно или больной вправляет их рукой. В некоторых случаях выпавшая слизистая прямой кишки с расширенными венами с трудом вправляется обратно, что создает условия для застоя, а отсюда и для воспаления. Прежде чем описывать симптомы осложненного геморроя, перечислим чаще всего встречающиеся осложнения: 1) ущемление и воспаление узлов (флебит); 2) тромбофлебит; 3) трещины; 4) проктит — воспаление слизистой прямой кишки; 5) парапроктит — воспаление клетчатки около прямой кишки; 6) свищи. Осложнением общего характера является хроническая анемия как следствие длительных кровотечений. Ущемление и воспаление узлов. По вопросу об ущемлении геморроидальных узлов существуют различные мнения. Некоторые авторы утверждают, что ущемления не может быть, а что развивается воспаление геморроидальных узлов, т. е. тромбоз и воспалительный процесс по окружности — флебит и перифлебит. Другие же авторы считают, что механизм осложнения можно трактовать как ущемление. Варикозные внутренние узлы при натуживании могут выходить за пределы сфинктера. Как уже указывалось, .в некоторых случаях они самопроизвольно вправляются после акта дефекации, в других случаях их вправляют сами больные. А раз может происходить выпадение, значит может быть и ущемление. За ущемлением следует венозный застой и набухание узлов, присоединяется тромбоз и флебит. Тромбированные узлы могут некротизироваться. При осмотре больного с выпадением, ущемлением и воспалением геморроидальных узлов иногда по всей окружности заднего прохода или в одном сегменте ее видны темно-синие увеличенные «налитые» узлы. Больной жалуется на резкие боли, на невозможность иметь стул, на затруднение мочеиспускания, повышение температуры. Ущемление и воспаление узлов могут быть и на месте перехода кожи в слизистую. В некоторых случаях, если ущемление произошло недавно, удается легким надавливанием вправить выпавшие узлы и принести этим облегчение больному. Но других случаях при внимательном осмотре видно, что набухший синий плотный узел граничит наружной частью с кожей, тогда совершенно ясно, что пытаться вправлять такое образование бессмысленно. Кроме ограниченного тромбофлебита, описанного при ущемлении и воспалении узлов, может развиться восходящий тромбофлебит прямой кишки, который местно выражается в болях в прямой кишке, а при пальцевом исследовании обнаруживается плотный инфильтрат. Общие симптомы выражаются в повышении температуры, изменениях крови и др. Трещины. Симптомы трещины заднего прохода очень характерны. Больной жалуется на нестерпимые боли в области заднего прохода, появляющиеся при дефекации, которые не успокаиваются иногда по нескольку часов после стула. Иногда наблюдается небольшое кровотечение, чаще оно выражается в незначительной окраске кала кровью. Боли объясняются поверхностным свежим ранением и спазмом сфинктера. При осторожном разведении складок заднего прохода обычно удается видеть трещину, чаще всего располагающуюся на середине задней поверхности прямой кишки при переходе слизистой в кожу. Проктит клинически характеризуется субъективными ощущениями, описанными как начальные симптомы геморроя (полнота, набухание). Объективно может иметь место выделение слизи при дефекации, учащенные позывы и тенезмы. Слизь может вызывать раздражение кожи вокруг заднего прохода, экзему; последняя вызывает зуд, а за ним следуют расчесы, ссадины и т.д. Парапроктит. Наличие постоянной микрофлоры в области заднего прохода и прямой кишки ведет к проникновению микробов через раненую кожу и слизистую в клетчатку, окружающую прямую кишку. Воспаление клетчатки этой области называется парапроктитом. Воспаление клетчатки может ограничиться образованием инфильтрата, который постепенно рассасывается. Но рыхлая клетчатка плохо противостоит инфекции и чаще здесь образуются гнойники. Поверхностные абсцессы локализуются под кожей или под слизистой и дают всю симптоматику воспаления с болями, покраснением кожи, припухлостью и повышением температуры тела. Глубокие гнойники не дают таких ясных симптомов и труднее диагностируются. Гнойное воспаление в клетчатке данной области может вести к тяжелым общим явлениям в виде септического состояния. Ввиду связи сплетений геморроидальных вен с системой воротной вены могут возникать метастатические абсцессы печени. Свищи. Следствием образования абсцессов, которые вскрываются самопроизвольно, являются свищи заднего прохода и прямой кишки. Симптомы наличия свищей зависят от их расположения, вида и т. д. Но основным симптомом является свище-вое отверстие, из которого выделяется гной. При наружных свищах гной выделяется на окружающую кожу, при внутренних свищах в полость кишки и выходит с испражнениями. Больные при этом страдают от постоянных выделений, от необходимости носить повязку, от зуда, экземы и т. д. При длительно существующем свище, протекающем хронически, без острых симптомов воспаления, надо помнить о возможности туберкулезного процесса. Отделяемое из таких свищей обычно жидкое и прозрачное, а грануляции, выстилающие свищ, вялые, серые. Знать о туберкулезных свищах заднего прохода необходимо, потому что они требуют осторожности в смысле активного оперативного лечения. Диагноз Симптомы неосложненного геморроя очень характерны и легко доступны исследованию. Геморрой иногда приходится диференцировать от рака прямой кишки. При этом диагностические ошибки бывают, но их можно объяснить в основном только невнимательностью врача и недостаточным обследованием больного. Если к врачу является больной среднего или пожилого возраста с жалобами на неприятные ощущения в прямой кишке, выделение небольшого количества крови и слизи, сам заявляет, что у него геморрой, и просит выписать ему свечи, то врач обязан произвести не только осмотр снаружи, но сделать пальцевое исследование прямой кишки. Иногда этого исследования окажется достаточно, чтобы поставить правильный диагноз рака прямой кишки или геморроя. Этот диагноз будет поставлен на основании того, что при раке палец встретит твердую бугристую опухоль или разрастания в виде цветной капусты. Кроме того, надо помнить о возможности существования туберкулезных свищей прямой кишки и заднего прохода, что, впрочем, в последнее время хирурги склонны считать большой редкостью. В остальном диагноз геморроя и его осложнений трудностей не представляет. Это можно иллюстрировать рядом примеров из амбулаторной практики. Больной средних лет говорит о том, что он несколько лет болеет геморроем, который раньше беспокоил его редкими периодическими набуханиями узлов. За последнее время ежедневно при стуле бывают обильные кровотечения. Больной ослабел, появились головокружения, ему стало трудно работать. При взгляде на больного видно, что он анемизирован. Диагноз геморроя подтверждается, когда при разведении заднего прохода удается увидеть венозный узел, в котором имеется дефект- отверстие, закрытое свежим сгустком крови. Такому больному нужно предложить операцию. Если обращается больной пожилого возраста с жалобами на геморрой, которым он давно болеет, причем за последнее время имеются частые обострения в виде болей, набухания узлов и небольших выделений слизи, то надо исследовать пальцем прямую кишку, чтобы исключить рак. При исследовании никаких неровностей на слизистой не отмечается, но определяется уплотнение, болезненное при пальпации. Диагноз: геморрой, осложненный тромбофлебитом. Лечение консервативное. Если к врачу обращается больной и на повторные предложения садиться продолжает стоять, вы можете предположительно поставить диагноз воспаления геморроидального узла. При осмотре области заднего прохода виден синий напряженный геморроидальный узел. Лечение консервативное. Больной со свищом жалуется на постоянное выделение гноя, больной с трещин ой будет говорить о невыносимых болях и о страхе при мысли о возможном стуле. Лечение Лечение неосложненного геморроя может быть консервативным и оперативным. Из консервативных мероприятий, которые являются, конечно, нерадикальными, можно назвать следующие: устранение запоров путем назначения соответствующей диеты, клизм и легких слабительных; применение ванн и восходящего душа, присыпки при зуде; свечи при болевых ощущениях. Показания к операции могут быть относительными и абсолютными. Абсолютным показателем являются постоянные кровотечения. Постоянное систематическое кровотечение при каждом стуле ведет к развитию анемии. В таких случаях только операция может излечить больного. Из оперативных методов в настоящее время в (большинстве хирургических учреждений применяется метод перевязки геморроидальных узлов. Этот способ технически прост и заключается в том, что геморроидальные узлы захватывают особыми инструментами и прошивают у основания толстой шелковой нитью, после чего крепко завязывают. Через 5—7 дней эти узлы некротизируются, отпадают, а оставшиеся на месте отторжения гранулирующие участки эпителизируются. Операция производится, как правило, под местной анестезией. Анестезия должна быть произведена так, чтобы вколами иглы не была занесена инфекция, чтобы во время операции имелось полное обезболивание, а после операции не было отека тканей. Этому надо учиться на практике. Необходимо заметить, что при подготовке к операции геморроя мы вынуждены отступить от наших принципов не выводить больного из нормального физиологического состояния голоданием и приемом слабительных. Перед операцией по поводу геморроя больному за сутки до операции дают слабительное, а вечером кишечник очищают с помощью клизмы. Питание в течение 2 — 3 дней ограничивается питьем и приемом легко усвояемой бес-шлаковой пищи. Резекцию слизистой со всеми расширенными геморроидальными венами, предложенную Уайтхэдом, в настоящее время не делают. Были хирурги, которые производили операцию Уайтхэда сотням больных, а затем, получив одно осложнение в виде стойкого сужения прямой кишки или, наоборот, недержания кала и газов, отказывались от этой операции. Послеоперационный период при перевязке геморроидальных узлов не отличается ничем от других операций: больному разрешается поворачиваться и вставать с первого же дня. Больной после операции По в отношении питания больной после операции по поводу геморроя находится в особых условиях. Питание заключается в основном в обильном питье, причем количество сахара ограничено, а молоко совершенно исключено. Диета состоит из высококалорийных и легко усвояемых блюд В течение 5 дней больной принимает внутрь настойку опия по 8 — 10 капель три раза в день. Лечение осложнений При парапроктите в период инфильтрата рекомендуется покой и тепло в разных видах; образовавшийся абсцесс необходимо вскрыть. При свищах необходимо оперативное вмешательство, которое может быть применено в двух вариантах: рассечение свища с последующей тампонадой или иссечение свища с последующим швом. При ущемлении узла — вправление, повязка, прикладывание к промежности холода. При тромбофлебите — покой, тепло и общие антибактериальные средства (сульфидин, пенициллин). Особо надо остановиться на лечении трещин заднего прохода, которые причиняют больным большие страдания. Если трещина возникает как осложнение при наличии геморроидальных узлов, то вопрос легко разрешается применением операции. Поскольку трещина чаще локализуется у основания геморроидального узла, она ликвидируется наложением лигатуры на узел. Если же трещина образовалась при недостаточно выраженных явлениях геморроя, что нередко имеет место у женщин, то вопрос не так легко разрешить. Сначала можно попытаться лечить трещину консервативным методом по определенной системе. Подготовка к лечению проводится так же, как и подготовка к операции, т. е. дается слабительное и делается клизма (с мягким наконечником) для очищения кишечника. Дальше на 5 дней назначается строгая диета, как после операции по поводу геморроя, чтобы на 5 — б дней исключить стул. Во избежание спазма сфинктера назначаются свечи с опием (утром и вечером) и для уменьшения болевых ощущений местно на трещину — пенициллиновая мазь. По истечении 6 дней кишечник должен быть опорожнен дачей больному легкого слабительного, чтобы в течение нескольких дней стул был неоформленным во избежание травмирования области трещины. Такой метод дает излечение не во всех 100%. Часто больной за 6 дней отдохнет от болей, спазмов, а при первой же дефекации трещина возобновляется. В таких случаях показано применение метода Субботина — расширение сфинктера путем введения двух пальцев в задний проход после анестезии. При этом происходит увеличение дефекта тканей в области трещины, последующее гранулирование и эпителизация. Можно применять и оперативное лечение в виде иссечения трещины с последующим швом. Но следует заметить, что и этот способ не дает полной гарантии от рецидива Приводим примеры. 1 Больной 34 лет поступил с жалобами на боли и кровотечение во время дефекации, общую слабость и головокружение. Болен 10 лет геморроем. который его мало беспокоил. Три недели назад во время стула появилось большое кровотечение. Через неделю больной стал чувствовать себя плохо из-за частых кровопотерь, и обратился к врачу. Врач назначил свечи и ванны. Ввиду ухудшения состояния больной поступил в клинику. При осмотре заднего прохода видны отечные, цианотичные, легко кровоточащие геморроидальные вены, вправляющиеся за сфинктер. После двухнедельной подготовки (с переливанием крови) произведена обычная операция перевязки геморроидальных узлов. Послеоперационное течение без осложнений. 2. Больной 35 лет обратился в поликлинику с жалобами на обильные выделения крови из прямой кишки во время акта дефекации, общую слабость, головокружение. Около 5 лет назад стал ощущать в области заднего прохода зуд и жжение, а периодически чувство жара и полноты. Через 2 года заметил примесь крови в каловых массах сначала прожилками, за последние 2 месяца — до 100—200 мл. Больной очень бледен. Диагноз ясен, так же как и показания к операции. 3. Больная 39 лет жалуется на резкие боли в области заднего прохода, повышение температуры, общее плохое самочувствие. В течение 4 лет периодически ощущала боли в заднем проходе во время дефекации и замечала в кале прожилки крови. Около недели назад боли при дефекации стали очень резкими, температура повысилась до 37,8°, ухудшилось общее состояние. Объективно: при осмотре обнаружена выпавшая за наружный сфинктер резко отечная синюшная слизистая прямой кишки с темными, плотными на ощупь участками. У этой больной имеется тромбоз венозного узла. Лечение консервативное. 4. Больной 43 лет жалуется на частый водянисто-слизистый стул с примесью крови и твердых кусочков кала, на боли внизу живота и в заднем проходе, прогрессирующую общую слабость и потерю в весе. Болен около 7 месяцев, вначале страдал запорами, затем стал ощущать жжение и чувство неловкости в заднем проходе, впоследствии появились боли, сопровождавшие акт дефекации, причем в кале имелась примесь слизи и крови, а иногда гноя. Больной истощен, кожные покровы желтушной окраски. Уже на основании этого анамнеза можно сказать, что у этого больного почти без сомнения имеется раковое заболевание. Необходимо было исследовать прямую кишку пальцем и ректоскопом. После применения этих методов исследования указанное предположение подтвердилось и больной был оперирован по поводу рака прямой кишки. | |
|
| |
| Переглядів: 938 | | |
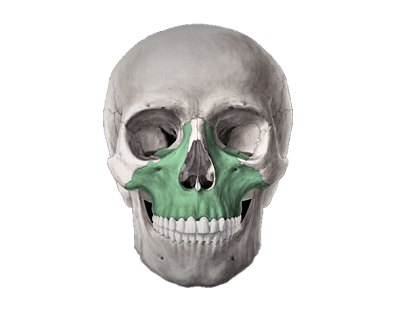
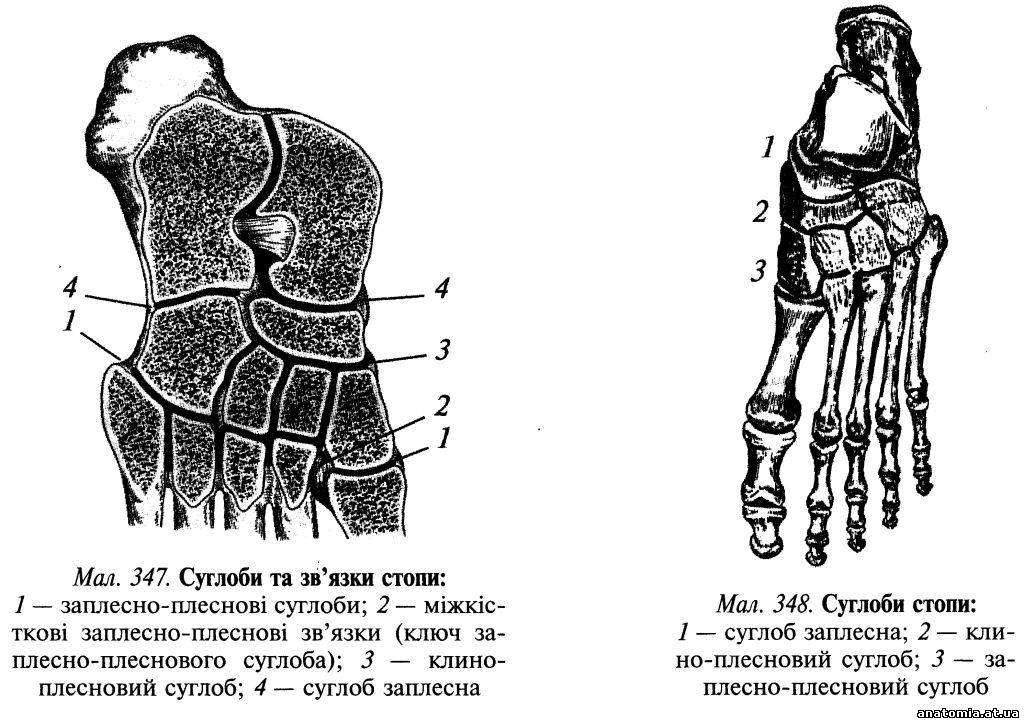 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |
 Вопрос о значении таких внешних факторов, как различные условия, вызывающие застой венозной крови в геморроидальных венах Современность, опухоли малого таза, запоры, сидячий образ жизни), должен быть разрешен так же, как и при расширении вен нижних конечностей. Эти факторы нельзя считать причиной заболевания. Они могут способствовать образованию варикозного расширения геморроидальных вен при определенном конституциональном предрасположении субъекта. За это говорит ряд фактов, из которых первым является значительно большая заболеваемость геморроем мужчин. Следовательно, этим самым отвергается влияние беременности. Далеко не все люди ведущие сидячий образ жизни, заболевают геморроем. Хотя геморрои является болезнью немолодого возраста, все же отмечено немало случаев геморроя у людей в возрасте 18 — 20 лет.
Вопрос о значении таких внешних факторов, как различные условия, вызывающие застой венозной крови в геморроидальных венах Современность, опухоли малого таза, запоры, сидячий образ жизни), должен быть разрешен так же, как и при расширении вен нижних конечностей. Эти факторы нельзя считать причиной заболевания. Они могут способствовать образованию варикозного расширения геморроидальных вен при определенном конституциональном предрасположении субъекта. За это говорит ряд фактов, из которых первым является значительно большая заболеваемость геморроем мужчин. Следовательно, этим самым отвергается влияние беременности. Далеко не все люди ведущие сидячий образ жизни, заболевают геморроем. Хотя геморрои является болезнью немолодого возраста, все же отмечено немало случаев геморроя у людей в возрасте 18 — 20 лет.