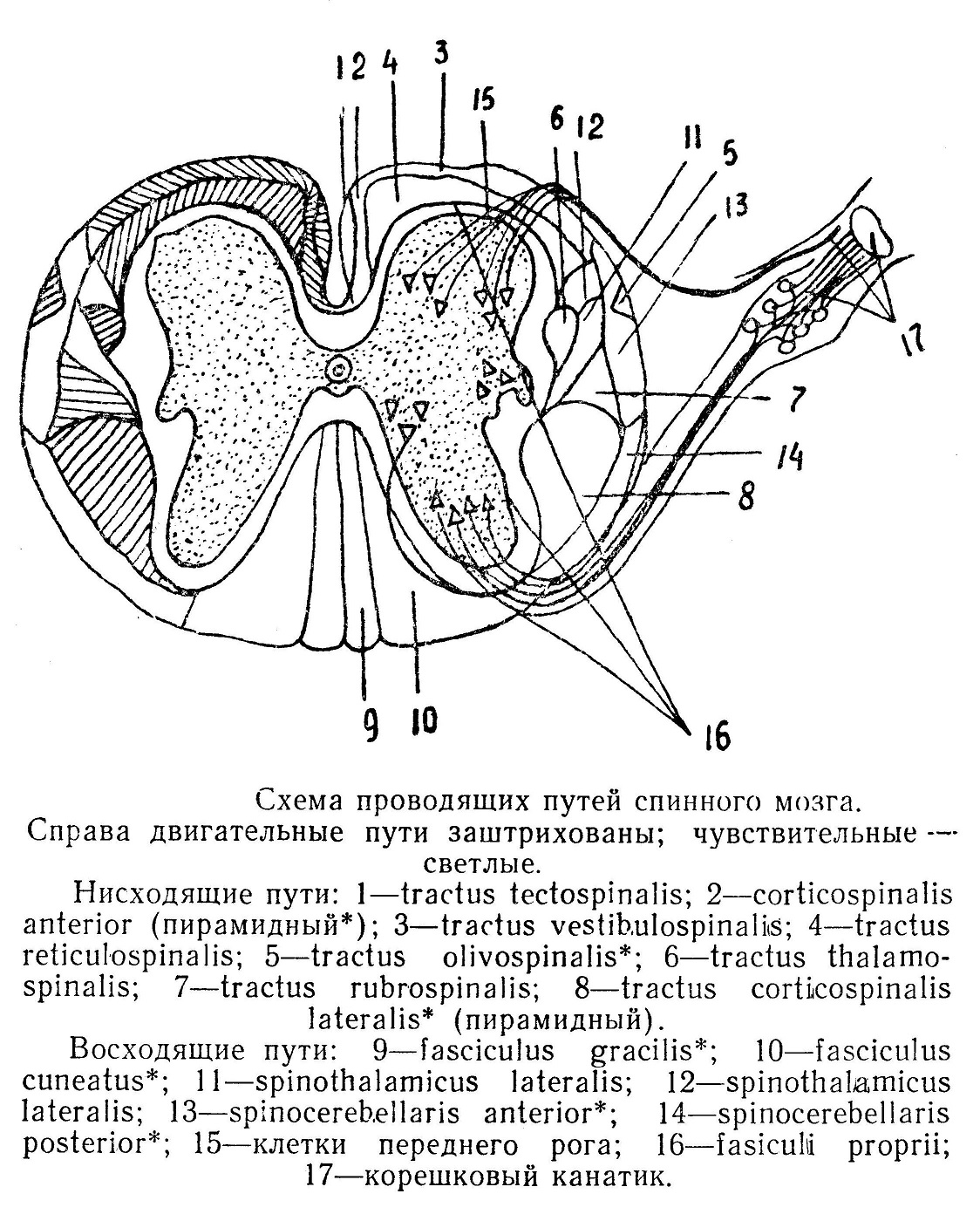
Спинной мозг (medulla spinalis) имеет длину 45 см, начинается от 1-го позвонка на шее и кончается на 2-м поясничном, у новорожденных же он располагается до 4-го позвонка. От мялкой оболочки к наружному листку твердой оболочки по всему длиннику мозга во фронтальной плоскости располагается соединительнотканная тонкая связка lig. denticulatum, имеющая 20 зубцов, прилегающих к боковому краю позвоночного канала и чувствительным корешкам, отделяя переднюю часть мозга от задней. Имеется вторая небольшая связка, идущая сзади, в сагиттальной плоскости. Таким образом, субарахноидальное пространство разделяется на переднее и два задних — боковое левое и правое. В межпозвоночные отверстия выходят канатики «слившихся спинальных корешков, которые сопровождаются твердой оболочкой и подвешивают спинной мозг. Конец спинного мозга имеет ко-нусообразную форму, где его оболочки образуют концевую нить (filum terminale), в которую переходит спинной мозг. Она не имеет нервных клеток, состоит из оболочек мозга и прикрепляется ко 2-му копчиковому позвонку, фиксируя нижнюю часть мозга. Спинной мозг имеет вид круглого шнура, несколько сплюснутого. На уровне от 3-го шейного до 2-го грудного позвонка располагается шейное утолщение, на уровне от 9 до 12-го грудных позвонков — поясничное утолщение. Утолщения совпадают с началом отхода от спинного мозга корешков, переходящих в наиболее длинные нервы для верхней и нижней конечности. На поверхности спинного мозга имеется глубокая борозда, выполненная мягкой оболочкой спереди и более слабо выраженная сзади. С боковой стороны также имеются бороздки, где выходят передние и задние корешки нервов. От позвоночных артерий около места их слияния в черепе отходят короткие стволы; сливаясь, они образуют а. spinalis anterior. Кроме этого, от позвоночной артерии отходят две а. а. spinales posteriores, идущие по заднебоковой поверхности спинного мозга. Три артерии образуют стволы по всему длиннику органа. Через межпозвоночные отверстия они принимают г. г. spinales от позвоночной — на шее, от межреберных — в грудном отделе и от поясничных. Анастомозируя между собой, они образуют дуги, от которых отходят в радиальном направлении ветви для питания спинного мозга, оболочек и прилегающих частей. На горизонтальном разрезе спинного мозга видно внутри рас-положенное серое вещество и снаружи — белое. Серое вещество имеет вид полулуний с вогнутостью кнаружи, кпереди и кзади, напоминающее форму бабочки — в общем получается очертание буквы Н, т. е. имеется два рога передних, два задних. В центре находится узкий (0,1 мм) канал, который вверху переходит в полость 4-го желудочка мозга, а внизу, в конусе спинного мозга, канал имеет расширение в виде концевого желудочка. Передний рог массивный, в нем имеются крупные ганглиозные клетки, где замыкаются рефлекторные дуги, обеспечивающие рефлексы двигательного характера для поперечнополосатых мышц туловища, шеи, конечностей, причем каждая мышца имеет свою клеточную зону. От клеток идут двигательные нервные волокна, образующие передние спинномозговые корешки. Повреждение корешков сопровождается парезом, параличом и атрофией соответствующих мышц. Задний рог располагается кзади и кнаружи, он более равномерный по форме и узкий. Здесь различают две группы клеток: передние — у основания рога с направлением волокон в мозжечок и задние, где оканчиваются волокна от задних корешков, несущие чувство боли и температуры. Боковой рог заметен хорошо только в грудной части, клетки его имеют отношение к висцеральной функции и нервные волокна идут к сосудам, костно-суставному аппарату, железам кожи. Белое вещество спинного мозга расположено по периферии и образует передний канатик, задний и два боковых. Имеются короткие пути, обеспечивающие межсегментарные связи самого спинного мозга, и длинные пути, образующие тракты, т. е. отдельные пучки волокон, которые несут однородную функцию и идут в восходящем направлении к центру или в нисходящем — к периферии тела человека.
Восходящие пути идут к центру и перерождаются вверх от места повреждения, так как теряют связь с клеткой. Импульсы сознательного мышечно-суставного чувства и осязания, имеющие отношение к нижней конечности и нижней части туловища, идут в заднем канатике — fasciculus gracilis, лежащем около средней линии; для верхней конечности и верхней половины туловища — в fasciculus cuneatus, лежащем несколько латеральнее предыдущего. Оба пучка передают импульсы до продолговатого мозга и через последующие нейроны — к зрительному бугру и задней центральной извилине коры головного мозга. Ниже 4-го грудного позвонка в спинном мозгу располагается только стройный пучок, а выше — оба пучка. Импульсы, несущие чувство подсознательного равновесия и координации, лежат в боковом канатике по tractus spinocerebellaris anterior, который образует перекрест, и по tractus spinocerebeilaris posterior, идущему по своей стороне. Оба пучка оканчиваются в мозжечке. Импульсы, несущие ощущения боли и температуры, располагаются в боковом канатике, по tractus spinothalamicus lateralis, они направляются в зрительный бугор. Нисходящие или двигательные пути идут от центра к периферии и перерождаются вниз от места повреждения. Располагаются они больше в боковом канатике и меньше — в переднем. Импульсы для произвольных рабочих движений идут по tractus cort. spinalis lateralis, имеют направления: а) от коры к ядрам двигательных черепных нервов (tractus corticobulbaris); б) к ядрам передних рогов спинного мозга (tractus corticospinalis). Пучки располагаются в боковых канатиках и перекрещиваются в области продолговатого мозга; в) часть волокон, не участвующая в перекресте, идет по своей стороне, в составе tractus cort. spinalis anterior. В спинном мозгу они также переходят на другую сторону. Импульсы для автоматических движений располагаются по tractus rubrospinalis от красного ядра среднего мозга и мозжечка. Импульсы, связанные с вестибулярным аппаратом (равновесие и координация движений), обеспечиваются через tractus vestibulospinalis, tractus olivospinalis, tractus reticulospinalis, которые начинаются от ядер продолговатого мозга. Рефлекторные защитные движения при зрительных и слуховых раздражениях идут по tractus tectospinalis от ядер четверохолмия. Передние и задние спинномозговые корешки до выхода из канала покрыты оболочками, и их сопровождают спинальные сосуды и нервы. На заднем корешке находится утолщение ganglion spinale, где располагаются клетки с афферентными волокнами. В межпозвоночном отверстии в области ганглия оба корешка сливаются в общий пучок (funiculus). Так как спинной мозг короче костного канала, сегменты мозга не соответствуют месту выхода спинномозговых нервов в области межпозвоночных отверстий. По расстройству иннервации на периферии можно определить уровень поражения спинного мозга, но для этого надо учитывать, что первый канатик соответствует уровню спинного мозга, расположенному выше 1-го позвонка, и первые 4 шейных спинномозговых нерва лежат на горизонтальной линии отдела спинного мозга, откуда они выходят. Далее корешки спинного мозга имеют наклон вниз и уже не соответствуют сегменту мозга. Так место выхода 8-го шейного нерва из мозга лежит на уровне остистого отростка 2-го позвонка. 5-й грудной нервный корешок выходит ниже на два позвонка, а 12-й грудной — на четыре позвонка. Сегменты мозга для поясничных стволов лежат выше выхода последних на шесть позвонков, и корешок 5-го поясничного нерва начинается на уровне 12-го грудного позвонка. Еще больший путь проходят крестцовые корешки спинного мозга, каковые для 5-го крестцового нерва начинаются от сегмента мозга, лежащего на уровне остистого отростка первого поясничного позвонка. Спинной мозг оканчивается на уровне 2-го поясничного позвонка, и корешки идут в канале вниз и вертикально, образуя cauda equina, располагаясь в нижней части мешка твердой оболочки. При заболеваниях надо различать радикулит, фуникулит и неврит. При радикулите поражается чувствительный или двигательный спинномозговые корешки, и при операции перерезки их надо вскрыть спинномозговой канал и мешок твердой мозговой оболочки. При фуникулите, ганглионите расстройство на периферии касается всего поля иннервации как от переднего, так и от заднего спинальных корешков, и локализация заболевания находится кнутри от выходного межпозвоночного отверстия. При неврите расстройства соответствуют зоне распространения определенного периферического нерва, т. е. кнаружи от межпозвоночного отверстия.
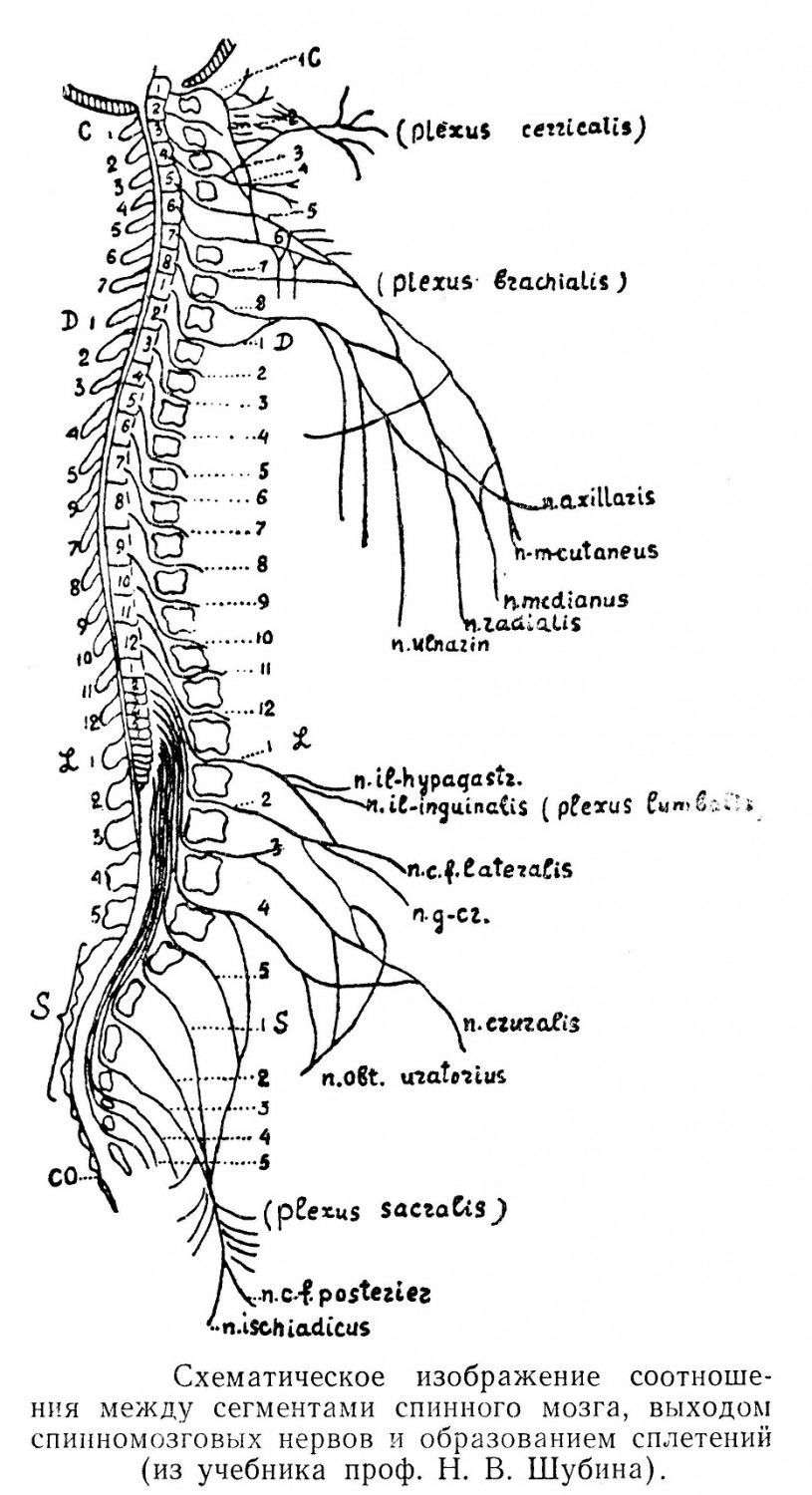
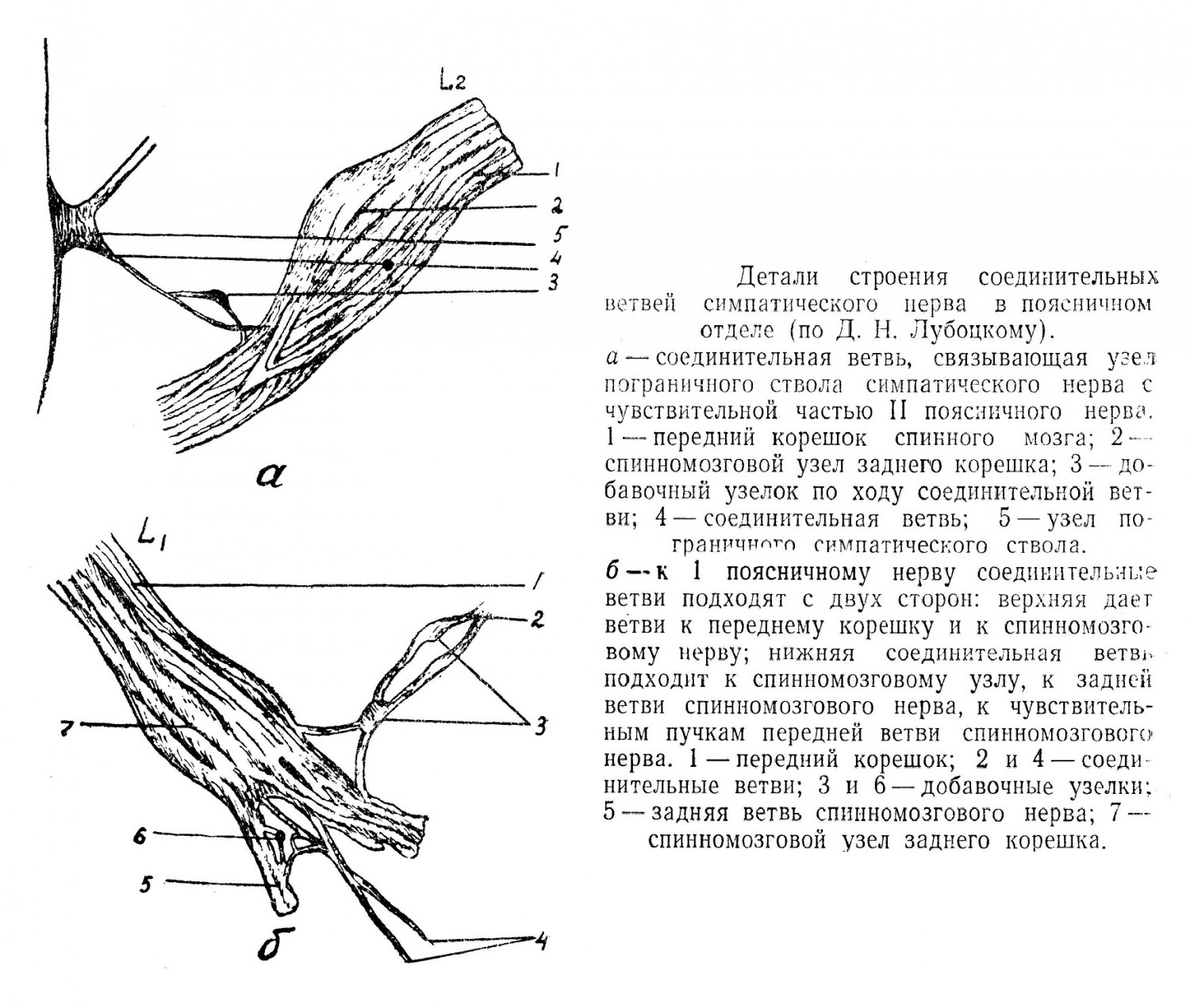
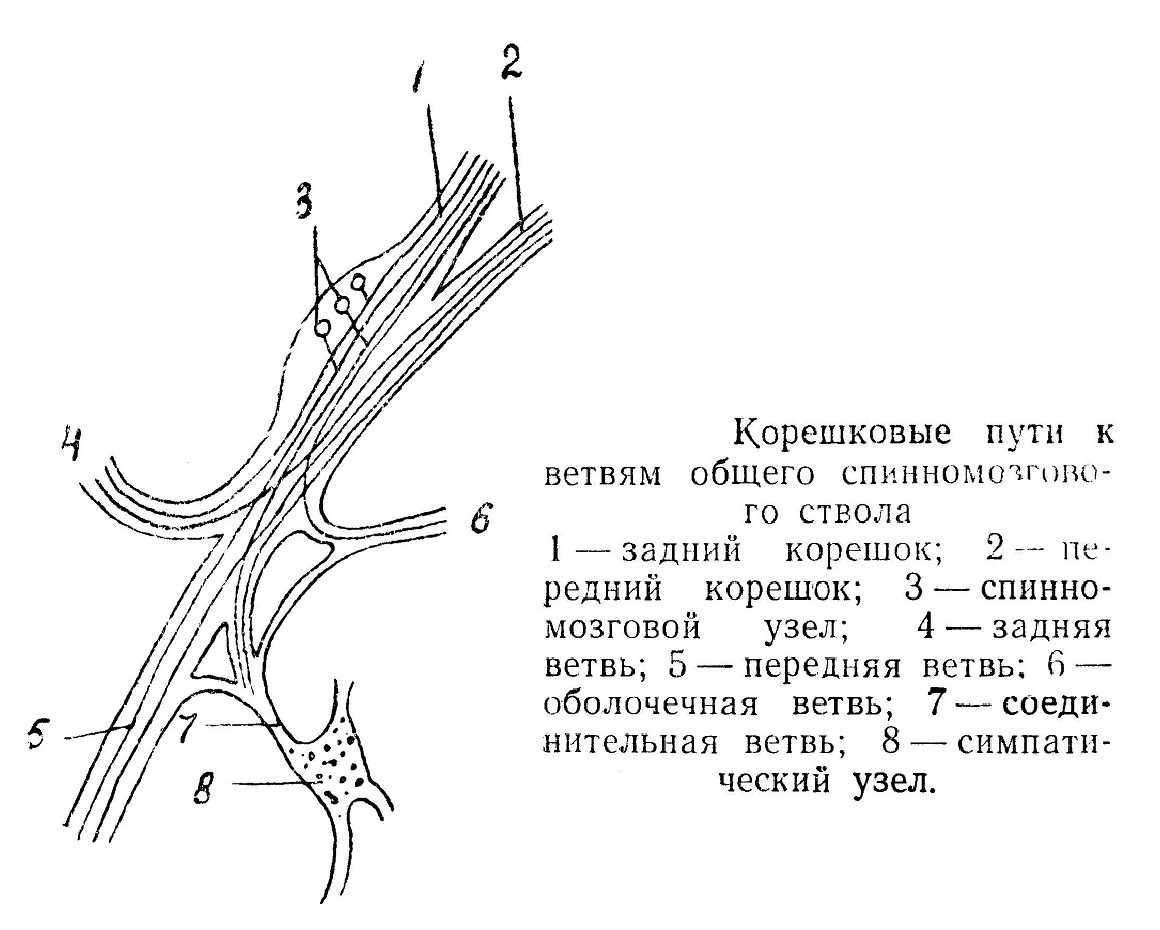
Из спинномозгового канала выходит 31 пара нервов (8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковая). Ствол спинномозгового нерва по выходе из межпозвоночного отверстия отдает 4 ветви: 1) заднюю, относительно тонкую ветвь для мышц и кожи дорзальной части туловища; 2) переднюю ветвь, более толстую, для кожи и мышц конечностей и вентральной части туловища 3) оболочечную ветвь, иннервирующую оболочки спинного мозга и позвоночный канал; 4) соединительную ветвь к узлу симпатического ствола и далее, вместе с ветвями автономной нервной системы, к внутренним органам, железам, сосудам.
Парасимпатическая система имеет краниальный и сакральный отделы. Краниальный отдел имеет отношение к глазодвигательному, тройничному, промежуточному, языкоглоточному, блуждающему нервам и ресничному, крылонёбному и ушному узлам. К сакральному отделу относятся крестцовые с 2 по 4-й нервы спинного мозга. Нервные ветви идут в срамное сплетение, а далее через посредство тазовых нервов (n. pelvici) в сплетение подчревное (plexus hypogastricus). К парасимпатической надо отнести и интрамуральную систему.
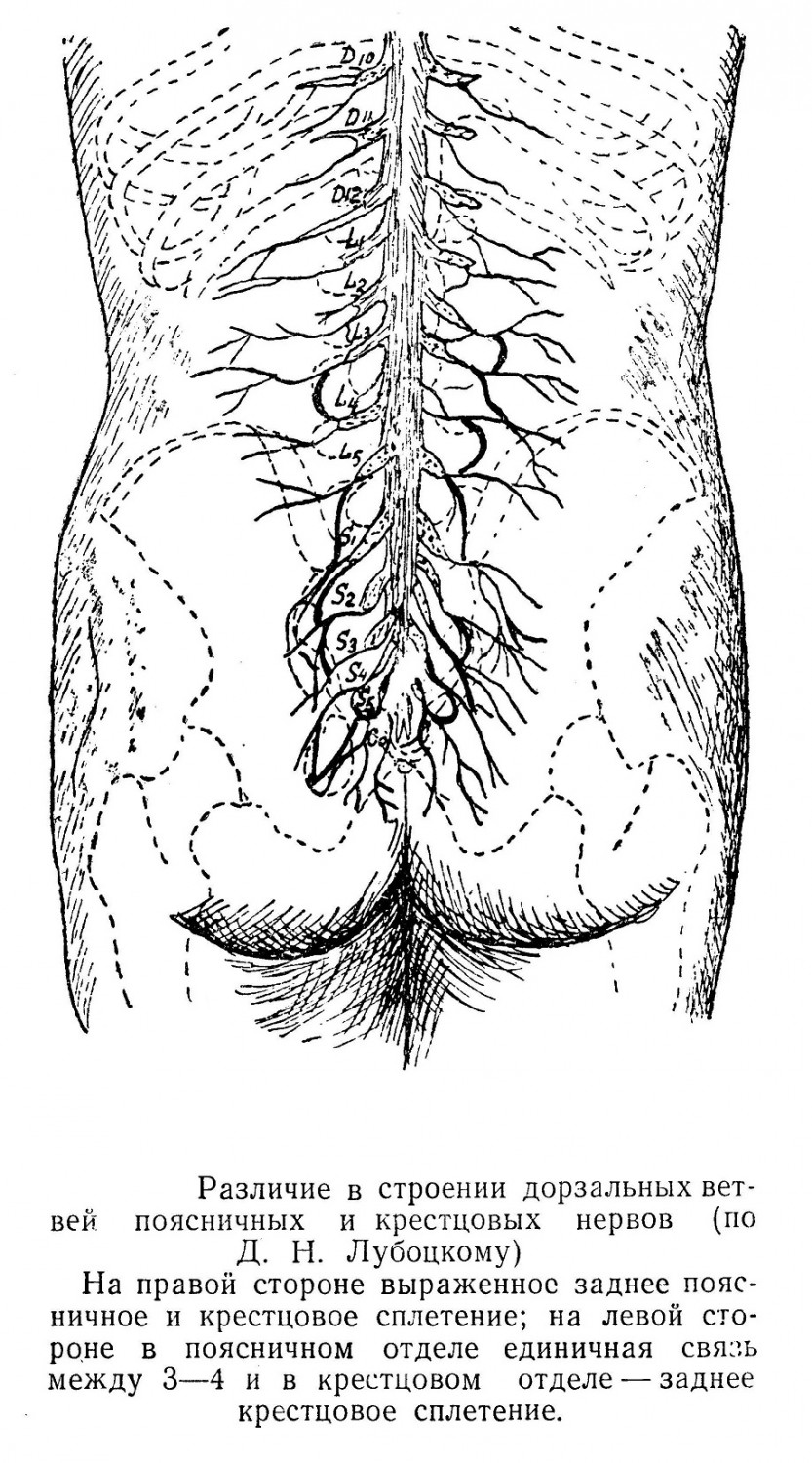
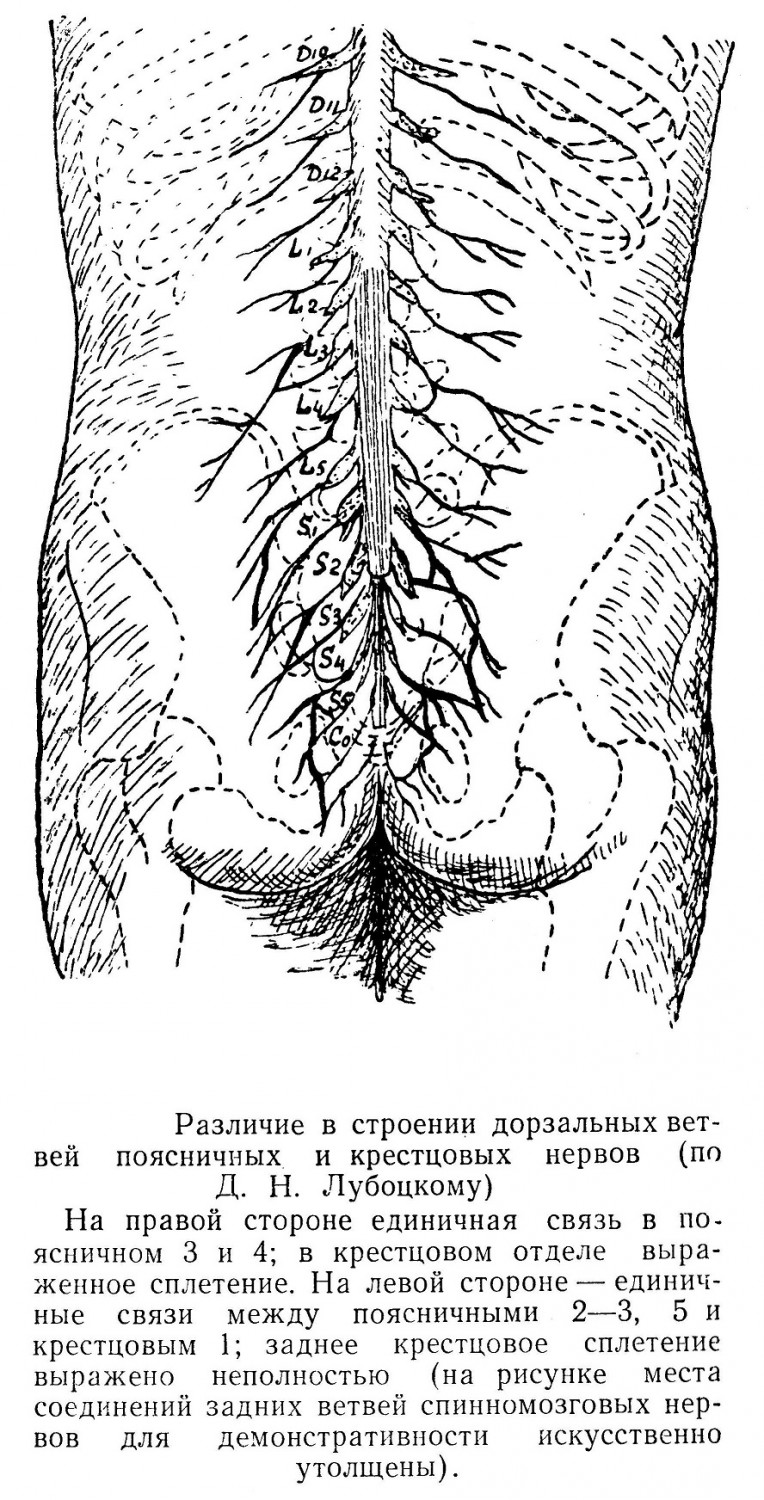
По выходе из межпозвоночных отверстий общие стволы делятся на передние ветви, более крупные, и задние, более тонкие. Из передних ветвей с 1 по 4-й спинномозговой нерв конструируется шейное сплетение (plexus cervicalis), которое имеет соединение со следующей 5-й ветвью и с n. accessorius. Из передних шейных ветвей, с 5-го по 8-й, 1-го грудного и частично 2-го образуется плечевое сплетение (plexus brachialis). Грудные ветви сплетений не образуют и располагаются в соответствующих межреберьях и только 12-й нерв лежит под 12-м ребром. Из передних ветвей с 1 по 4-й поясничных, а также ветвей от 12-го грудного и ветви от 1-го крестцового образуется поясничное сплетение (plexus lumbalis). Крестцовое сплетение (plexus sacralis) образуется от 4 и 5-го поясничных, а также от 1, 2 и 3-го крестцовых стволов.
В состав срамного сплетения (plexus pudendalis) входят передние 3 и 4-ая крестцовые ветви. О локальной иннервации от этих сплетений мы указываем при описаниях областей тела человека. Задние ветви спинномозгового нерва, вышедшего из межпозвоночного отверстия, идут на спинную область и образуют сплетения из чувствительных ветвей, имеющие большое количество вариаций. Можно видеть, но непостоянно, шейное заднее сплетение и поясничное сплетение, расположенное в толще квадратной мышцы. Заднее же крестцовое сплетение можно наблюдать почти всегда.
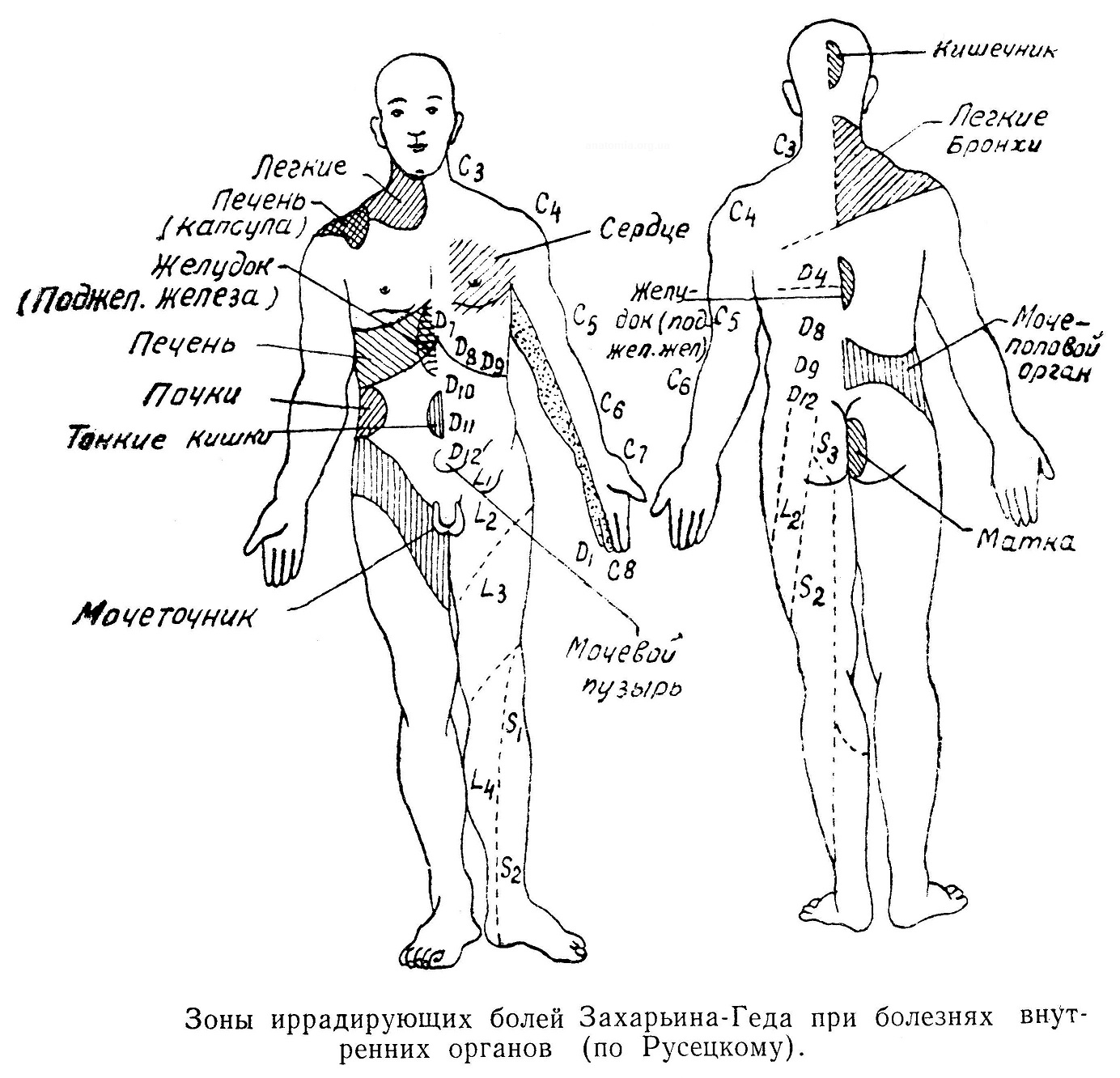
Часто наблюдается распространение боли за пределы пораженного, локально очерченного участка тела и иногда на большое расстояние. Боли «проекционные» в зоне разветвления определенной ветви периферического нерва, например боль в области 4—5-го пальцев кисти при травме локтевого нерва; при раздражении заднего корешка спинного мозга стреляющие или опоясывающие боли по ходу определенного нерва; сюда же надо отнести фантомные — призрачные боли, когда больной чувствует ложное ощущение боли в дистальных отделах ампутированной конечности, например в удаленных пальцах. Боли «иррадирующие» — при распространении раздражения по нерву с одной ветви его на другую, например, зубная боль сопровождается ощущением боли в коже области верхней или нижней челюсти, а иногда и в зоне иннервации всего тройничного нерва; при раке гортани — иррадирующая боль в ухе. Боли «отраженные» наблюдаются при заболеваниях внутренних органов, когда местные болевые ощущения о интерорецепторов переходят на клетки задних рогов спинного мозга и передаются в зону этого сегмента (зоны Захарьина-Геда), например боли в области локтя и 5-го пальца при грудной жабе.
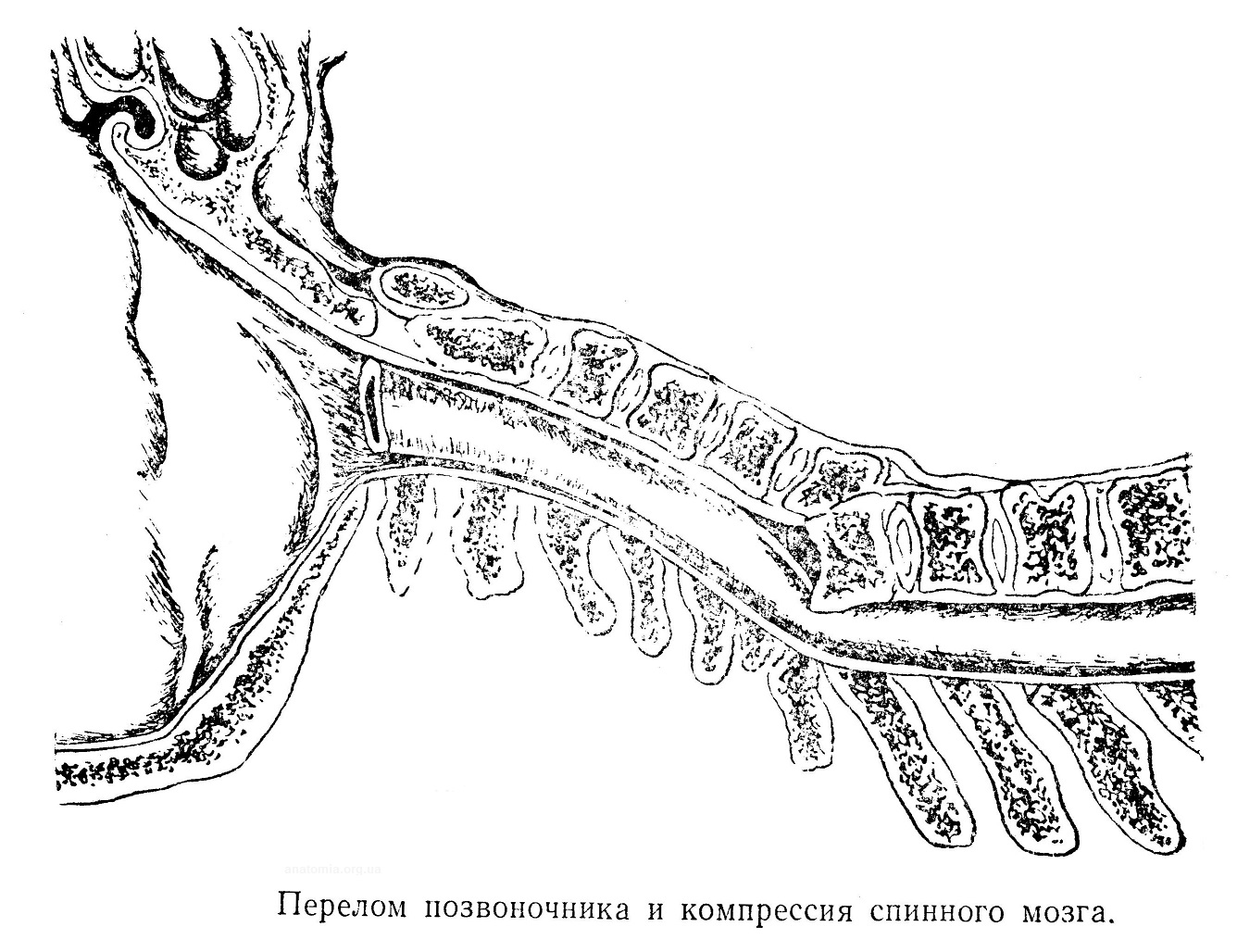
Боли «реактивные» — от давления на нервные сплетения или отдельные нервы, при их вытяжении, что часто употребляется врачами в порядке диагностики заболевания. В области спины проводится ряд оперативных вмешательств: вскрытие позвоночного канала для доступа к спинному мозгу и его оболочкам; для подходов к заднему средостению и органам грудной полости; при лечении гнойных процессов в ретроперитонеальном пространстве, при операциях на почке и т. д. К наиболее серьезным и опасным заболеваниям надо отнести перелом позвоночника, сопровождающийся сдавлением спинного мозга. Компрессия в области 3 — 4-го шейных позвонков приводить параличу диафрагмы. При перерыве спинного мозга в шейном отделе наступает паралич верхних и нижних конечностей, при перерыве в грудном и поясничном отделах — паралич только нижних конечностей. Кроме нарушения иннервации нижележащей части тела, наблюдается расстройство деятельности тазовых органов (недержание кала и мочи). Последствием травмы может быть сращение позвонков и окостенение хрящевых дисков, что ведет к неподвижности. Для правильной диагностики компрессии и травмы основным методом надо считать рентгенографию. При туберкулезе позвоночника, особенно у детей, позвонки разрушаются, сплющиваются, деформируются ребра и грудина, опускание их доходит до гребешка подвздошной кости и даже ниже. В шейной части и поясничной, где просвет канала наиболее широк, прогноз компрессии мозга более благоприятен. Воспалительные процессы, развитие опухолей в позвоночном канале вызывают обычно сращение оболочек, с образованием соединительнотканных перемычек; для определения локализации процессов пользуются рентгеновскими снимками с применением контрастных веществ (миелография).
Раздвоение в дужках позвонков при их недоразвитии (spina bifida) наблюдается в поясничном и крестцовом отделах, и видимо, отнести его к патологическому процессу нельзя, так как незаращение наблюдается у всех детей до 10-летнего возраста. В 25% дефект остается на всю жизнь и большей частью не дает функциональных нарушений. Процесс окостенения в нижних отделах позвоночника продолжается долго, и крестцовые позвонки срастаются от 17 — до 25-летнего возраста. Патологические явления наблюдаются, когда выпячиваются оболочки (менингоцеле) или спинной мозг (менингомиелоцеле). Часто недооцениваются боковые искривления позвоночника (сколиозы). В этих случаях основным методом предупреждения надо считать физические упражнения и лечебную гимнастику, что тренирует мышцы и делает их более сильными. При высокой спинномозговой анестезии для операций на желудке и других высоко расположенных органах надо учитывать, что анестезирующие вещества легко распространяются по рыхлой клетчатке канала, в том числе и по направлению к продолговатому мозгу. | |
|
| |
| Переглядів: 1108 | | |
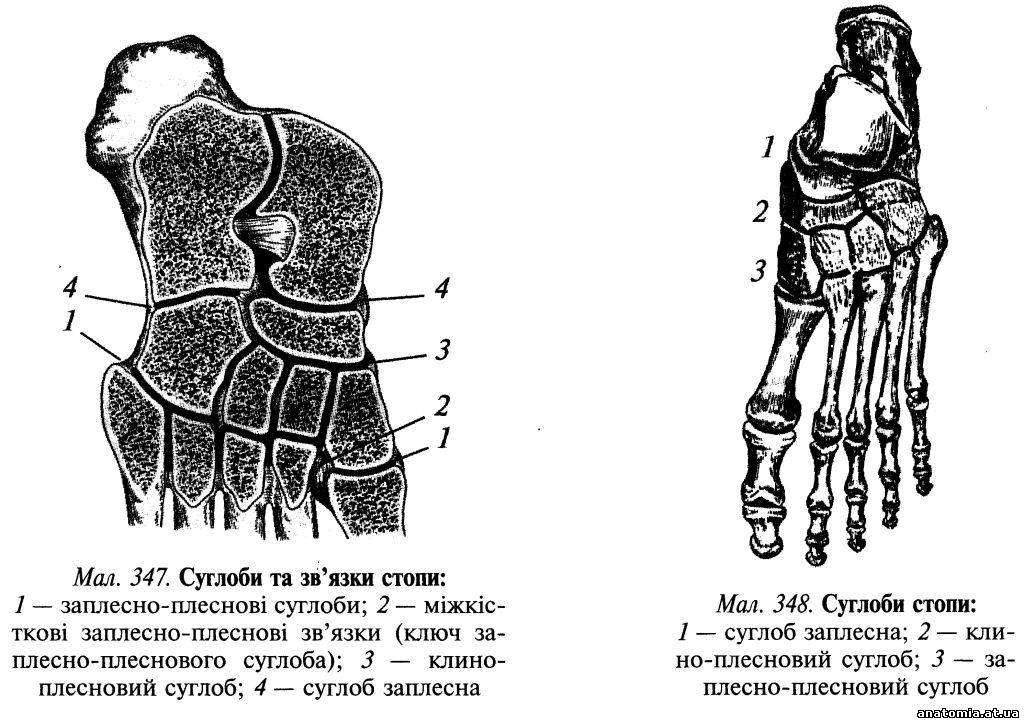 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |