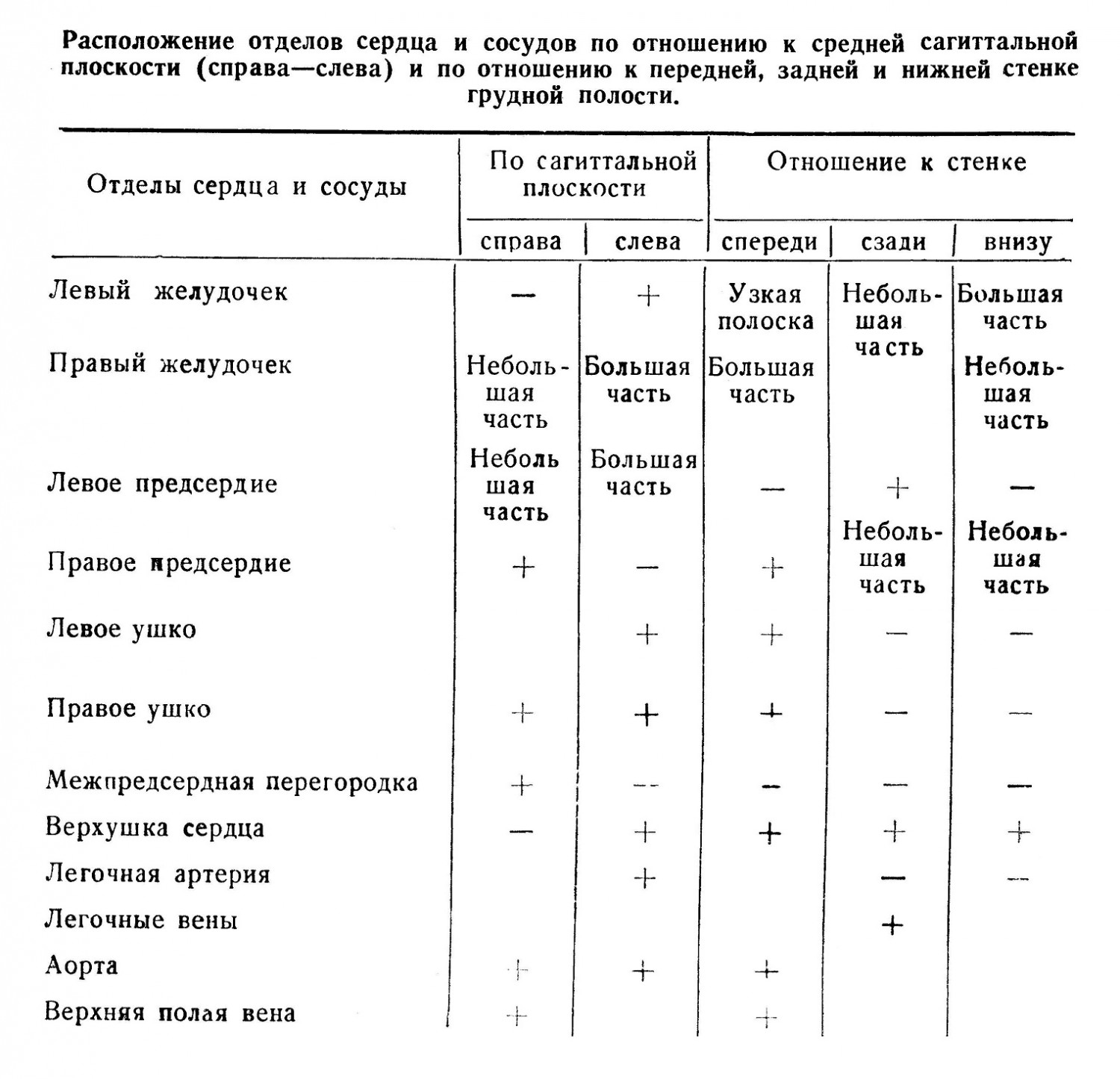
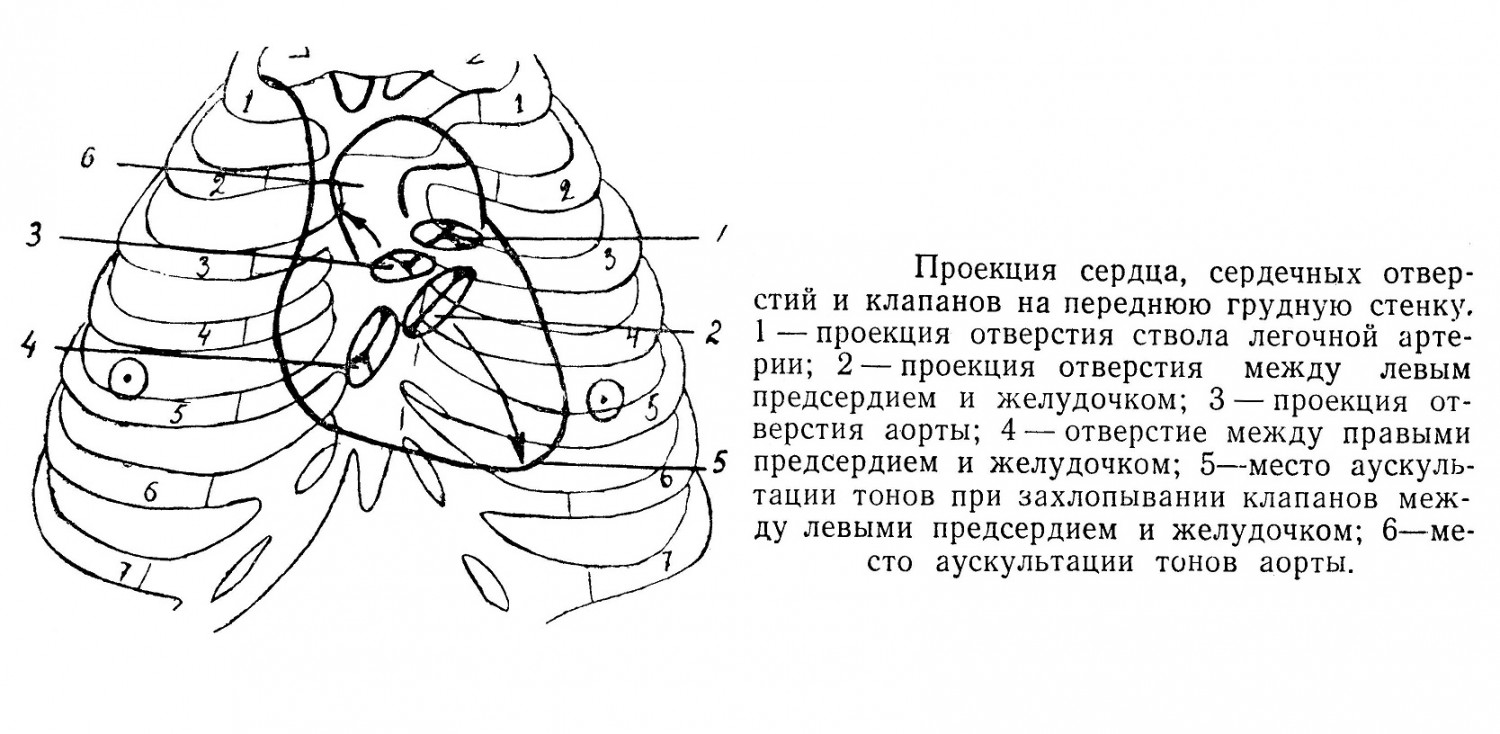
Сердце (сог) лежит по косо идущей оси сверху справа и сзади — вниз налево и вперед, с углом к продольной оси тела в 50°, 2/3 органа располагается влево и 1/3 вправо. Наиболее высоко, на уровне нижнего края 3-го реберного хряща, около грудины, лежит ушко левого предсердия. Нижняя часть представлена верхушкой сердца на уровне верхнего края 6-го ребра кнутри от сосковой линии. Передняя поверхность сердца покрыта перикардом, с боковых сторон к органу прилежат легкие своими истонченными краями. Описываемая часть сердца лежит в переднем средостении, доходит до верхнего края хряща 3-го ребра и соприкасается с грудиной и ребрами. На переднюю часть грудной стенки проецируются:
Верхушка сердца покрыта тонким краем легкого (lingula) и также прилежит к ребрам в 5-м межреберье на 1 — 1,5 см от средне- ключичной линии. Прилежание сердца кпереди важно потому, что здесь его можно перкутировать, аускультировать. Эта область наиболее часто подвергается ранениям. Спереди удобно подойти при оперативных вмешательствах на полостях сердца и сосудах. Задняя поверхность сердца обращена к позвоночнику и прилежит к заднему средостению и его органам: нисходящей аорте, пищеводу, блуждающему нерву, лимфатическому протоку. Здесь находится все левое предсердие, небольшая часть левого желудочка и правого предсердия.
Нижняя поверхность сердца более плоская, лежит на диафрагме. Здесь находится левый желудочек, небольшая часть правого желудочка и правого предсердия — место, где впадает в него наддиафрагмальная часть (2 см) нижней полой вены. Под диафрагмой к сердцу прилежит левая доля печени и желудок.
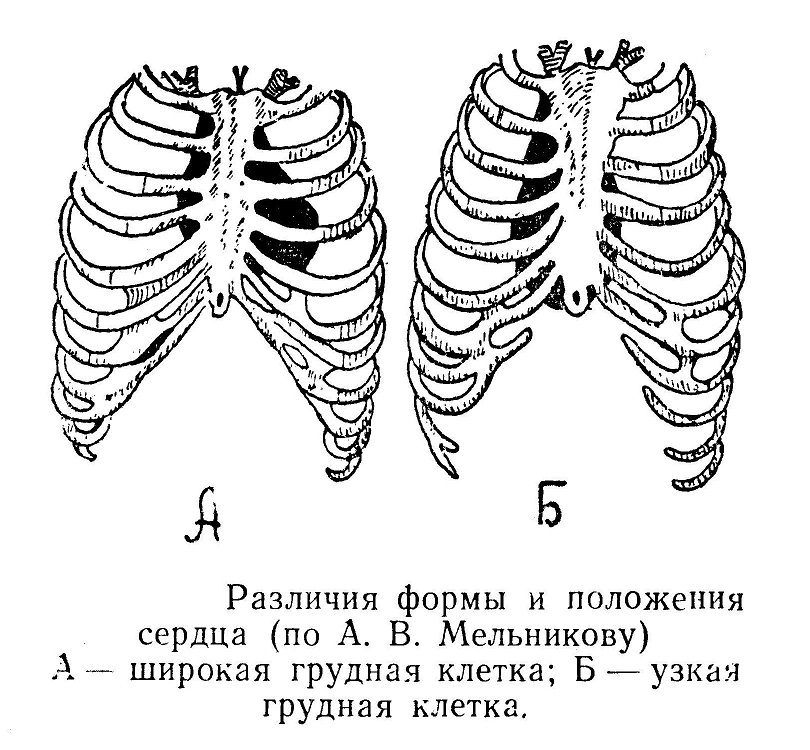
Вариационная анатомия различает формы сердца, которые находятся в зависимости от формы грудной клетки. При широкой грудной клетке наибольшее расстояние имеет часть сердца, прилегающая к диафрагме, положение органа попе-речное. При этой форме левый желудочек прилежит к передней стенке на большем протяжении. Сердце имеет большие размеры и сильно развитые сосуды. Купол диафрагмы стоит выше обычного, доходя до 3-го ребра. В узкой грудной клетке увеличен продольный диаметр, положение сердца более вертикально, а при наиболее выраженном типе наблюдается «капельное сердце», которое лежит почти по вертикали. Верхушка такого сердца выражена слабо, сердце мало по размерам, и сосуды имеют узкий диаметр. Уровень диафрагмы справа соответствует 5-му ребру. Увеличение роста и веса влияет на увеличение размеров сердца. Женское сердце обычно меньше мужского. Большое значение имеют возрастные особенности. У новорожденного диафрагма стоит на одно межреберье выше с соответствующим смещением сердца, а у стариков сердце расположено ниже на одно межреберье.
Сердце укрепляется на месте: спереди — перикардом, соединенным с внутригрудной фасцией и грудиной, через посредство двух ligg. sternopericardiaca, представляющих пучки рыхлой соединительной ткани. Верхняя связка прикрепляется на уровне вторых ребер к рукоятке грудины, а более развитая нижняя связка — на уровне начала мечевидного отростка. Вверху сердце фиксируется крупными сосудами, верхней полой веной, аортой и легочной артерией, внизу — диафрагмой по линии прикрепления перикарда, а также местом впадения нижней полой вены.
Смещаемость сердца может быть вокруг оси органа, а также вверх, вниз и в стороны. Малое по размерам сердце вообще более подвижно, нежели большое. Основание сердца, наиболее широкая часть органа, лежит вверху, оно мало подвижно, так как отсюда отходят аорта и легочная артерия и входят легочные вены, верхняя и нижняя полые вены. Вершина сердца сужена, располагается внизу, ближе к грудине, прикасается к 5-му межреберью и является наиболее подвижной частью органа. В зависимости от положения тела сердце смещается вверх и вниз. При лежачем положении на левом боку сердце смещается влево и вперед на 3,5 — 4 см, при положении на правом боку — на 1 — 2 см, при наклонении туловища вперед верхушка подходит к грудине.
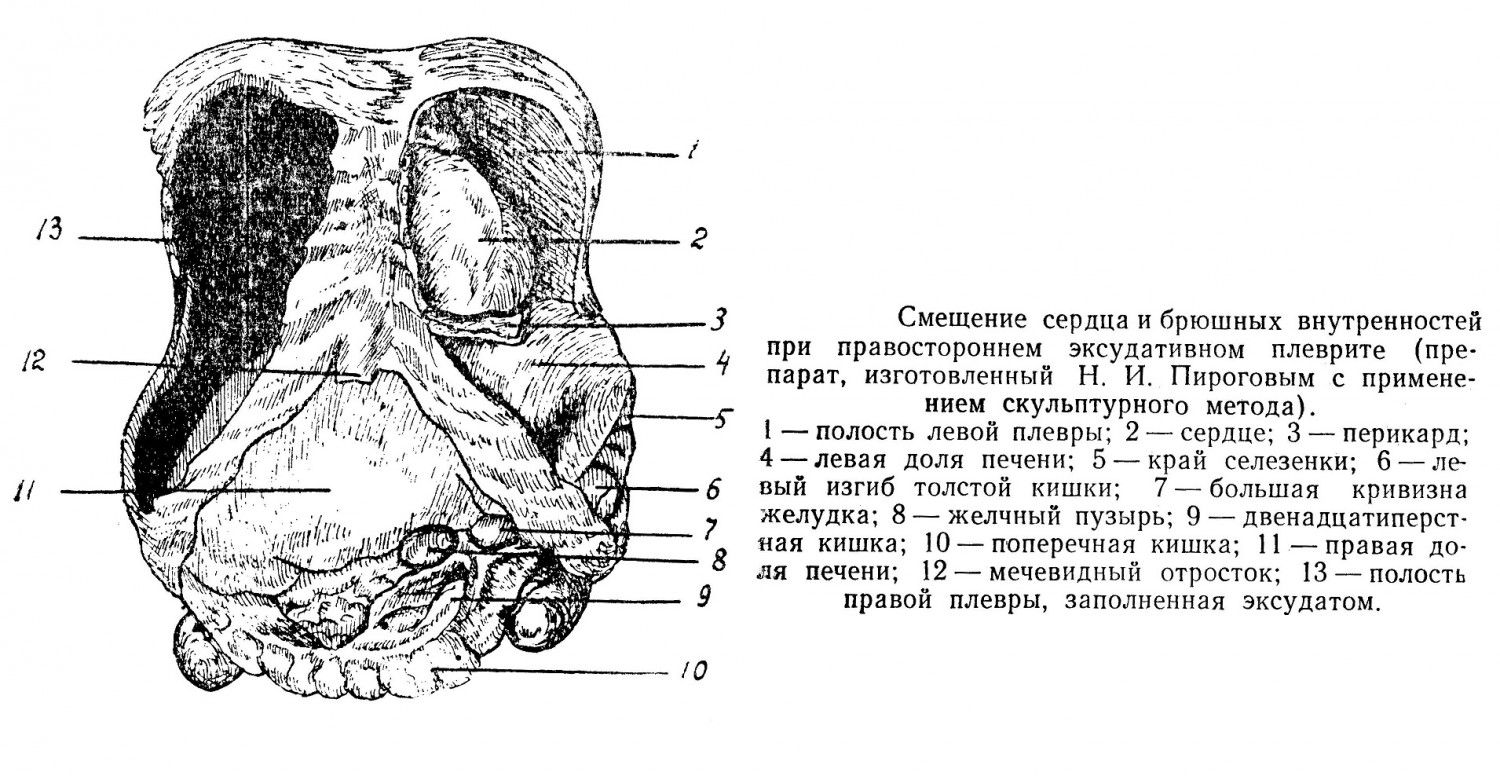
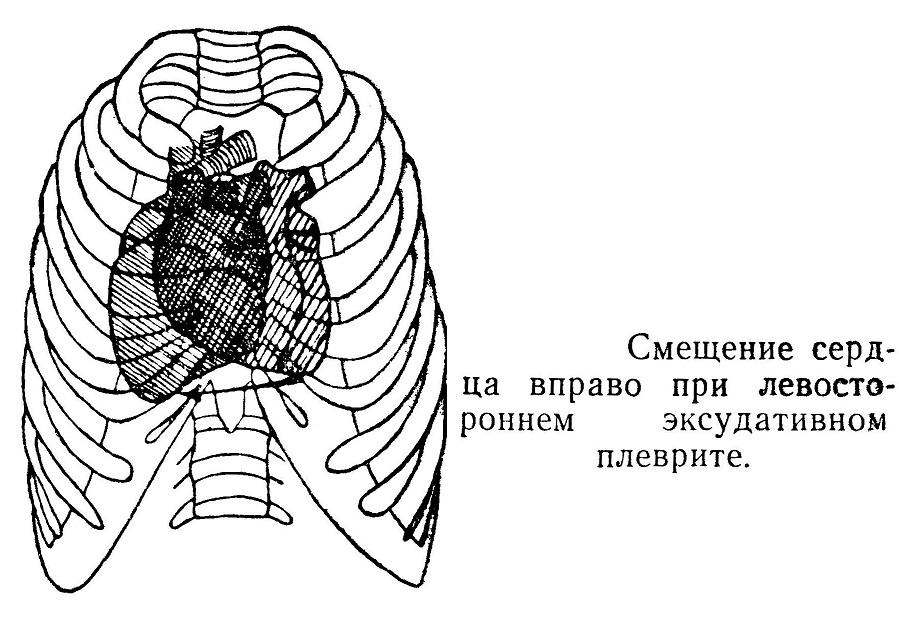
На контуры проекции сердца оказывают влияние дыхательные движения, связанные с подвижностью ребер. Влияние диафрагмы невелико, так как сердце расположено на ее центральной сухо-жильной части, которая при дыхательных движениях имеет незначительную экскурсию. При поднятии диафрагмы сердце немного отклоняется влево, при опускании — вправо. Границы сердца изменяются при систоле и диастоле. При наполнении пищей желудка и при большом количестве содержимого в левом изгибе ободочной кишки сердце принимает поперечное положение, при пустом желудочно-кишечном тракте оно располагается ближе к вертикальной линии. При патологических процессах, выпотах в животе (асцит) сердце смещается кверху, при выпотах в плевральной полости (плеврит) наблюдается иногда большое смещение в ту или другую сторону, то же наблюдается при развитии опухолей и нагноений в средостении. Артериосклероз аорты, перикардит, пневмоторакс влияют на перемещение сердца по вертикали, то же можно наблюдать при увеличении печени, селезенки и левой части ободочной кишки. Все это надо учитывать при перкуссии и аускультации. Перкуссия дает возможность определить размеры предсердий, желудочков и сосудистого пучка. Для того чтобы найти верхнюю границу сердца, надо начинать простукивание от ключицы; для диагностики правой границы — от правой среднеключичной линии и влево; причем на уровне верхнего контура печени, для выяснения левой границы перкуссию начинать от подмышечной линии на уровне верхушечного толчка.
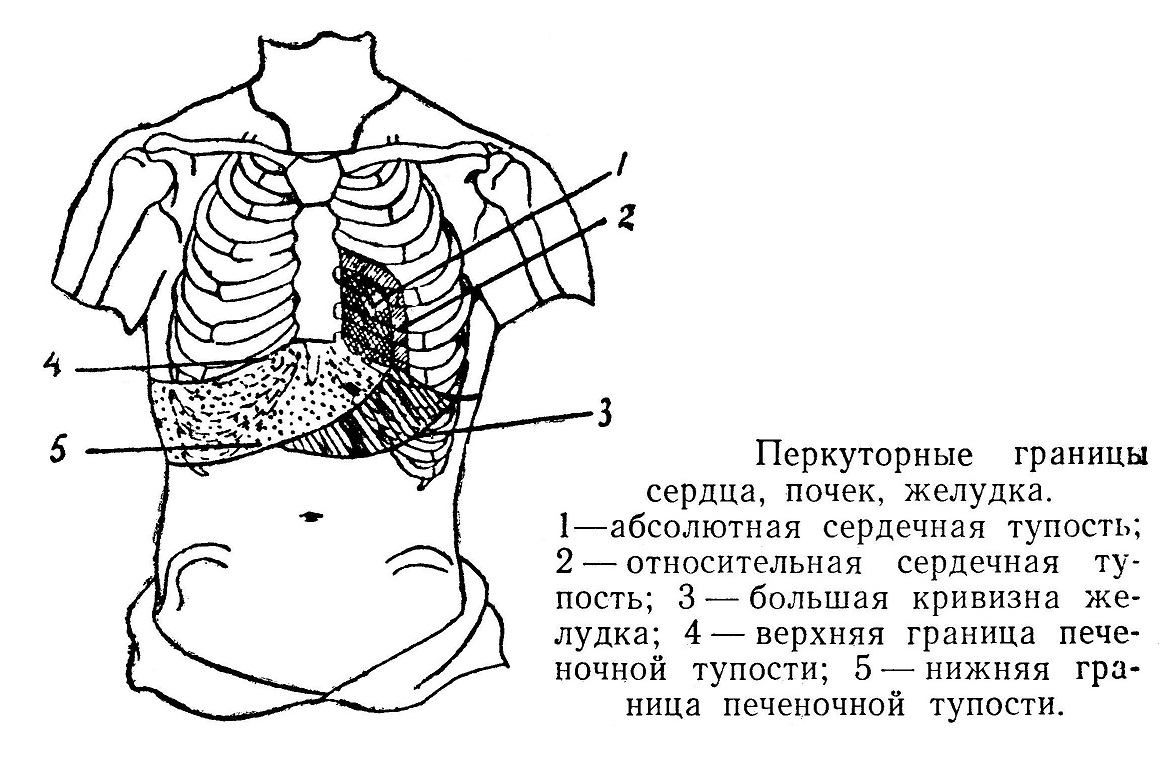
Сердце имеет часть, непосредственно прилегающую к передней стенке грудной клетки, где при перкуссии слышится тупой звук. Этот участок небольшой, находится он слева от средней линии и называется «абсолютной» тупостью сердца; для определения его необходимо пользоваться слабым простукиванием. Границами абсолютной тупости являются: сверху — нижний край 4-го ребра, справа — левый край грудины до 6-го ребра, где тупой звук продолжается на прилежащую через диафрагму печень, слева — выпуклая линия от сустава 4-го ребра к верхушечному толчку. Если мы будем определять всю границу сердца, то при перкуссии необходимо применять большую силу, чтобы выключить легочную ткань, которая прикрывает сердце, особенно с боковых сторон. Такая глубокая перкуссия дает звук тупой, но с некоторым прояснением, и называется районом «относительной» тупости сердца. Он соответствует действительным проекционным границам, за которыми при простукивании будет слышен звук ясный, свойственный легочной ткани, наполненной воздухом. Таким образом, при перкуссии мы будем слышать смену звуков: сначала ясный, далее глуховатый и, наконец, совсем тупой.
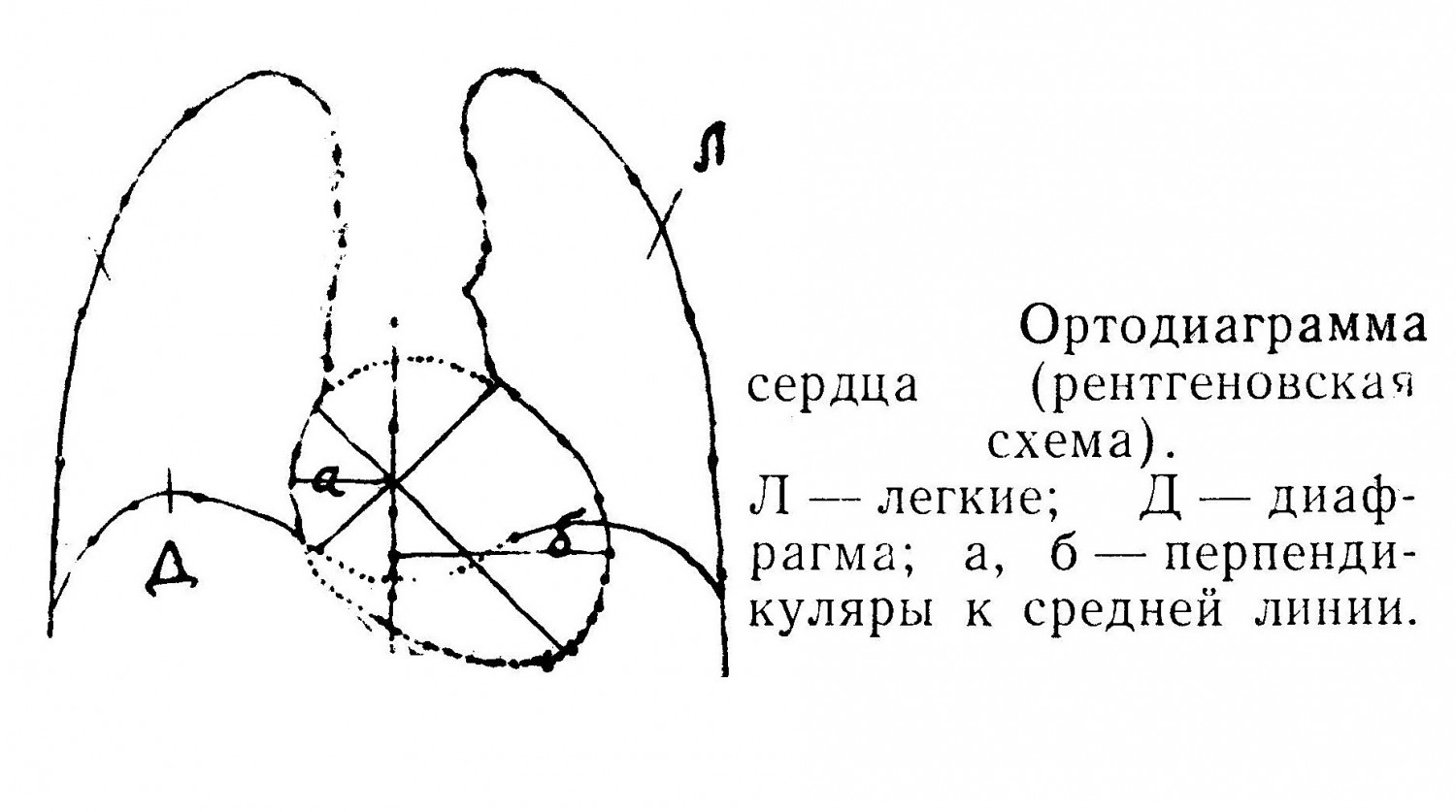
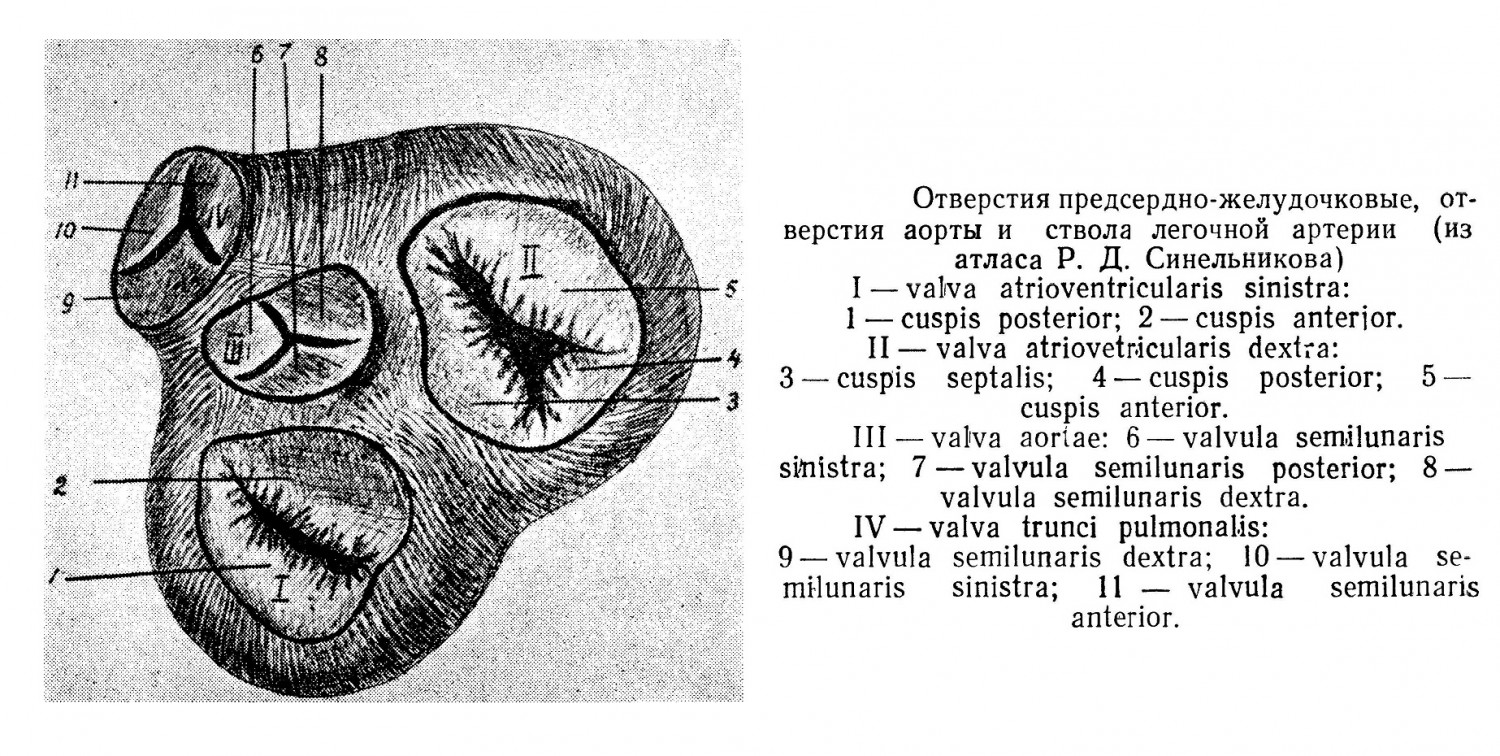
Границы относительной тупости идут: вверху — по левому краю хряща 3-го ребра (7 см от основания мечевидного отростка); справа— по линии кнаружи от правого края грудины на 1 —1,5 см (3,5—4,5 см от средней линии грудной клетки); слева — по 5-му межреберью на 1 —1,5 см кнутри от среднеключичной линии (верхушечный толчок). Верхушка сердца покрыта переднебоковым отростком легкого (lingula), и здесь линия относительной тупости почти сливается с границей абсолютной. Перкуссия достаточно хорошо определяет границы сердца, и ею пользуются при диагностике. Наиболее точное представление о границах сердца, сосудов может дать рентгеновский ортодиаграфический снимок. Определяют обычно длинник сердца — от наиболее отдаленной точки правого предсердия до верхушки; угол наклонения, открытый вправо, — соотношение горизонтальной линии диафрагмы с линией оси сердца; правый поперечник — от наиболее удаленной точки правой границы сердца до средней линии тела; левый поперечник — от удаленной точки левого края сердца до средней линии. Суммируя размеры левого и правого поперечников, можно иметь представление об общей ширине сердца. Высоту сердца надо измерять по левому краю грудины. Правое предсердие (atrium dextrum) отделено от левого предсердия внутренней перегородкой, где находится овальной формы углубление, остаток отверстия, имеющегося здесь в утробной жизни, которое обычно закрывается через 2—3 недели после рождения. В правое предсердие вливается венозная кровь со всего человеческого тела по верхней и нижней полым венам. Здесь же впадает большая венечная вена сердца и много небольших вен через foramina venarum minimarum. Емкость правого предсердия 110 — 185 мл. В стенке предсердия имеются слабые мышцы и много больше, чем в желудочках, эластических волокон. Ушко предсердия имеет круговой слой мышц внутри и продольный снаружи, оно прикрывает начало аорты. С правым желудочком предсердие соединяется отверстием (ostium atrioventriculare dextrum); оно закрыто клапаном, имеющим три зубца (cuspis anterior, posterior et septalis), почему и называется трехстворчатым; отверстие и клапан служат для регуляции притока крови в правый желудочек. Стенка его имеет слабо развитый мышечный слой и большое количество эластических волокон. Ушко левого предсердия имеет в основании перехват ц прикрывает начало легочной артерии. Внизу имеется отверстие (ostium atrioventriculare sinistrum) для соединения с левым желудочком. Это отверстие имеет клапан, состоящий из двух створок (cuspis posterior et anterior). Клапан регулирует приток крови в левый желудочек. Дорзально предсердие лежит на уровне 7, 8 и 9-го позвонков. Правый желудочек (ventriculus dexter) — самая большая полость сердца, емкостью 130 — 230 мл, отделен от левого желудочка перегородкой. Полость правого желудочка сообщается с предсердием отверстием с клапаном, имеющим три створки — переднюю, заднюю и перегородковую. В желудочке находятся три сосковые мышцы, от которых к свободным краям створок клапана идут сухожильные нити (chordae tendineae). Благодаря такого рода приспособлениям клапаны легко открываются в желудочек, пропуская венозную кровь из предсердия. При сокращениях стенки желудочка зубцы клапана натягиваются и закрывают отверстие, сухожильные нити препятствуют прогибанию и вывертыванию клапана вверх, и вся кровь из желудочка идет в легочную артерию. Cuspis anterior (передний) имеет сухожильные нити от передней и медиальной сосковой мышц, а также отдельные нити, отходящие от мышечных перекладин желудочка и перегородки. К cuspis posterior (задний) нити идут от передней и задней сосковых мышц. Cuspis septalis (медиальный) получает нити от задней сосковой мышцы и отдельные нити, идущие от мышц желудочка и его перегородки.
Правый желудочек имеет одно отверстие для выхода крови в легочную артерию (ostium trunci pulmonalis), через которые кровь идет в легкие для окисления. При выходе артерия имеет три полулунных клапана (valvulae semilunaris anterior, dextra et sinistra), которые открываются только по ходу крови вверх и закрывают отверстие, не давая возможности ей возвратиться обратно. Желудочек почти весь прилежит к передней стенке. Левый желудочек (ventriculus sinister) имеет полость меньшую, нежели правый, вместимость левого желудочка 123— 212 мл. Полость левого желудочка сообщается с предсердием посредством отверстия, закрытого клапаном, имеющим две створки: заднюю (меньшую) и переднюю (большую по размерам). Сухожильные нити, удерживающие створки chordae tendineae, толще, нежели в правом желудочке. Отходят они от обеих сосковых мышц и идут к той и другой створке. При сокращении желудочка (систола) отверстие закрывается и кровь идет в аорту. Аорта при выходе из желудочка имеет клапан с тремя зубцами полулунной формы (valvulae semilunaris posterior, dextra et sinistra), которые открываются только по направлению тока крови.
Перегородка, разделяющая желудочки, состоит из мышечной ткани, и только вверху имеется участок в виде перепонки соединительнотканного строения. Со стороны правого желудочка эта часть перегородки разделена прикреплением cuspis septalis — одной из створок клапана. Верхняя часть перепончатого участка относится к предсердию, а нижняя — к желудочку. Со стороны левого желудочка мембрана перегородки относится только к нему. При захлопывании клапанов происходит тон, который можно слышать (аускультировать) в определенных местах на передней стенке грудной клетки. Ostium atrioventriculare dextrumи ее cuspis проецируются и выслушиваются у грудины справа на высоте 4-го межреберья. Ostium atrioventriculare sinistrum проецируется в 3-м межреберьи, но выслушивается у места верхушечного толчка в 5-м межреберьи на 1 —1,5 см медиально от сосковой линии. Ostium trunci pulmonalis и ее valvula проецируются слева у грудины на уровне конца 3-го ребра и выслушиваются у грудины слева во 2-м межреберьи. Ostium aortae проецируется на уровне 3-го реберного хряща позади грудины справа и выслушивается справа во 2-м межреберьи. Основную массу сердечных стенок составляет мышечная ткань. В предсердиях имеется два слоя: общий поверхностный и глубокий, отдельный для правого и левого предсердия. Мышцы идут в радиальном направлении от вен, но развиты слабо, и толщина их не превышает 2—3 мм. Из правого желудочка кровь идет в близлежащий орган — легкое для окисления и далее возвращается в левое предсердие, образуя малый круг кровообращения. Стенка желудочка должна обладать определенной силой для противодействия сопротивлению массы крови в легких; мышечная ткань развита больше и имеет толщину от 5 до 8 мм. Из левого желудочка кровь идет в аорту и далее расходится по всему телу человека, васкуляризируя в том числе сердце и легкие. На периферии кровь постепенно собирается в полые вены и по ним попадает в правое предсердие, завершая большой круг кровообращения. Кровяной ток имеет сопротивление большое, и мышечная стенка левого желудочка обычно в 2—3 раза развита больше, нежели в правом желудочке. Толщина мышечной стенки колеблется от 10 до 15 мм, в том числе верхушка сердца имеет слой мышц в 13 мм. Мышцы желудочков имеют три слоя: снаружи — косой, в середине — круговой и внутри — продольный. Мышцы желудочков отделены от мышц предсердий горизонтальной перегородкой, что обеспечивает при иннервации последовательный ритм сокращения сначала предсердий и потом желудочков. Межжелудочковая перегородка имеет также слой мышц в 2 мм толщиной. Наблюдается большое количество врожденных пороков сердца, к которым можно отнести: положение сердца справа (dextrocardia); недоразвитие перегородок между отделами сердца, в виде частичных дефектов их или полного отсутствия вплоть до наличия двухкамерного или даже однокамерного сердца, что создает различные особенности неправильного тока крови.
Далее наблюдается неправильное формирование крупных, так называемых магистральных сосудов сердца, характеризующееся: выстоянием сосудов выше яремной вырезки, удвоением аорты, транспозицией — аорта выходит из правого желудочка, а легочная из левого, тем, что две аорты выходят из одного желудочка, сужением места выхода артерий. Иногда одна из полых вен впадает в левое предсердие или имеется удвоение стволов полых вен. Наблюдаются комбинированные пороки сосудов и перегородок сердца, например: тетрада Фелло — сужение легочной артерии, незаращение межжелудочной перегородки и выход крови в аорту из обоих сообщающихся желудочков и их функциональная гипертрофия; триада Эйзенменгера — незаращение межжелудочковой перегородки и начало аорты из общего желудочка с гипертрофией правого желудочка; синдром Лютембахера — дефект межпредсердной перегородки, стеноз митрального клапана, расширение легочной артерии. Имеется много и других комбинаций одновременно наблюдающихся пороков сердца у человека. Эндокард (endocardium) выстилает внутреннюю поверхность полостей сердца, из складок эндокарда образуются клапаны. Стенка эндокарда состоит из эндотелия, а под ним на мышцах находится соединительнотканная строма с гладкими мышечными волокнами, так называемый мышечно-эластиновый слой.
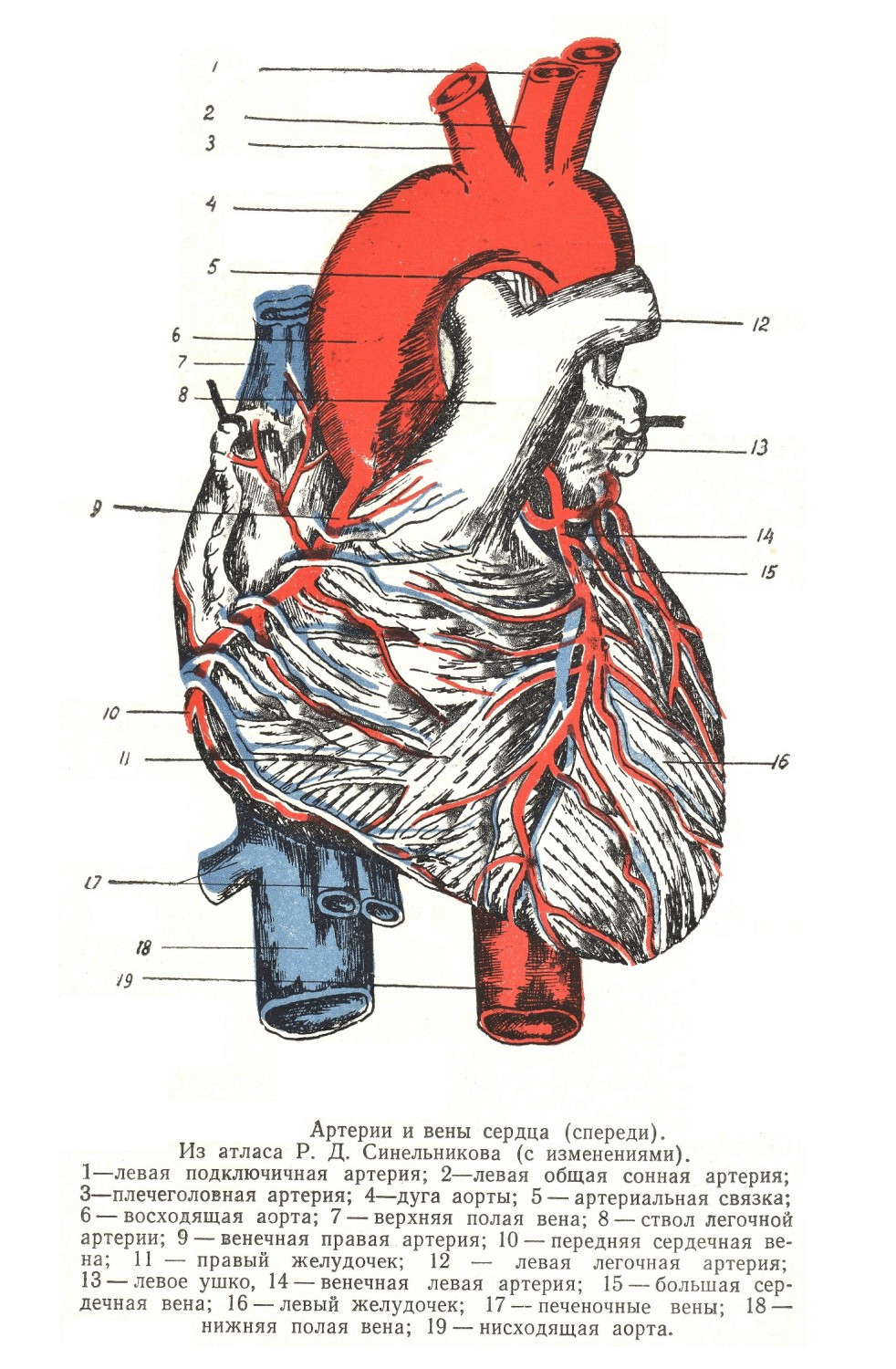
На передней поверхности сердца видна самая крупная по калибру а. coronaria sinistra, которая выходит из аорты на уровне левого клапана. Артерия располагается между левым предсердием и желудочком и уходит на заднюю поверхность сердца, где сливается с одноименной артерией правой стороны. Спереди и слева отходит вторая ветвь, более тонкая — г. interventricularis anterior, которая спускается вниз между правым и левым желудочком, направляясь к верхушке, где анастомозирует с такой же артерией, идущей сзади. По ее ходу к ней присоединяется и сопровождает ѵ. cordis magna, начинающаяся от верхушки. Левая венечная артерия питает: левое предсердие, спереди большую часть левого желудочка, переднюю часть правого желудочка, 2/3 межжелудочковой перегородки спереди и переднюю сосковую мышцу левого желудочка.
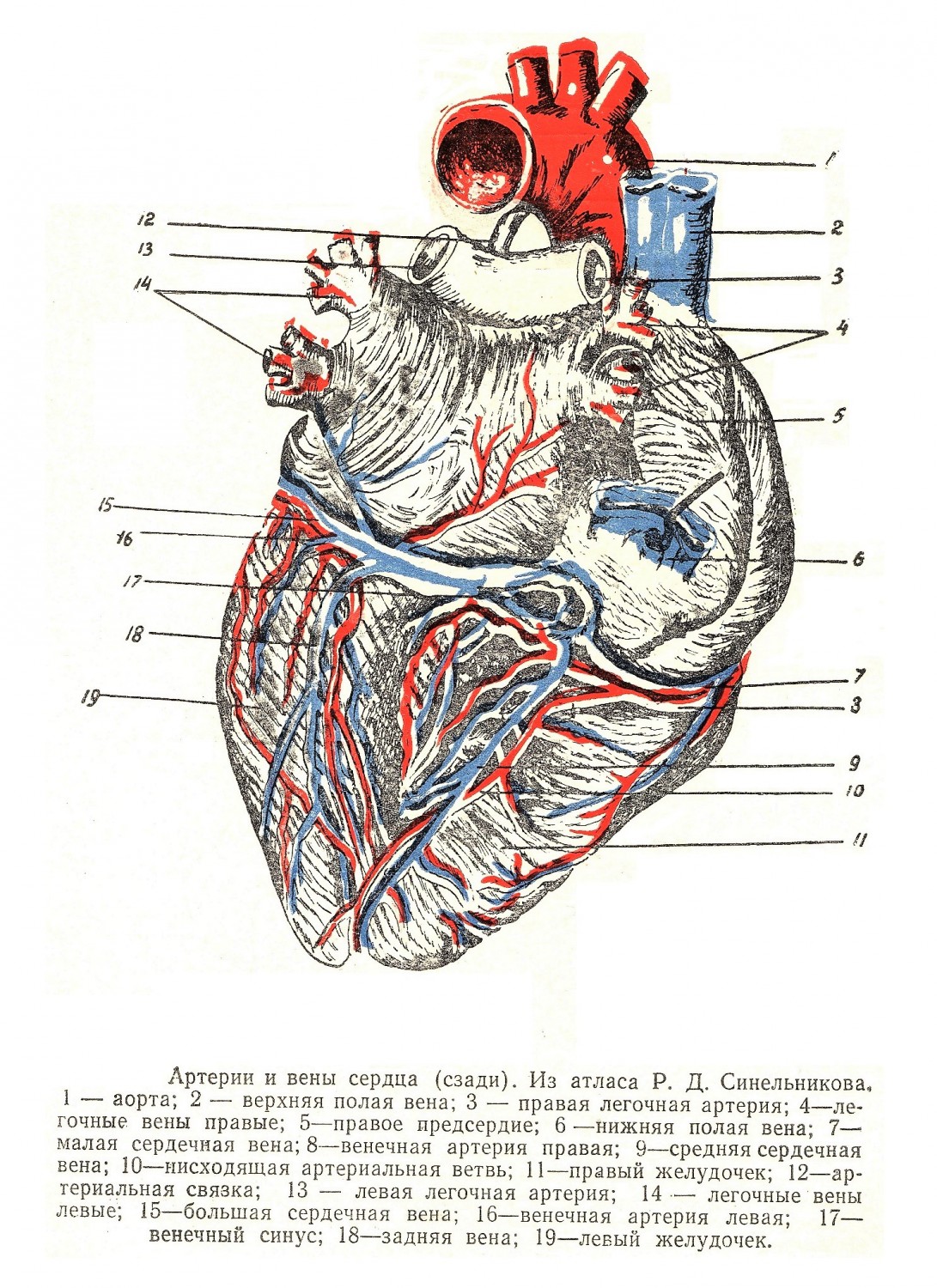
A. coronaria dextra отходит от аорты на уровне правого полулунного клапана, спереди спускается около правого ушка, лежит между правым предсердием и желудочком и уходит назад на соединение с одноименной артерией левой стороны. Вниз отходит г. interventricularis posterior, которая, направляясь к верхушке, располагается на диафрагмальной (нижней) стороне сердца по проекционной линии между желудочками. Правая венечная артерия питает правое предсердие, заднюю и часть передней правого желудочка, небольшую часть задней стенки левого желудочка, межпредсердную перегородку и заднюю треть межжелудочковой перегородки, три сосковые мышцы правого желудочка и заднюю сосковую мышцу левого желудочка. От задней венечной артерии идет сосуд, сопровождающий пучок Гиса. Сердце питается также и от бронхиальных артерий. Обе венечные артерии лежат в венечной борозде сердца, которая спереди, между аортой и легочной артерией, отсутствует. Во время систолы венечные артерии закрываются полулунными клапанами аорты, диаметр артерий резко уменьшается сокращающимися мышцами желудочков, и кровь поступает в них в основном во время диастолы.
Венечные артерии имеют хорошо развитые мышцы, которые суживают просвет до непроходимости («замыкающие артерии»). При ранениях чаще повреждаются левая венечная артерия и ее передняя межжелудочковая ветвь, так как указанные артериальные стволы проецируются на переднюю стенку грудной клетки. Вены сопровождают артерии крупного калибра одним стволом, Вены сердца а мелкие — двумя стволиками. Основной отток крови идет по ѵ. cordis magna. Она начинается спереди от верхушки сердца и поднимается вверх, сопровождая переднюю межжелудочковую артерию. Подойдя к левому предсердию, она идет налево по венечной борозде и принимает v. posterior vent, sin., которая отводит кровь от задней стенки левого желудочка и v. obliqua atrli sin. — от левого предсердия. По своему ходу большая вена принимает много более мелких стволиков от обоих желудочков, от предсердия и межжелудочковой перегородки. Сзади она впадает в венозную пазуху (sinus coronarius), которая как бы является ее продолжением.
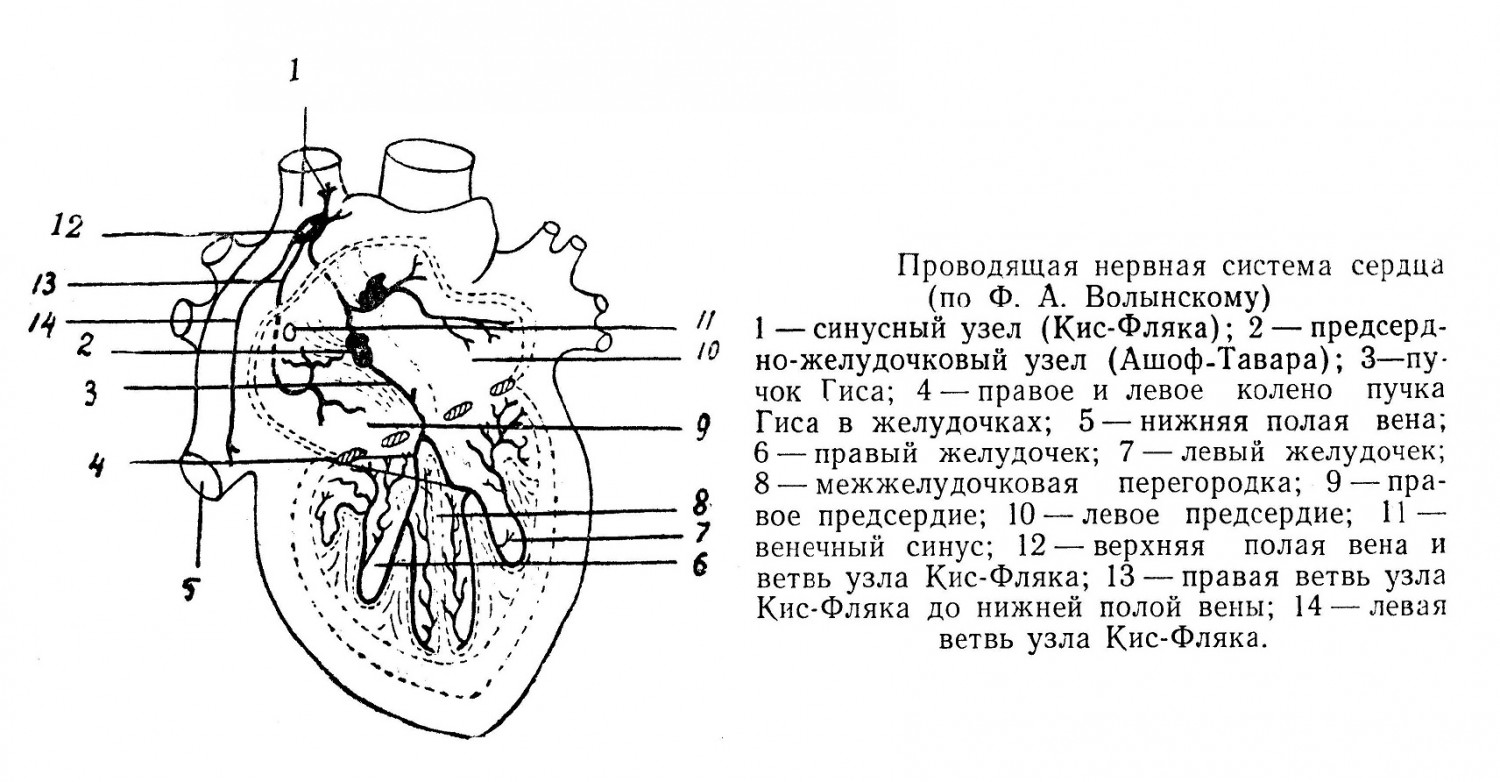
От верхушки сердца сзади идет ствол v. cordis media, сопровождающий межжелудочковую артерию, который впадает в синус снизу, почти под прямым углом. На венечной борозде справа имеется небольшой ствол — v. cordis parva, который идет вместе с правой коронарной артерией. Вена впадает также в синус с правой стороны. Sinus coronarius cordis находится на задненижней стороне сердца, в венечной борозде на стыке левого предсердия, левого желудочка и правого предсердия. Синус имеет длину 3 — 4 см и ширину до 12 мм, изливает кровь в правое предсердие около отверстия нижней полой вены, от которой он отделен нависающей заслонкой. Кроме этого имеются еще передние вены сердца (v. v. cordis anteriores), которые начинаются на правом желудочке и, направляясь вверх, впадают в правое предсердие самостоятельно. Надо отметить еще малые вены сердца, 20 — 30 шт. (v. v. minimae cordis) r устья которых открываются во всех полостях сердца. Таким образом, венозный отток сердца обеспечивается тремя системами: через венечный синус, через передние вены и через малые вены. Надо отметить, что в сердце образуется как бы третий круг кровообращения, т. е. артериальные сосуды начинаются из аорты при выходе из сердца, а венозная кровь возвращается самостоятельными венами в предсердия. Лимфатические системы сердца имеют три сети: к эндокарду (глубокая), к миокарду (средняя) и к эпикарду (поверхностная).. Эпикардиальные сосуды наиболее крупные, и в них впадают лимфатические сосуды из более глубоких частей. Основные стволы находятся сзади, спереди и сопровождают артерии а. coronaria dextra с г. interventricularis posterior и а. coronaria sinistra с г. interventricularis anterior. В передний ствол вливаются сосуды, главным образом, левых полостей сердца, но имеется отток частично и от правого желудочка. Общий сосуд вливается в левый латеротрахеальный узел в области бифуркации трахеи, который и является регионарным узлом указанных областей сердца.. От правой половины сердца сосуды идут в задний ствол и далее — в узлы у конца дуги аорты, лежащие спереди артериального протока. Между лимфатическими сосудами предсердий и желудочков имеется много анастомозов. Бифуркационные узлы связывают сердце с легкими, чем объясняется появление метастазов в сердце, при злокачественных заболеваниях легкого. Внутри сердца находится проводящая система, которая состоит из мышц, имеющих синтициальный тип строения (эмбриональный), бедных фибриллями и богатых саркоплазмой. В мышцах располагаются узлы и нервные ветви, все вместе они и образуют проводящую систему сердца. Синусный узел nodus sinu-atrialis (Кис и Фляка) является основной предсердной и наиболее возбудимой частью проводящей системы, лежит на правом предсердии между верхней полой веной и правым ушком, от него идут нервные ветви к стенкам предсердий, их перегородке и полым венам. Различают: нервные веточки, охватывающие устье верхней полой вены; правую ветвь, распространяющуюся в правом предсердии; левую ветвь, идущую до устья нижней полой вены. Имеются данные о наличии пучка (Венкенбах) между устьем верхней полой вены и межпредсердной перегородкой и пучка (Шенберг) на задней левого предсердия. Атристенкеовентрикулярный пучок (fasciculus atrioventricularis) имеет утолщение nodus atrioventricularis (Ашоф-Тавара), лежит в стенке правого предсердия около начала перегородкового зубца трехстворчатого клапана. От него отходит ветвь 8 мм длины в перегородку желудочков (пучок Гиса), который, разделяясь, идет в стенках правого и левого желудочков, где и разветвляется в миокарде с окончанием в основании сосковых мышц. Левая ножка — тонкая, делится на передний пучок в основании передней сосковой мышцы и задний — в задней мышце. Правая ножка идет позади перегородковой сосковой мышцы. Таким образом, проводящая нервно-мышечная система имеет возможность регулировать сокращение предсердий, передавать импульс на желудочки и, наконец, регулировать сокращение последних, что и обусловливает сердечный ритм. На основании работ по источникам экстракардиальных сплетений можно считать, что левое и правое коронарные сплетения образуются в основном за счет ветвей правого и левого звездчатых узлов, а также «толстого» сердечного нерва (n. cardiacus crassum). В меньшей степени в образовании указанных сплетений принимают участие верхние и средние узлы шеи, коллатеральные симпатические стволы и веточки ganglia cardiaca. Кроме того, к коронарным сплетениям посылают стволики верхние, средние и реже — нижние сердечные ветви правого и левого блуждающего нерва. На предсердиях обычно описывают четыре сплетения, но ввиду того, что левое заднее и сплетение синуса имеют общие источники образования, их можно объединить в одно. Таким образом, на предсердиях целесообразнее различать три основных сплетения — правое, левое и переднее. Правое сплетение образуется из нижних сердечных ветвей правого блуждающего нерва, возвратного и звездчатого узла. Значительно реже к сплетению посылают веточки «толстый» сердечный нерв узла и верхний шейный узел справа.
Левое предсердное сплетение имеет источниками стволы верхних и нижних ветвей левого блуждающего нерва, но от левого возвратного нерва — не всегда, и еще более редко наблюдаются ветви от звездчатого, среднего и верхнего узлов слева. Оно связано с передним сплетением на предсердии и левым коронарным.
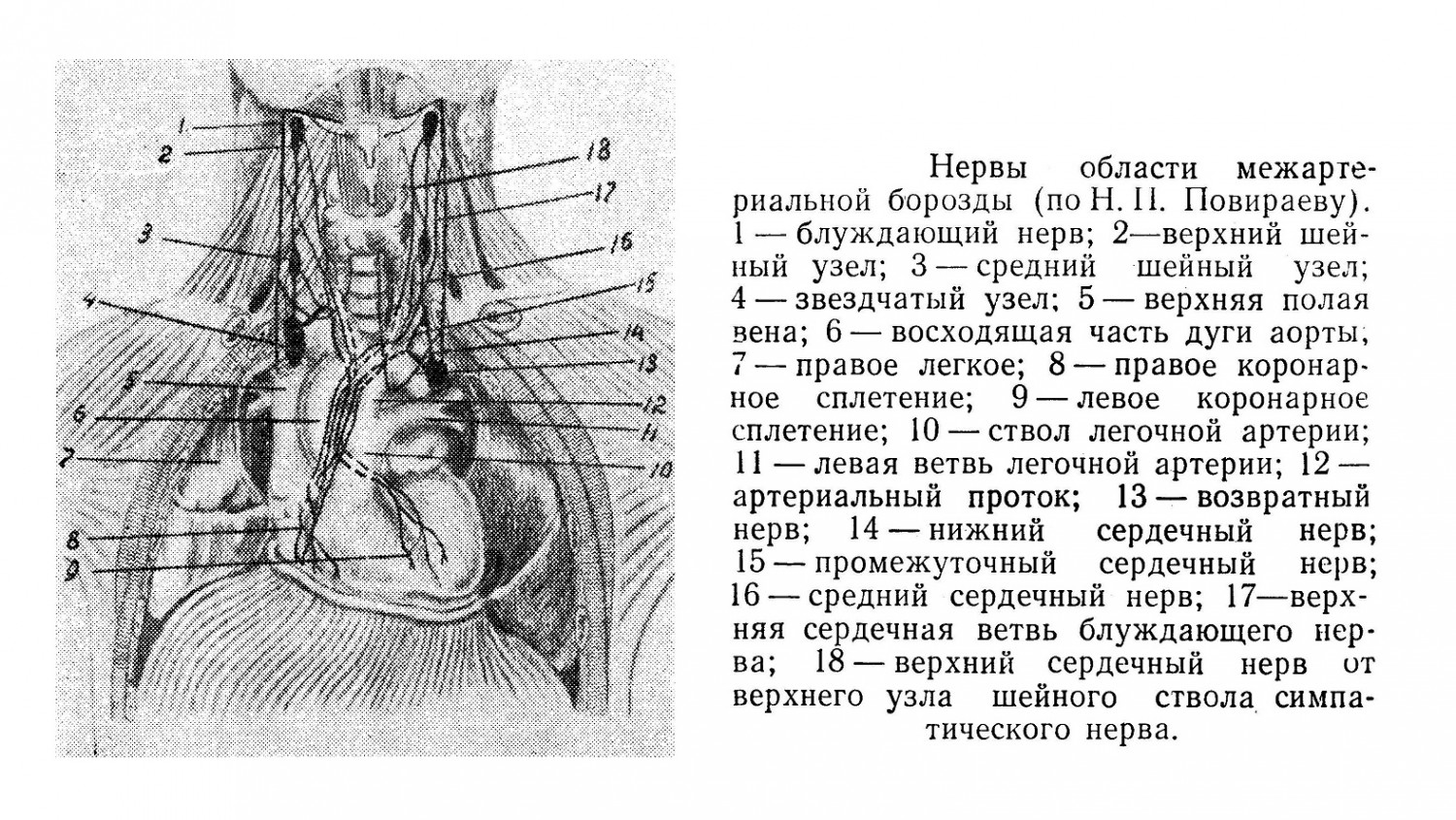
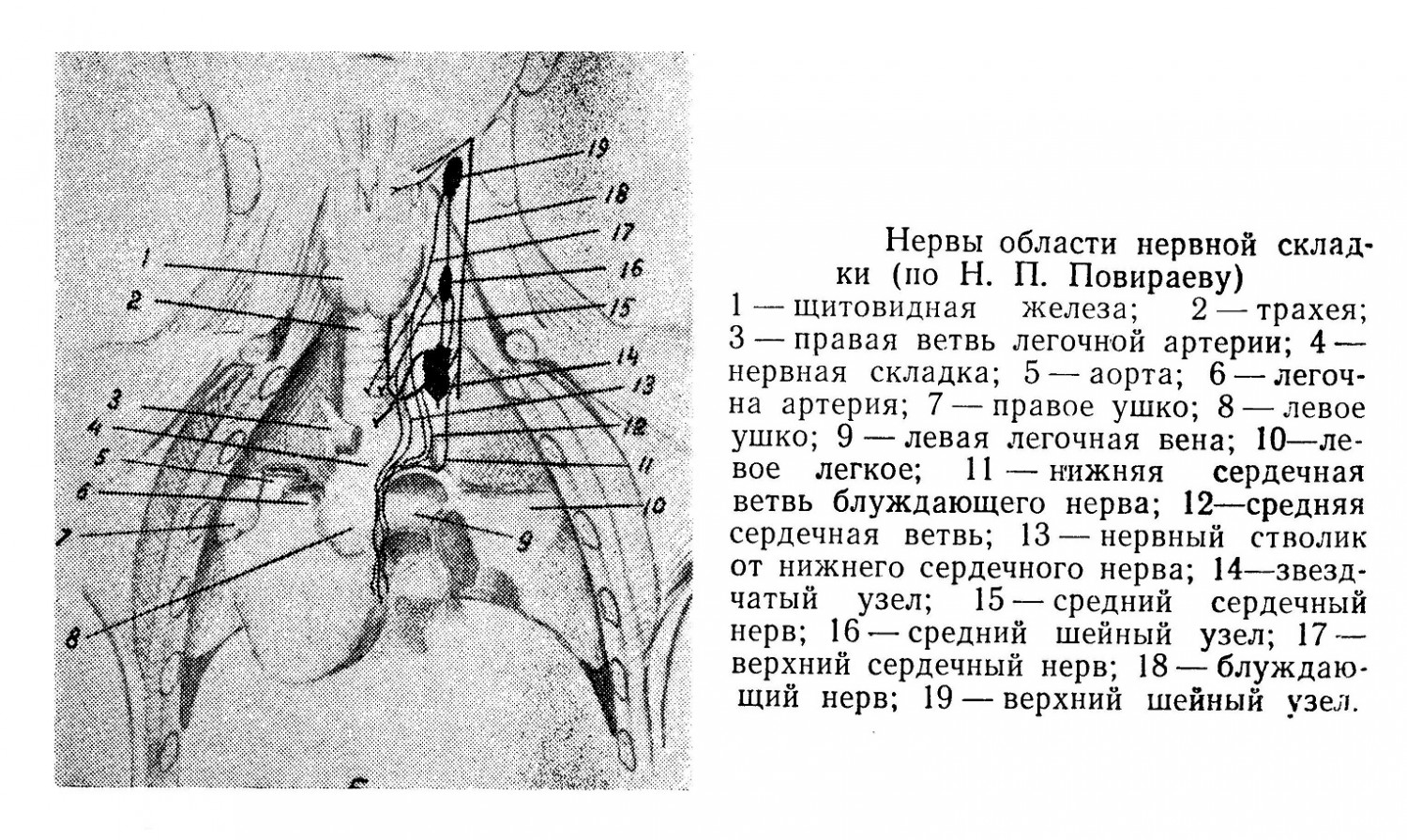
В образовании указанных сплетений на предсердиях принимают участие также тонкие стволики от претрахеального сплетения, расположенного между правой легочной артерией и бифуркацией трахеи. Переднее сплетение стенки предсердий образуется за счет стволиков от претрахеального сплетения. Топографо-анатомически необходимо выделить: 1) «межартериальную борозду» (между аортой и легочной артерией), где располагаются основные нервные стволы к коронарным сплетениям; 2) «складку Воробьева», расположенную между левым ушком и левой верхней легочной веной, где находятся ветви, подходящие к левому предсердному сплетению; 3) область позади верхней полой вены на нижнем отрезке трахеи и правой легочной артерии, где лежат нервные ветви, идущие на заднюю стенку правого предсердия. Во фронтальной плоскости экстракардиальные нервы расположены в три слоя: по передней стенке магистральных сосудов, по задней стенке магистральных сосудов и позади правой легочной артерии, между ней и трахеей. В первом и втором слоях проходят нервы к коронарным сплетениям сердца. В третьем слое находятся нервные веточки, участвующие в образовании сплетений на предсердиях, часть из них залегает здесь в виде претрахеального сплетения.
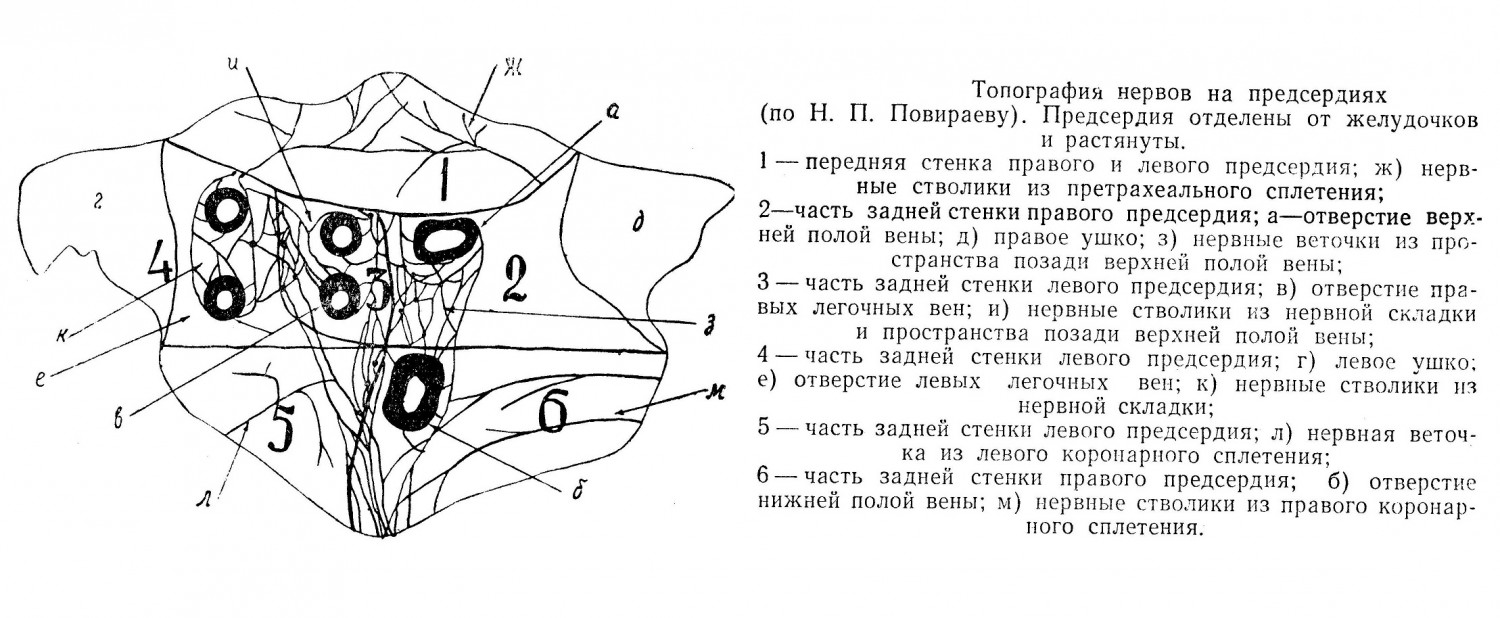
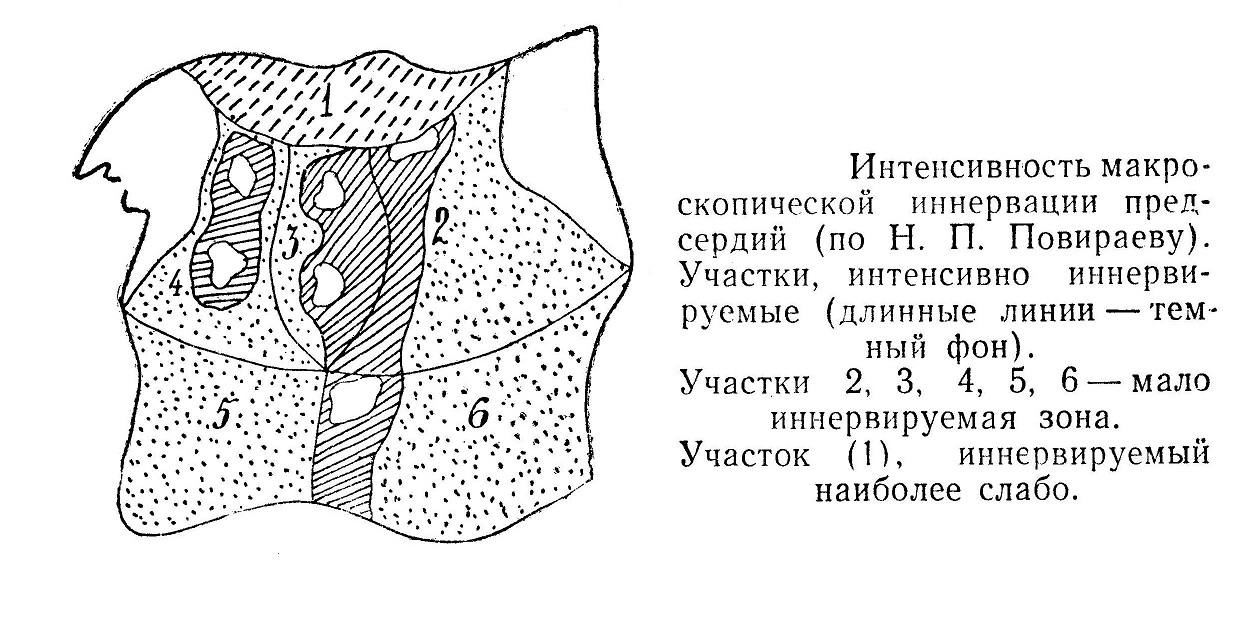
Предсердия для демонстративности топографо-анатомического положения нервов и сплетений могут быть разделены на шесть участков, для чего проводят четыре линии. Одна линия, горизонтальная, проходит по складке, которая отделяет переднюю стенку предсердий от задней. Вторая, тоже горизонтальная, соединяет задние концы оснований правого и левого ушек с верхним краем отверстия нижней полой вены. Третья линия, вертикальная, проходит по линии проекции перегородки предсердий до пересечения с первой горизонтальной. Четвертая линия, тоже вертикальная, начинается на месте пересечения первой вертикальной со второй горизонтальной, проходит через середину расстояния между правыми и левыми легочными венами до пересечения с первой горизонтальной линией. 1-й участок заключает переднюю стенку обоих предсердий, где располагаются ветви для переднего сплетения. Наиболее иннервируемыми полями являются: межпредсердная борозда, область около верхней полой вены, нижней полой вены и область легочных вен. Мало иннервируемые поля — это передняя стенка предсердий, 5-й участок и правая сторона 2-го и 6-го участков.
Что касается топографии нервных узлов сердца, то до настоящего времени незыблемыми являются данные, полученные В. П. Воробьевым и его учениками. Каждое из шести сплетений имеет свое нервно-узловое поле. Нервные узлы содержатся также в перегородке предсердий. В желудочках сердца узлы отсутствуют, но вопрос о наличии нервных клеток ниже венечной борозды до сего времени является спорным. Существует мнение, что венечная борозда является границей, ниже которой нервные клетки не встречаются. Однако ряд авторов придерживается противоположной точки зрения и считает, что нервные узлы в сердце могут находиться даже на верхушке сердца. Несомненно, данный вопрос, как и другие, требует дальнейшей разработки, так как в настоящее время хирургическая активность на сердце и магистральных сосудах предъявляет требования к более точному изучению анатомии. К опасным зонам сердца в связи с возможностью повреждения при операциях, лигировании при швах и необходимости строгой анестезии надо отнести: 1) область венечной борозды, 2) истоки венечных артерий, 3) верхние и средние участки передней межжелудочковой борозды, 4) основание правого предсердия около венозных отверстий, 5) основания сердечных ушек, 6) перегородку предсердий, 7) сосочковые мышцы. Учитывая положение сердца и его отношение к легкому и плевре, ориентировочно можно считать, что если ранение будет на уровне нижнего межплеврального треугольника no l. mediana anterior, поражается только сердце; no l. sternalis — сердце и париетальная плевра; ранение no l. parasternalis нарушает сердце, плевру и легкие.
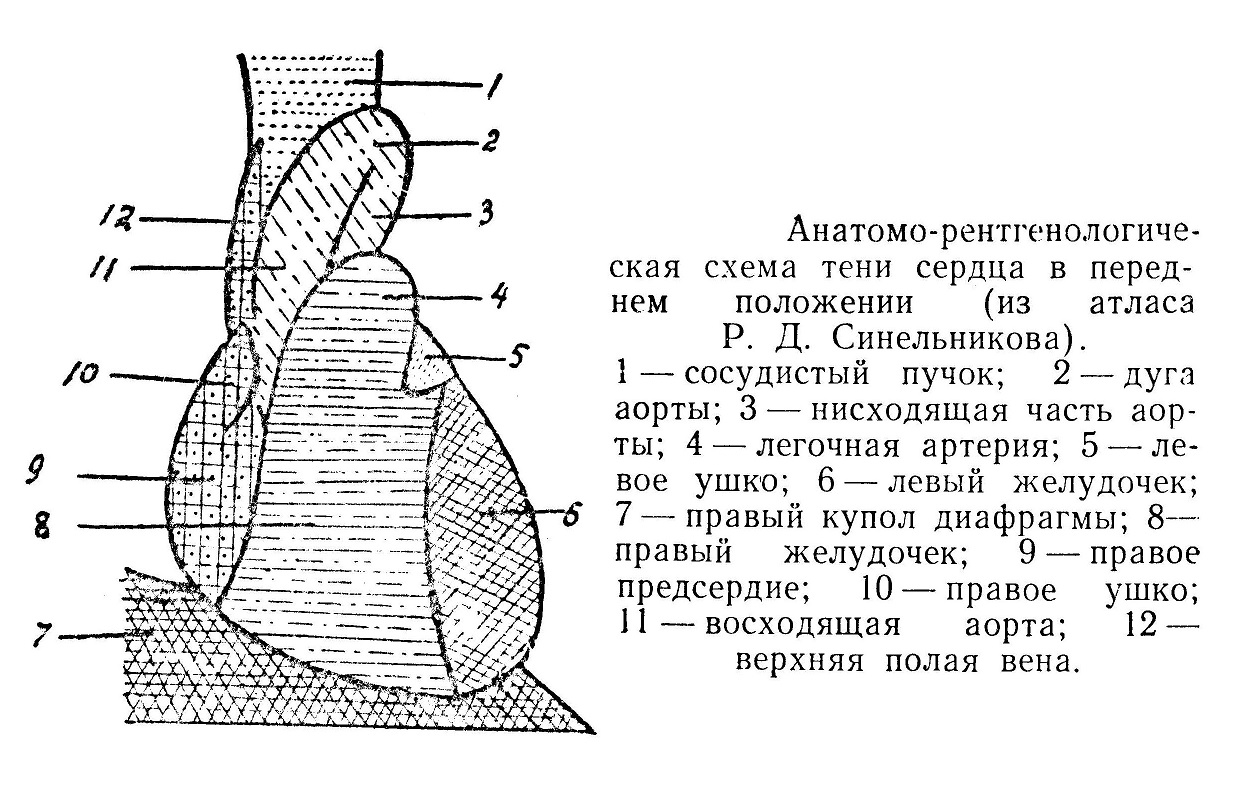
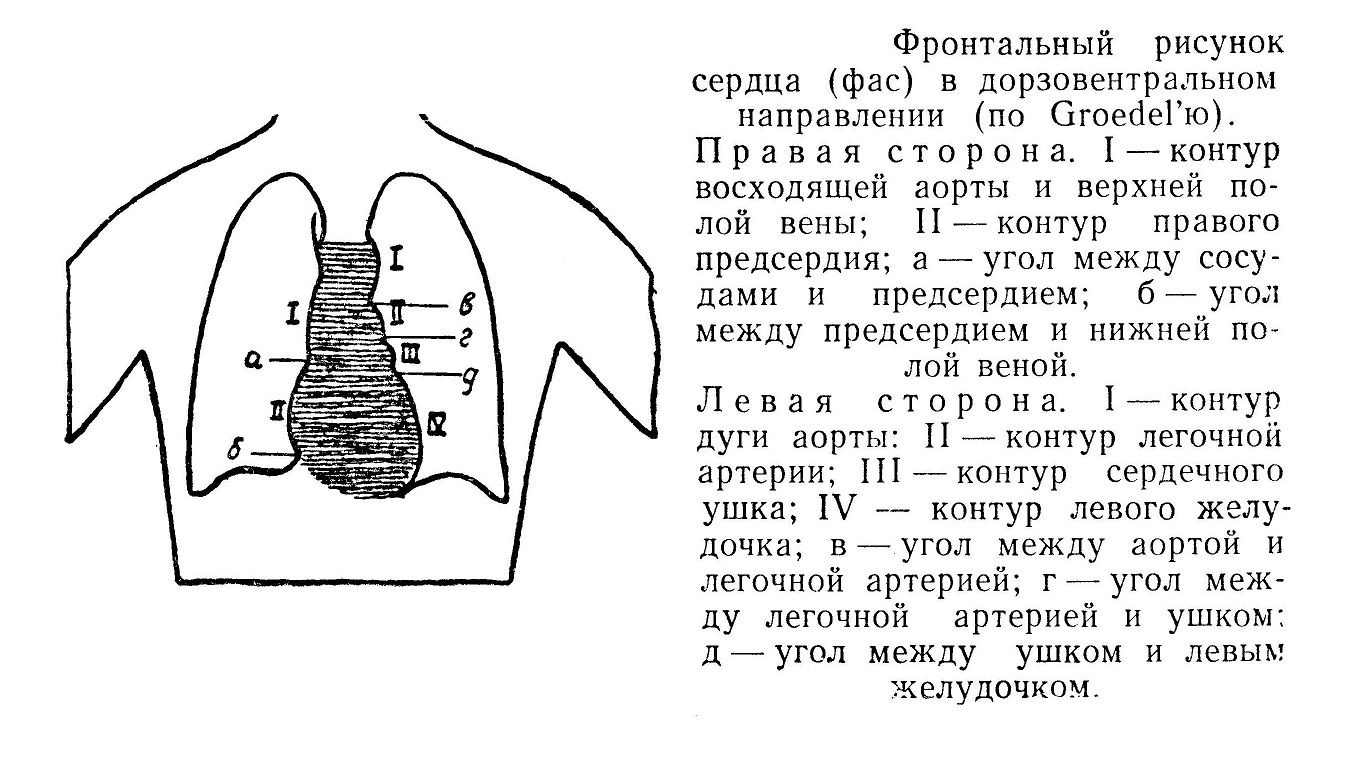
Восходящая аорта (aorta ascendens) выходит из левого желудочка и проецируется в 3-м межреберном промежутке. Начало аорты расположено несколько ниже корня легочной артерии. Описываемая часть аорты имеет 5—6 см длины и направляется вверх, но немного вправо и вперед. Восходящая аорта покрыта перикардом со всех сторон почти до уровня отхода плечеголовной артерии. Внутри перикардиального мешка в области поперечного синуса ствол вместе с легочной артерией можно обойти пальцем. Справа и немного сзади прилежит полая вена. Слева и несколько спереди лежит ствол легочной артерии. Корень аорты прикрыт правым ушком, а боковые части сосуда — плевральными мешками, которые и отделяют ее от грудины. Дуга аорты (arcus aortae) начинается на уровне 3-го реберного хряща и поднимается вверх, выпуклость ее сначала направлена вперед и вправо. У 2-го межреберного промежутка дуга перегибается, идет горизонтально влево и назад, На уровне 4-го грудного позвонка, позади корня легкого, она переходит в нисходящую аорту. Вогнутая часть дуги перекрещивает лежащую сзади трахею и далее огибает левый бронх; от нее отходят мелкие артерии к бронхам и зобной железе. От выпуклой части дуги отходят крупные артерии, поэтому она может называться сосудистой: а. brachiocephalica — ближе к грудине и справа, а. carotis communis sinistra — в середине и а. subclavia sinistra лежит слева и несколько глубже. Иногда от дуги аорты отходит а. thyreoidea ima. Снутри напротив корня левой сонной артерии находится место, где впадает артериальный проток, а у взрослых оканчивается заменяющая его lig. arteriosum. Слева на аорте лежит блуждающий нерв, который отдает под связку свою возвращающуюся ветвь (n. laryngeus recurrens). На высоте 3-го грудного позвонка дуга перекрещивается с пищеводом, но прилежит своей левой стороной к нему очень немного. Под дугой лежат трахеобронхиальные левые лимфатические узлы. С боковых сторон дуга прикрыта медиастинальной плеврой, справа лежит верхняя полая вена, несколько снаружи слева и спереди проходит диафрагмальный нерв. Спереди дуга прикрыта перикардом, средняя ее часть свободна и прилежит к зобной железе, здесь же находятся лимфатические узлы и плечеголовные вены. Восходящая аорта получает ветви от правого блуждающего нерва, вторичные ветви левого возвратного, сердечные ветви 1, 2 и 3-го шейных узлов и 1-го грудного узла слева. Дуга аорты иннервируется от правого и левого блуждающих нервов, от сердечных ветвей 1, 2 и 3-го шейных узлов справа и слева и 1-го грудного слева, от n. laryngeus superior, n. laryngeus recurrens, n. phrenicus dexter, ansa cervicalis, n. depressor. Начало нисходящей части аорты иннервируется от правого и левого блуждающих нервов, 1, 2, и 3-го шейных левых узлов симпатического ствола и 1, 2, и 3-го грудных слева. Интенсивнее снабжается дуга аорты, где находятся главные интерорецепторы, меньше — начало нисходящей и еще меньше — восходящий отдел аорты. Левый блуждающий нерв чаще дает ветви на переднюю поверхность, а правый — на заднюю. Нервное сплетение дуги аорты связано со сплетением сердца, легких, трахеи, бронхов и пищевода.
Ствол легочной артерии (truncus pulmonalis) выходит из правого желудочка, лежит наиболее поверхностно и более влево из всех магистральных сосудов сердца. Уровень корня легочного ствола лежит выше аорты, и последняя в некоторой части прикрывается им. Ствол лежит сначала в перикардиальном мешке и по выходе идет изгибаясь, но направление его противоположно аортальной дуге. Ствол короток, и на уровне 2-го ребра слева и ниже дуги аорты он делится на две ветви: 1) а. pulmonalis dextra, которая является как бы продолжением основного ствола, несколько больше по диаметру, соответственно большей массе правого легкого, и лежит сзади аорты; 2) а. pulmonalis sinistra, которая идет спереди аорты, перекрещивается с левым бронхом, прикрепляясь к нему спереди. Указанные основные ветви легочной артерии в паренхиме органа дают многочисленные сегментарные веточки, в основном сопровождающие внутриорганные бронхи. Ветвление артерии уже указано при описании легких.
Проекционная линия ствола легочной артерии на переднюю стенку грудной клетки идет от левого третьего реберно-грудинного сустава до прикрепления второго ребра, т. е. занимает 2-й межреберный промежуток. От грудины артерия отделена плевральным мешком и краем левого легкого. Источниками иннервации основного ствола легочной артерии являются с передней поверхности левый и правый блуждающие нервы, левый возвратный нерв, шейные узлы, 1, 2, 3-й грудные узлы левого симпатического ствола и 1, 2, 3-й грудные узлы правого ствола. Задняя поверхность легочной артерии иннервируется от всех указанных источников за исключением правого симпатического ствола. В иннервации ствола легочной артерии и области бифуркации превалирует часто парасимпатическая система.
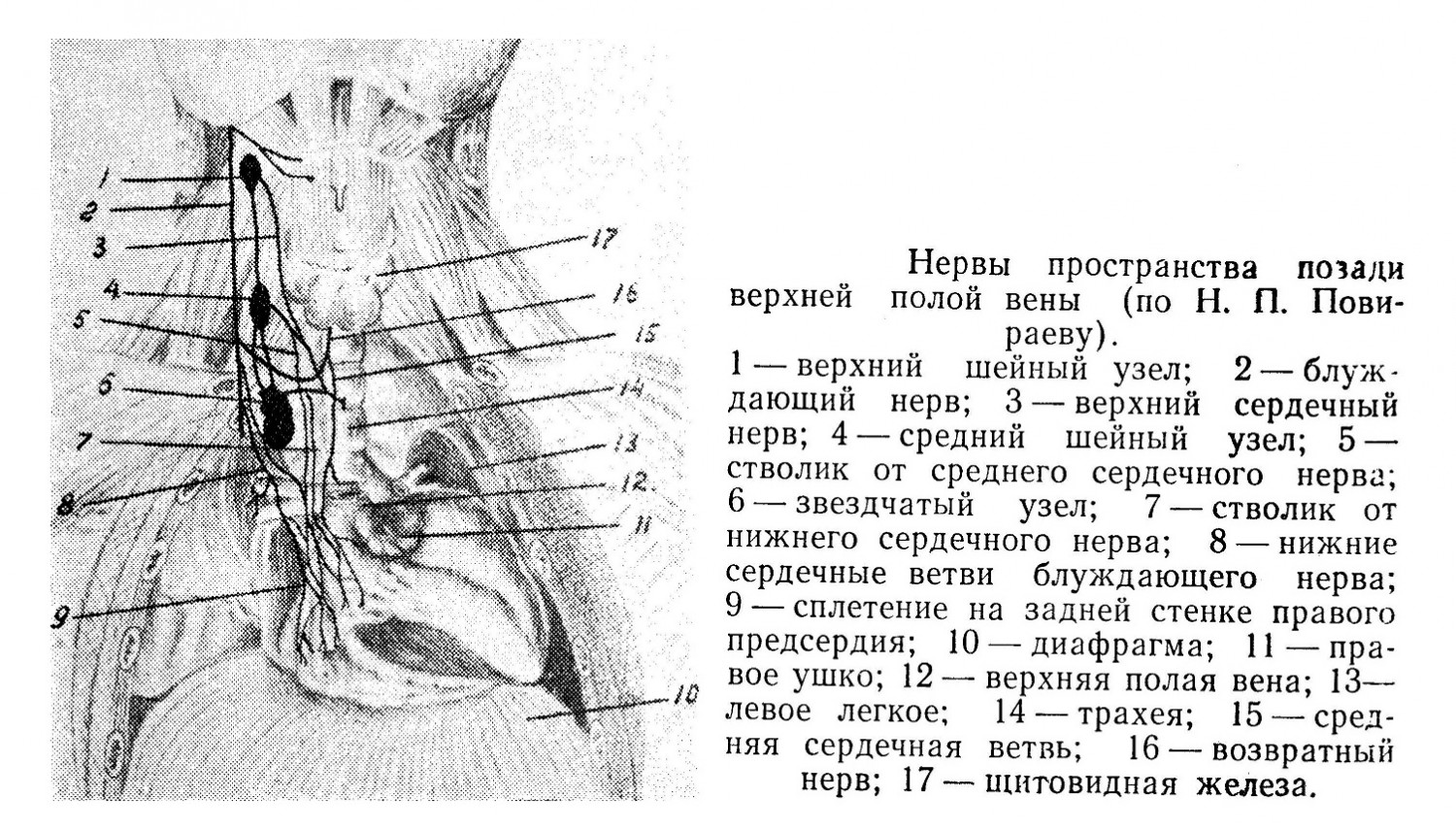
Магистральные сосуды сердца лежат рядом по косой линии справа и более глубоко располагается v. cava superior, в середине — aorta ascendens и несколько спереди, с левой стороны, — truncus pulmonalis. V. cava superior при своем входе в правое предсердие получает от мышечной стенки слой круговых мышц, охватывающих устье в виде жома, возможно, регулирующего обратный ток крови. Верхняя полая вена образуется на уровне прикрепления первого ребра к грудине, от слияния двух плечеголовных вен, иногда сюда же впадает v. thyreoidea ima, наличие которой имеет практическое значение при операции нижней трахеотомии. Длина вены 4—5 см, проецируется она в 1 и 2-м межреберном промежутке до 3-го ребра с правой стороны грудины. Справа ее прикрывает медиастинальная плевра, между последней и стволом вены проходит n. phrenicus dexter. Слева вена прилежит к аорте и от грудины отделена плевральным мешком. Сзади ее лежит правый бронх и правая ветвь легочной артерии, спереди впадает непарная вена. Полая вена покрыта перикардом на протяжении 2—3 см, но только спереди. На уровне хрящевой части 3-го ребра она вливается в правое предсердие.
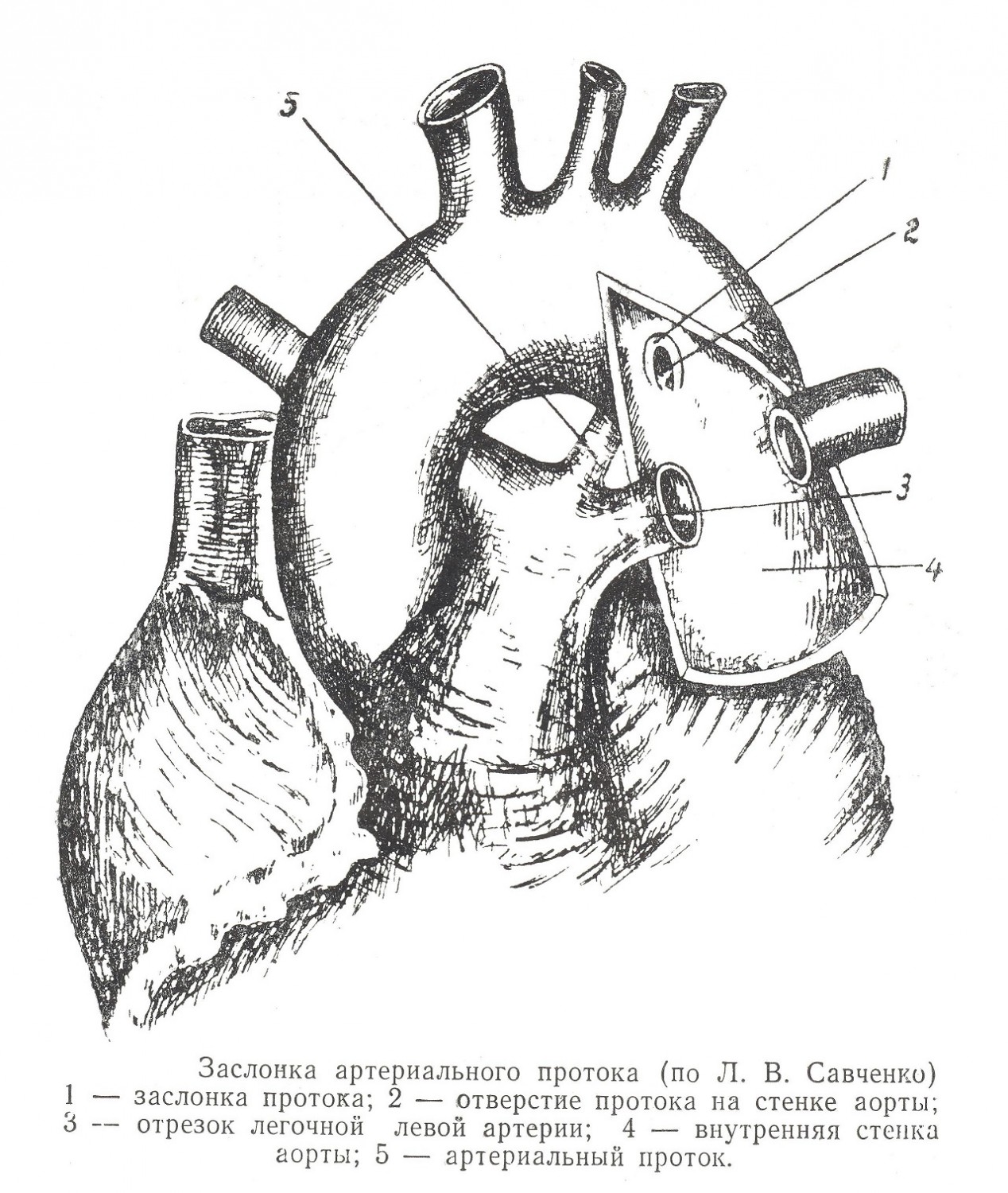
Устье верхней полой вены кругом имеет много нервных ветвей, часть из которых входит в синусовый узел. Другая часть идет к нижней полой вене и принимает участие в нервно-мышечном пучке, расположенном в левой стенке v. cava inferior. Узел по строению имеет много общего с синусным узлом. Ductus arteriosus при развитии плода является приспособлением для отвода крови в аорту и, минуя легкие, как бы заменяет недействующий малый круг кровообращения. Проток начинается от ствола легочной артерии, в месте ее деления, и впадает в аорту против отходящей от нее подключичной левой артерии. Таким образом, он лежит обычно несколько ниже дуги аорты и чаще вне перикардиальной сумки. Направление его несколько меняется в зависимости от типовых особенностей положения сердца, развития прилежащих органов и сосудов.
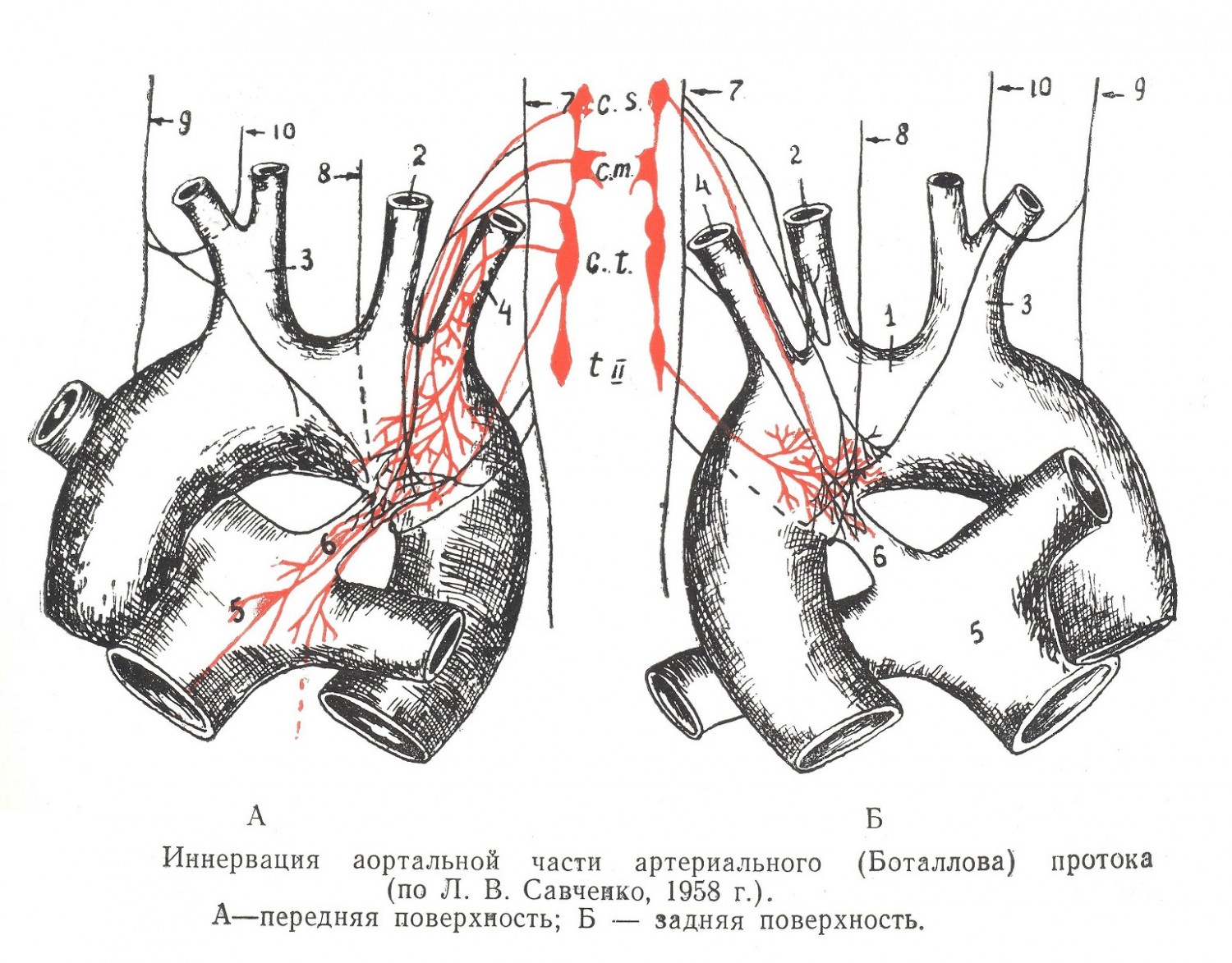
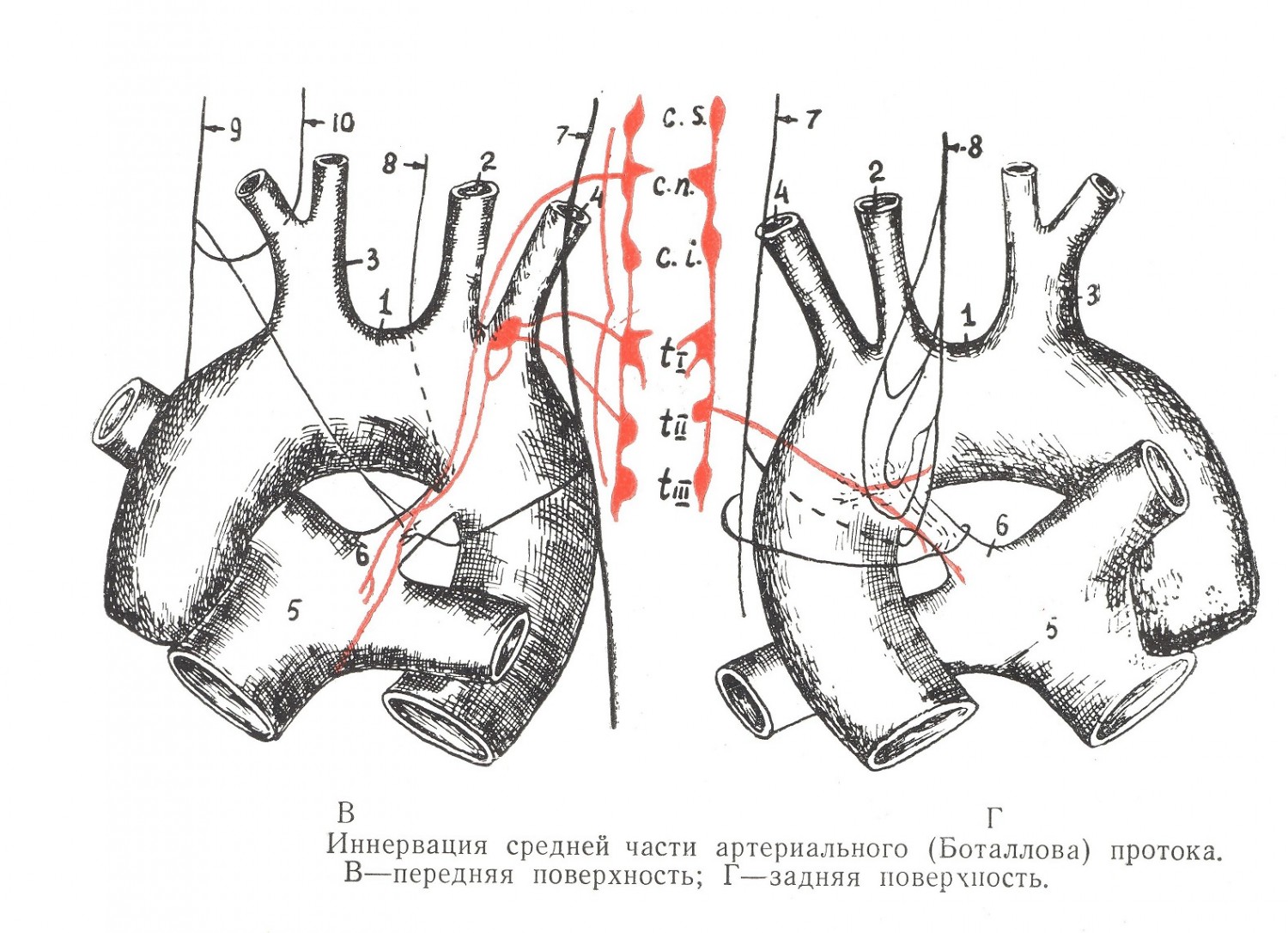
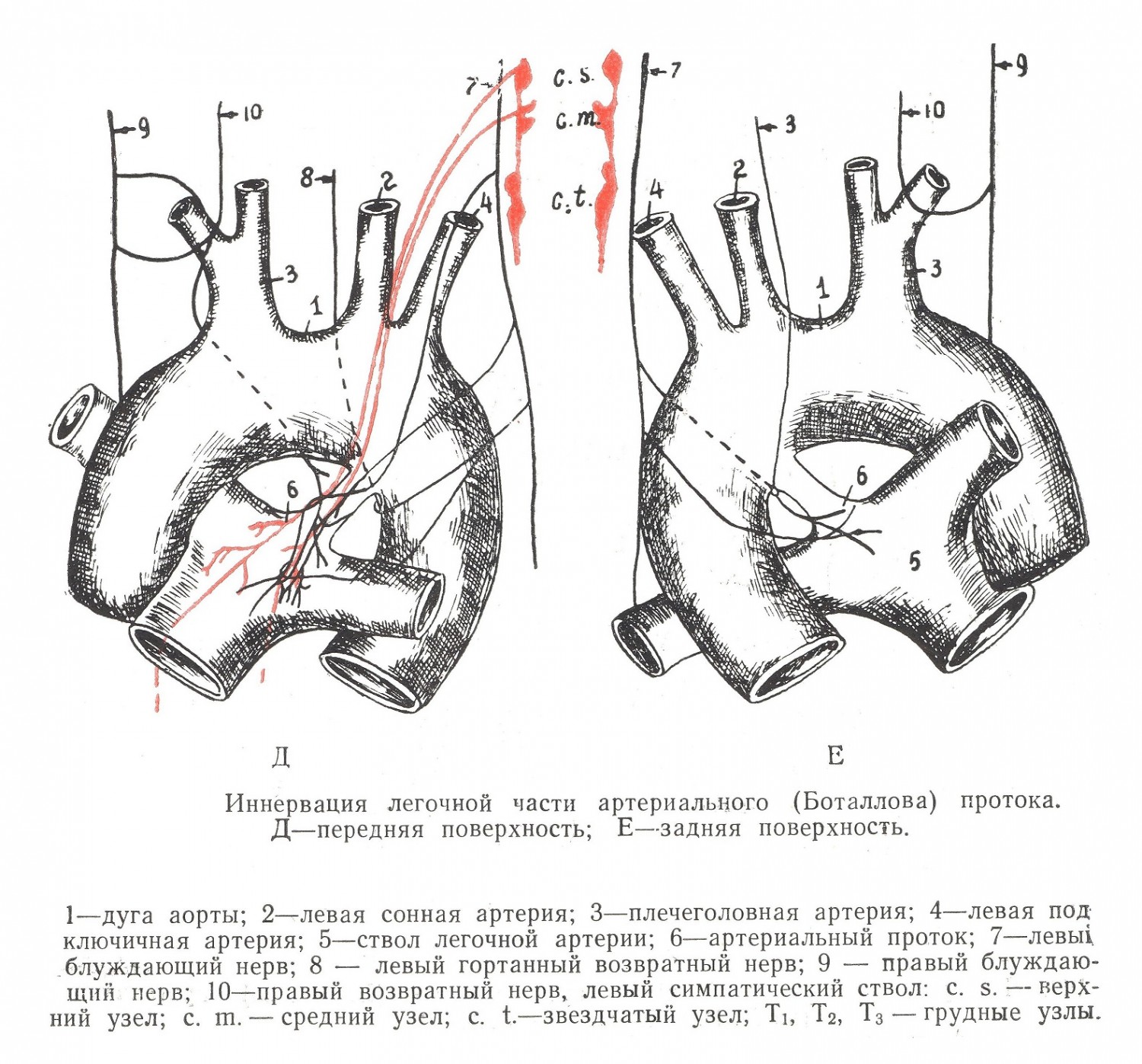
Внутреннее строение просвета протока характеризуется наличием сужения в середине его и конусообразных расширений в концах, что придает просвету вид «песочных часов». Иногда проток имеет конусообразный вид с расширением в сторону аорты или легочной артерии. Реже просвет протока имеет цилиндрическую форму. Со стороны легочной артерии в просвете протока наблюдаются изгибы, бухты и линейные валики. Стенка протока состоит из адвентиции, представляющей оформленную соединительную ткань, продольного и циркулярного слоев мышц, причем циркулярный сильно увеличивается в области начала и конца протока, внутри имеется эластиновая мембрана, покрытая эндотелием. Со стороны аорты при впадении протока находится заслонка, имеющая много вариаций своей формы и соответствующие степени прикрытия аортального отверстия артериального протока. При впадении в аорту, в интрамуральной части, конец протока часто изгибается, иногда же идет, сохраняя общее направление. Между формой заслонки артериального протока, прикрытием аортального отверстия и направлением протока при впадении имеются закономерные связи. Аортальная часть Боталлова протока иннервируется спереди от ветвей левого и правого блуждающих нервов, левого возвратного нерва, от всех шейных узлов через посредство сердечных ветвей и 1-го узла грудного левого симпатического ствола; сзади — от ветвей левого блуждающего нерва, правого и левого возвратных нервов, верхнего шейного и 2-го грудного узла левого симпатического ствола. Средняя часть протока имеет источниками иннервации спереди ветви левого и правого блуждающего нерва, левого возвратного нерва, от шейных и 1, 2 и 3-го грудных узлов левого симпатического ствола, а сзади — ветви левого и правого блуждающего нерва, левого и правого возвратного нерва и 2-го грудного узла левого симпатического ствола. Лёгочная часть артериального протока иннервируется: спереди — от левого и правого блуждающих нервов, левого воз-кратного нерва, от верхнего и среднего шейных узлов левого симпатического ствола; сзади — от левого блуждающего нерва, левого возвратного нерва и от шейных узлов левого симпатического ствола. Указанные нервы на стенке артериального протока образуют сплетение. Ветви, идущие от шейных узлов левого симпатического ствола и от левого блуждающего нерва, обычно являются транзитными для протока и, иннервируя его, идут под левое ушко в сплетение сердца. Они имеют связь с левым корнем легкого, левым ушком сердца, левыми коронарными сосудами, стволом легочной артерии и трахеей. Густая иннервация протока в области аортальной части и легочной и большое преобладание циркулярных мышц в указанных областях создают анатомическое обоснование наличия рефлексогенных зон. Иннервация аорты в области впадения артериального протока, а также ствола легочной артерии в области его начала указана выше при описании последних. Источники иннервации имеют много вариаций в расположении ветвей и соотношении последних на отделах протока. Некоторые из них представляют практический интерес. Так, левый возвратный нерв (n. laryngeus recurrens) проходит под артериальный проток и далее под аорту, отдает ветвь, идущую спереди в область отхода левой подключичной артерии, и сзади две самостоятельные ветви. Аортальная часть самого артериального протока иннервируется от сплетения, образованного возвратным нервам на задней стенке его. Средняя часть имеет ветви от возвратного нерва, идущие к передней и задней стенке протока. Легочная часть иннервируется тремя вторичными ветвями, которые располагаются на передней и задней стенках протока. Участок бифуркации ствола легочной артерии, где Боталлов проток начинается, также иннервируется от левого возвратного нерва ветвями, идущими на заднюю поверхность. Между левым и правым возвратными нервами имеется соединение, что позволяет предполагать возможность викарной функции при перерезке основного ствола. Надо иметь в виду, что иногда наблюдаются добавочные стволы возвратных нервов, особенно справа. Изучение расположения нервов на протоке и прилегающих частях аорты, легочной артерии представляет интерес в связи с перевязкой протока при его незаращении, а также в связи с операциями резекции прилежащей части аорты при коорктации, аневризмах и хирургических вмешательствах при сужениях легочной артерии. Незаращение протока (ductus persistens) приводит к большим нарушениям в кровообращении. Незаращение имеет анатомические обоснования, к которым можно отнести: а) превалирование в иннервации парасимпатического отдела автономной нервной системы, б) недостаточное развертывание сердца и магистральных сосудов при организации малого круга кровообращения при рождении, в) направление артериального протока, создающего благоприятные моменты для гемодинамики, г) отсутствие срединного сужения внутри протока, д) отсутствие изгиба при впадении протока в аорту, е) различные конструкции заслонки и отсюда определенная степень прикрытия аортального отверстия протока, ж) отсутствие бухт и изгибов внутри легочной части протока, з) развитие сужения — коорктация аорты выше области впадения протока. | |
|
| |
| Переглядів: 1291 | | |
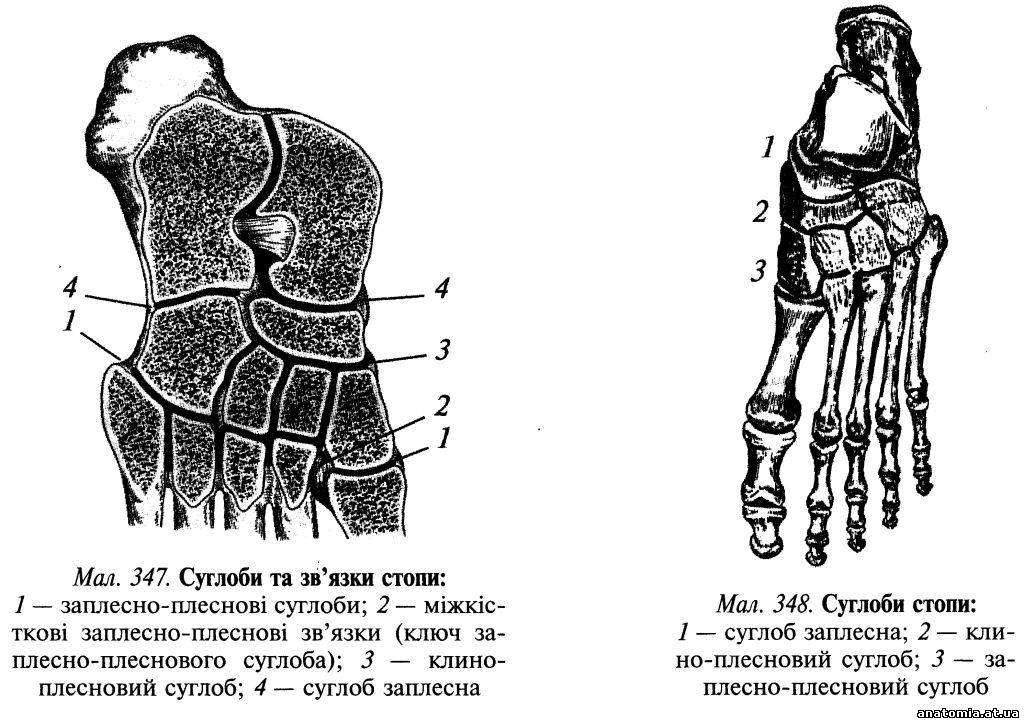 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |