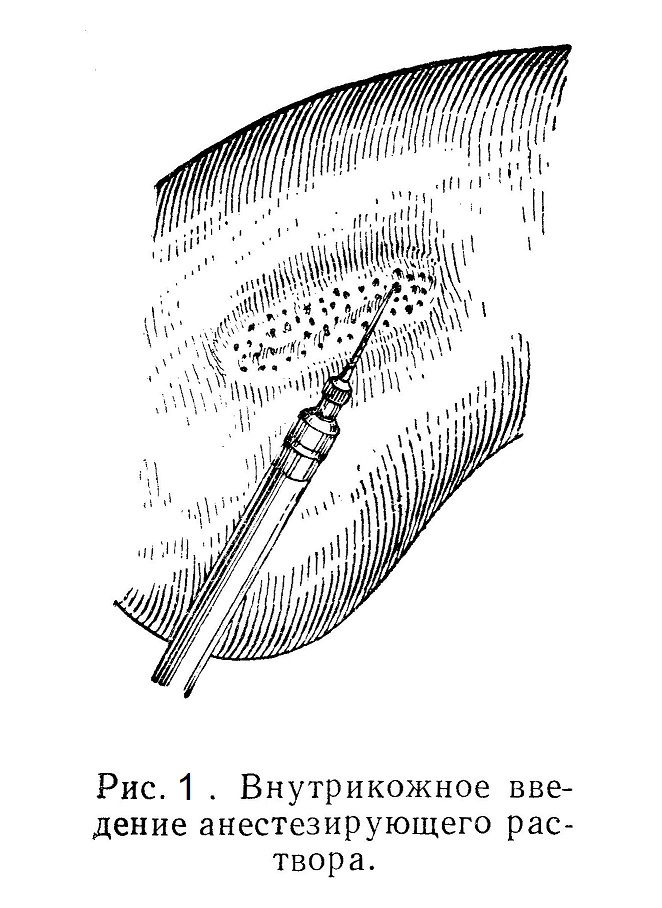
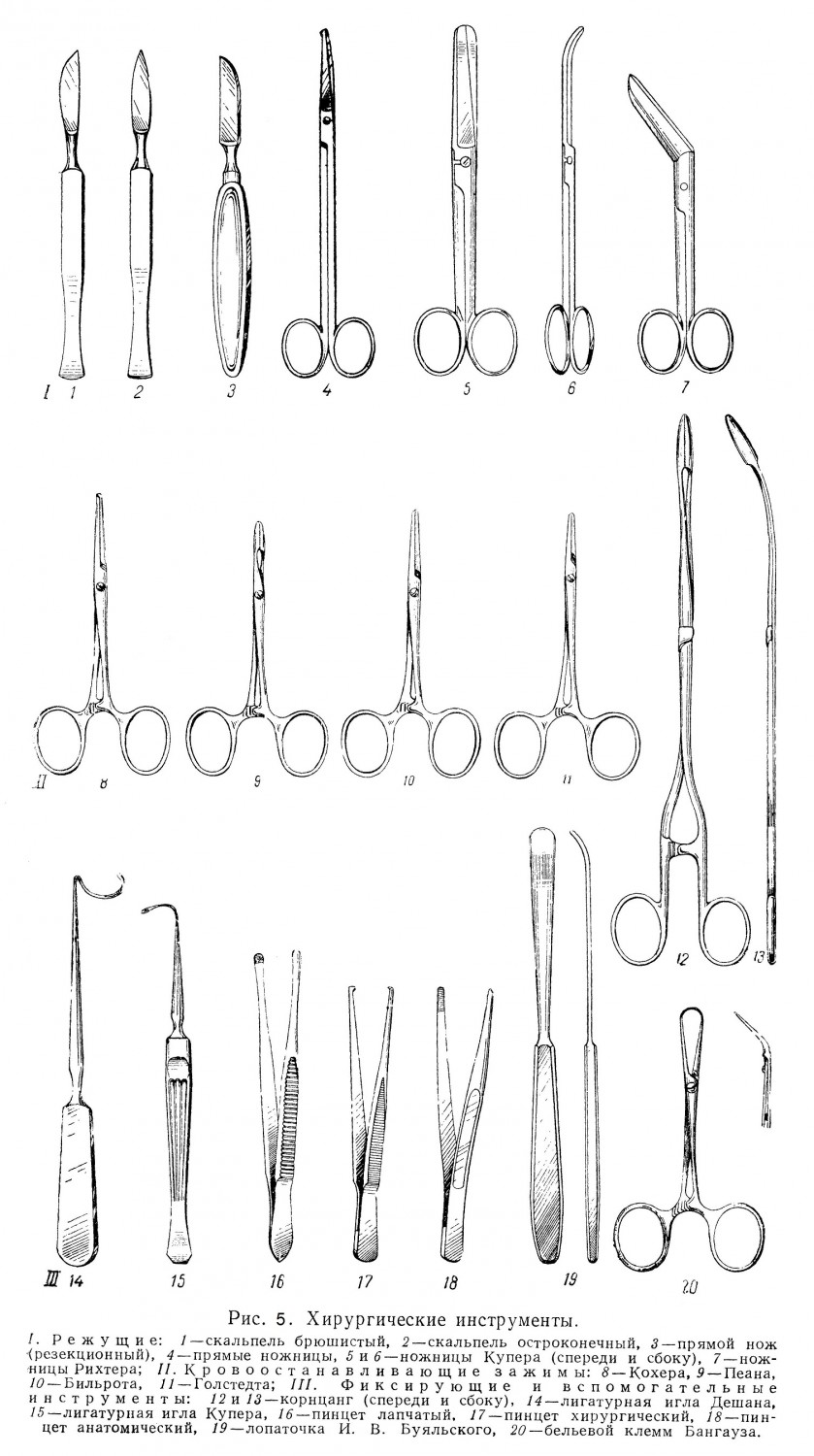
Всякая кровавая операция состоит в основном из трех моментов: рассечения ткани, остановки кровотечения и соединения тканей путем наложения швов на рану. Для производства этих манипуляций существует определенный инструментарий, владение которым требует известного навыка, сноровки; к знанию особенностей разного вида тканей и умению пользоваться этими инструментами и сводится главным образом «техника операции». Правильным приемам этой техники следует учиться на трупах и животных; полученный таким образом опыт целиком переносится на больного. Техника местного обезболивания. Первым и основным требованием при каждой операции является ее безболезненность. Как уже говорилось, всякий разрез тканей, производимый хирургом, — это крайняя степень раздражения нервных проводников. При большом количестве таких раздражений в течение длительного времени возникает огромный поток импульсов, направляющихся из операционного поля в центральную нервную систему, прежде всего в подкорковые образования. В клетках центральной нервной системы под влиянием этого потока импульсов из операционного поля возникают глубокие функциональные нарушения. Блокада (в данном случае пропитывание) нервного аппарата операционного поля новокаином, прекращающим проводимость нерва, защищает нервные клет¬ки от разрушающих воздействий болевых импульсов. Применение местной анестезии не исключает, а тем более не противоречит применению наркоза. Еще Н. И. Пирогов отметил, что эфир снимает функцию клеток центральной нервной системы в определенной последовательности. Первой снимается функция наиболее поздних образований ее, т. е. коры головного мозга. В свете современных представлений наркоз следует рассматривать как состояние глубокого «запредельного» торможения коры мозга. Запредельное наркозное торможение клеток подкорки и стволовой части мозга недопустимо, так как оно влечет за собой паралич центров сердечной деятельности и дыхания и т. п. Оставаясь в состоянии торможения эфиром, равном тому, которое осуществляет в них кора мозга, они остаются открытыми для потоков болевых импульсов и опасность их функционального разрушения не устраняется. С этих позиций применение местной инфильтрационной анестезии при наркозе целесообразно. Торможение (сон) коры мозга и защита подкорковых центров путем блокады периферических нервов охраняют клетки от функционально разрушающих воздействий болевых импульсов. Изучая курс оперативной хирургии, студент должен обучиться прежде всего технике местного обезболивания анестезирующим раствором. С этой целью удобно производить инъекции окрашенных жидкостей (синька), чтобы видеть ход и направление инъецируемой жидкости. Различают следующие виды местной анестезии: поверхностную анестезию (слизистых, синовиальных и серозных оболочек путем смазывания тканей раствором кокаина; инфильтрационную анестезию путем пропитывания тканей анестезирующим раствором методом «ползучего инфильтрата», детально разработанным А. В. Вишневским; регионарную (стволовую, проводниковую) анестезию — так называемую блокаду нервов по способам Н. Н. Бурденко и А. В. Вишневского и, наконец, футлярную анестезию, предложенную также А. В. Вишневским. Для производства местной анестезии пользуются 0,25 или 0,5% раствором новокаина на физиологическом растворе. Применять его следует подогретым до 20 — 30°. Предельным количеством 0,5% раствора является 500 — 600 мл, а 1% раствора — 150 — 300 мл. Употребляя 0,25% раствор новокаина на физиологическом растворе, можно вводить без осложнений до 1500 мл и более (А. В. Вишневский). Стерилизуют раствор новокаина кипячением в стеклянной колбе с открытым горлышком в течение 1 — 2 минут. От длительного кипячения новокаин разлагается. Анестезия продолжается 1,5 — 2 часа. Для усиления анестезирующего действия и уменьшения быстроты всасывания прибавляют адреналин из расчета одна капля адреналина в разведении 1:1000 на 10 мл раствора новокаина; больше 15 — 20 капель вводить сразу не следует во избежание возникновения гангрены тканей вследствие стойкого сужения артериальных капилляров. От долгого стояния раствор новокаина, в особенности если к нему прибавлен адреналин, разлагается и его анестезирующее действие прекращается. Инфильтрационная анестезия заключается в пропитывании тканей анестезирующим раствором с целью уменьшить проводимость нервов вплоть до полного ее прекращения. Для анестезии кожи иглу вкалывают непосредственно в кожу в толщу кориума. При надавливании на поршень шприца в коже образуется желвак. Проталкивая иглу в направлении предполагаемого разреза, мы получаем возвышение—валик с полной анестезией в его зоне (рис. 1).
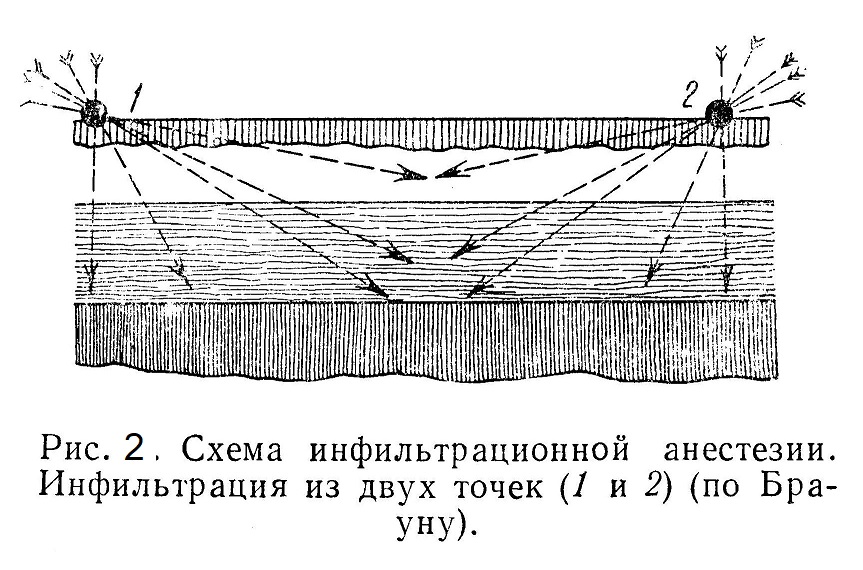
Для анестезии подкожной клетчатки вкалывают иглу через полученный желвак в подкожную клетчатку и инфильтрируют ее новокаином по всей линии предполагаемого разреза. Еще лучше производить инфильтрацию из двух крайних точек валика (рис. 2).
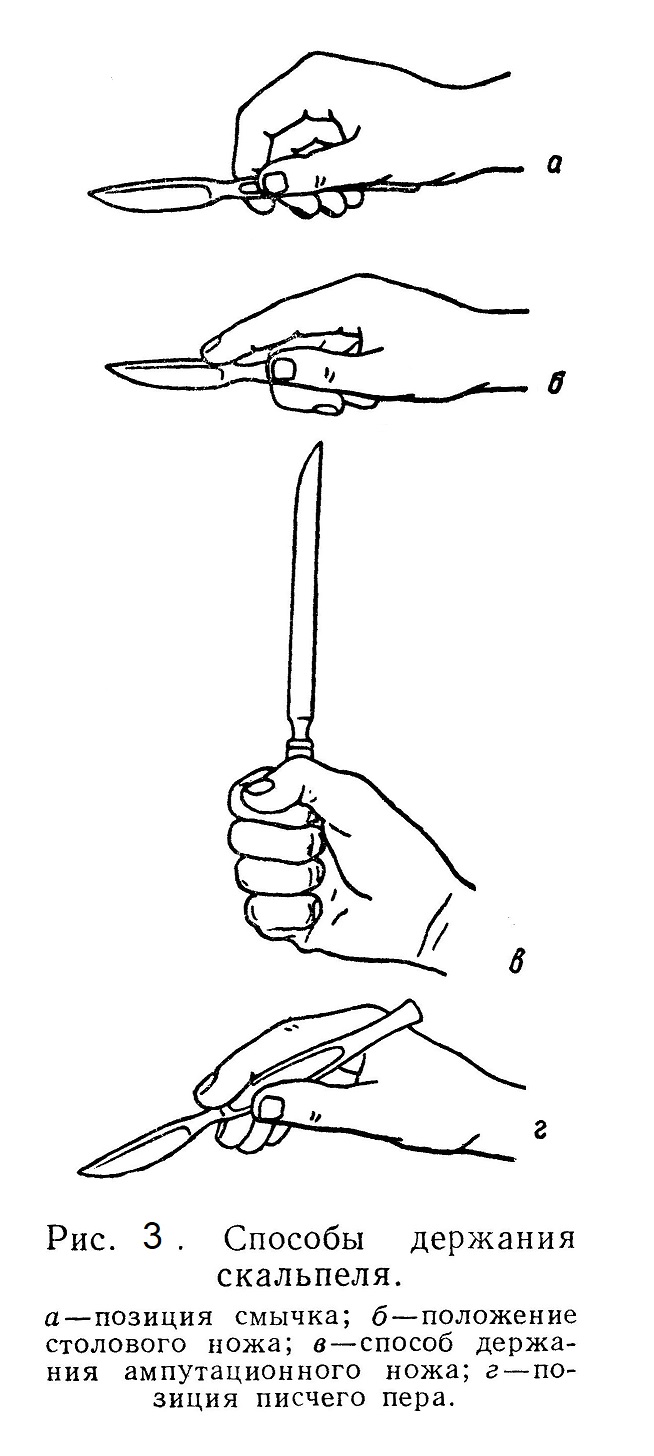
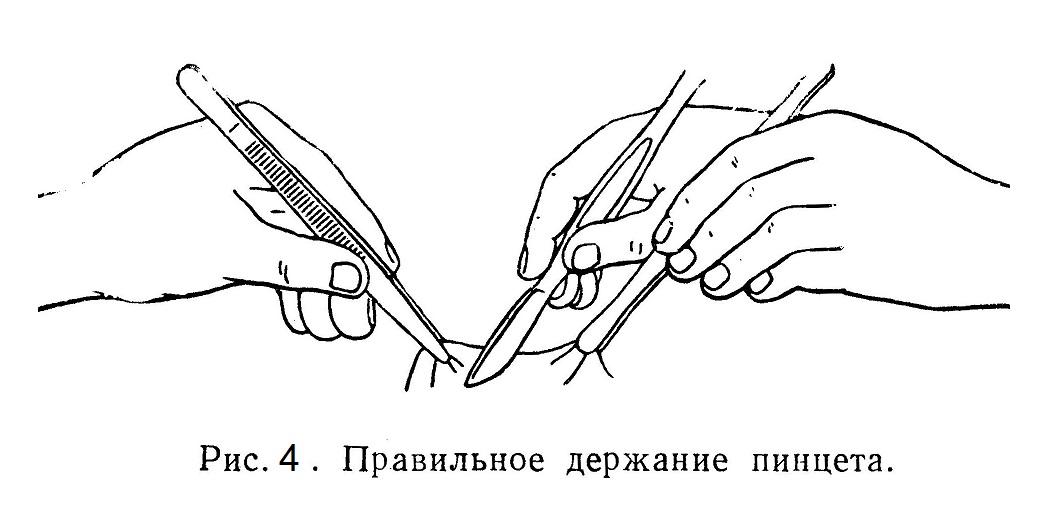
Если необходимо анестезировать более широкую область при сильном развитии подкожного жира, подкожную инфильтрацию производят в виде ромба. Если необходима анестезия других тканей, мышц, апоневрозов, их также пропитывают раствором новокаина. По методу ползучего инфильтрата А. В. Вишневского раствор новокаина нагнетают во все ткани, подлежащие рассечению. При умелом применении этого способа анестезии можно совершенно спокойно производить весьма сложные операции. Анестезирующая жидкость в силу повышенного давления, под которым она вводится, должна входить в состав тканевой жидкости, включаться в ее движение в клетках, межклеточных пространствах и т. п. и проникать в находящиеся там окончания чувствительных нервов. Так как отдельные органы и группы мышц заключены в замкнутые фасциальные футляры, анестезирующий раствор, введенный в полости этих футляров, на некоторое время задерживается в них и наркотизирует проходящие в них нервные стволы. Поэтому А. В. Вишневский этого вида анестезию и назвал футлярной. Методика ее различна в зависимости от анатомического строения той области тела, где она производится. При регионарной, стволовой или проводниковой анестезии «блокаде» подвергается главный нервный ствол, иннервирующий область, в которой производится операция. 2 — 4 мл 1% или даже 2% раствора новокаина с адреналином вводят или непосредственно в толщу нерва (эндоневрально), или в окружающую нерв клетчатку (периневрально). Этот способ анестезии требует точного знания топографии нервных стволов. Острая боль, испытываемая больным при вколе иглы в нерв, указывает на то, что игла попала в нерв. Обезболивание при периневральной анестезии наступает через 10 — 15 минут, при эндоневральной — через 3 — 5 минут. Продолжительность обезболивания — до 2 часов; тактильная чувствительность сохраняется. Регионарная анестезия по способам Н. Н. Бурденко и А. В. Вишневского применяется для блокады блуждающего и симпатического нервов на шее, ветвей тройничного нерва, плечевого сплетения, межреберных нервов и межпозвоночных узлов, седалищного, бедренного, запирательного нервов, а также нижнечелюстного нерва в зубоврачебной практике. После Великой Отечественной войны широкое применение получил метод внутрикостной анестезии, причем раствор новокаина вводят в губчатое вещество метафизов костей, откуда он медленно поступает в ток лимфы и крови, анестезирует весь нервный аппарат конечности и позволяет безболезненно производить операции на конечностях. Среди методов обезболивания без выключения сознания особое место занимает так называемая спинномозговая анестезия. Она состоит в том, что в подоболочечное пространство спинного мозга в нижнегрудной и поясничный отдел его вводят раствор новокаина, который, омывая участок спинного мозга и корешки соответствующих спинномозговых нервов, на 2—3 часа выключает их способность проводить нервные импульсы и тем самым полностью снимает болевую чувствительность. Разделение тканей Ткани разделяют режущими инструментами — ножом, ножницами, иглой. Основным инструментом при операции служит хирургический нож. Различают брюшистые скальпели, остроконечные, глазные. Для разных разрезов существуют различные типы ножей, отличающиеся по размерам и форме лезвия. Главные модели скальпелей — скальпель с большим выпуклым брюшком и узкий остроконечный нож. Первый применяют для производства длинных линейных разрезов на горизонтальной или выпуклой поверхности тела, а второй — для глубоких разрезов и проколов. Существует несколько способов держать нож. «Положением смычка» (Н. И. Пирогов) (рис. 3,а) хирург пользуется для производства поверхностных линейных больших разрезов на широкой плоскости. Движение ножа производят, равномерно надавливая на его ручку и равномерно погружая его в ткани. Если нужно сделать через упругие ткани глубокий разрез незначительной длины, то на спинку ножа кладут указательный палец, которым и надавливают на нож — «положение столового ножа» (см. рис. 3, б). Этот способ применим в тех случаях, когда в плоскости разреза нет опасности ранить орган или сосуд. Для более тонких разрезов хирург держит нож в «положении писчего пера» (см. рис. 3,г), при этом можно произвести очень точный разрез, строго дозированный в отношении длины разреза и глубины погружения ножа. В тех случаях, когда нужна особая осторожность и движение ножа производят с предельной точностью, можно придать ножу «отвесное положение», подложив под правую руку кисть левой руки, поставленную на ребро. При этом даже неосторожное движение больного не представляет опасности в смысле случайного ранения органа или сосуда. Этот прием применяют при операциях на особенно ответственных областях (на мозге, при вскрытии сосуда). Не следует резать лезвием ножа, направленным кверху (кроме тех случаев, когда разрез ведется по зонду).
Разрез должен быть настолько большим, насколько это нужно, и настолько малым, насколько это возможно. Не нужно стремиться во что бы то ни стало произвести малый разрез кожи; это может затруднить более ответственную работу в глубоких тканях и потребовать добавочных разрезов, обычно не совпадающих с первыми и дающих неправильный рубец в виде изломанной линии. Величина и направление разреза кожи должны быть определены заранее, и весь разрез через кожу и подкожную клетчатку должен быть сделан сразу одним движением ножа; такой разрез обеспечивает правильный линейный рубец. Мелкие и частые сечения ножа неправильны, так как при этом по краям раны образуются лоскуты, иногда некротизирующиеся и осложняющие дальнейшее заживление. В большинстве операций направление разреза должно точно соответствовать месту нахождения патологических процессов в более глубоких тканях. Неправильное смещение кожного разреза может извратить весь дальнейший ход операции, спутать всю топографо-анатомическую ориентировку. Ввиду того что кожа и подкожная клетчатка подвижны, при рассечении кожи нужно всегда ее фиксировать, натянув указательным и большим пальцами левой руки в направлении разреза. Рассечение подкожного апоневроза производят следующим образом; делают небольшой разрез в туго натянутой пластинке апоневроза; затем через это отверстие вводят желобоватый зонд (или пинцет), которым апоневроз отслаивают от подлежащих тканей и рассекают во всю длину кожного разреза. При таком приеме рассечение не подлежащих ранению тканей (нервы, мышцы) наименее вероятно. Мышцы обычно не разрезают, а расслаивают тупым путем по ходу во-локон особым инструментом — зондом Кохера и пинцетом. В некоторых случаях все же приходится пересекать мышечные волокна и в поперечном направлении. При этом нужно знать, что перерезанные мышцы в силу сократительной способности расходятся на довольно значительное расстояние. При рассечении тканей хирург пользуется ножницами. Наиболее часто употребляют тупоконечные прямые, а также изогнутые ножницы. Преимущество этих ножниц состоит в том, что при продвигании вперед они не ранят ткани, так как идут вперед тупыми концами. Применяются также ножницы, одна бранша которых имеет тупой конец, а другая — острый; тупой конец продвигают в глубь ткани, а острым режут под контролем глаза. Для захватывания тканей служат пинцеты. Хирургические пинцеты имеют острые крючочки на конце, которые прочно захватывают ткань; анатомические пинцеты не имеют крючков, а снабжены поперечными нарезками на кончиках. Как правильно держать пинцет, видно из рис. 4.
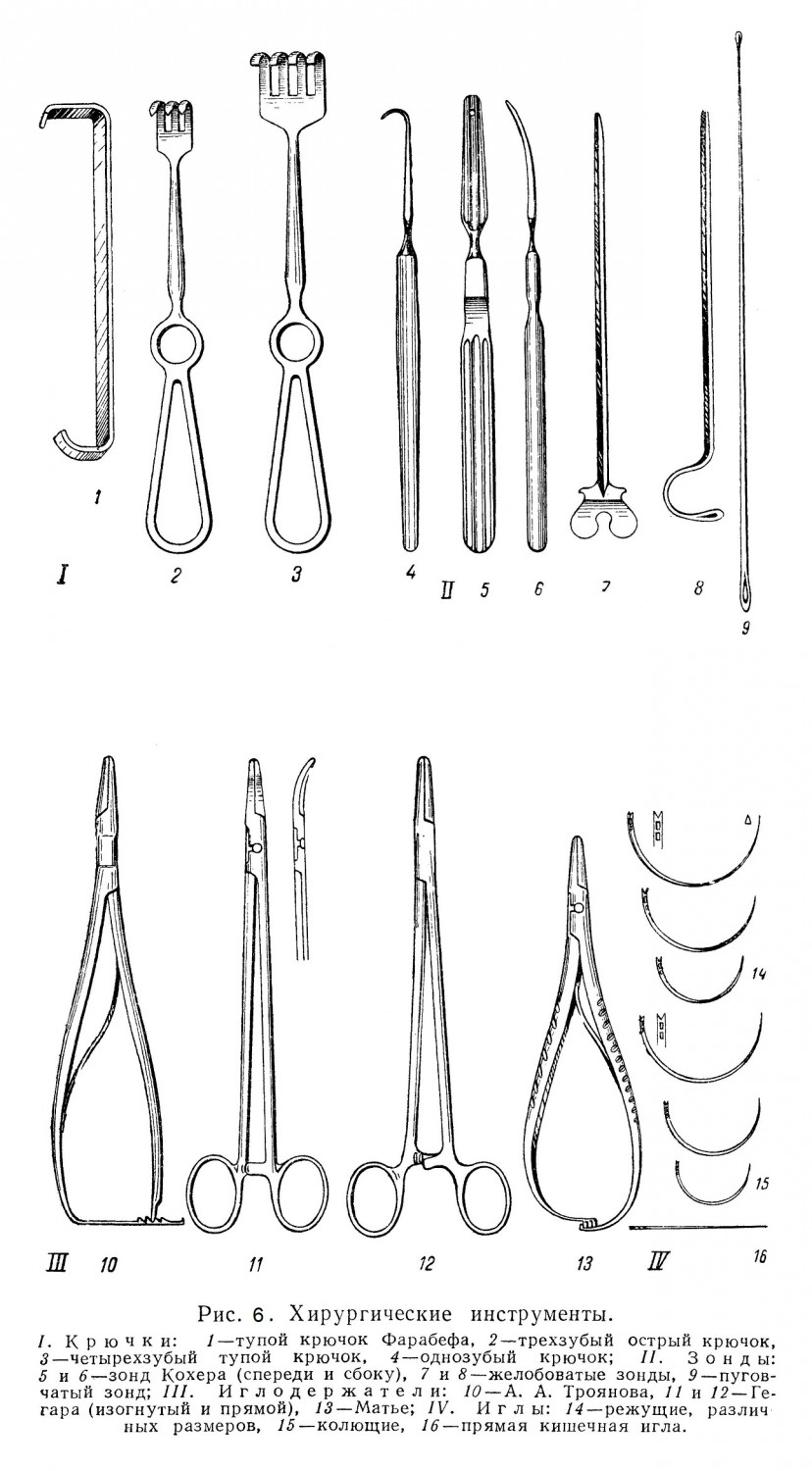
Часто применяют раздвигание мягких тканей при помощи тупого инструмента или просто пальцем. Так поступают, когда хотят избежать ранения кровеносных сосудов и нервов, при вскрытии гнойных скоплений, например в области шеи, в области таза. Для раздвигания краев раны употребляют особые прямоугольные тупые крючки, концы которых, кроме того, слегка загнуты внутрь. Крючки могут иметь 2 — 3 — 4 тупых или острых зубца различной длины, они хорошо захватывают края раны (рис. 5 и 6).
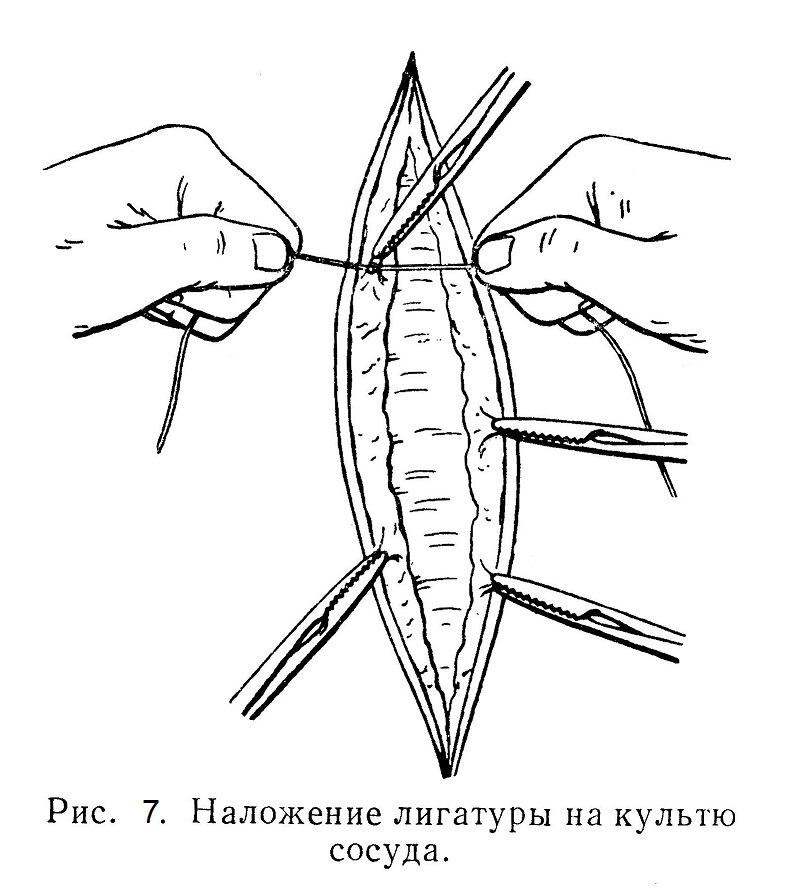
Остановка кровотечения в ране При разрезе тканей неизбежно пересекают мелкие и более крупные кровеносные сосуды, которые тотчас же начинают кровоточить. Это кровотечение следует немедленно остановить, иначе кровь будет заливать рану и мешать ориентироваться в тканях. Кроме того, в дальнейшем по окончании операции из неперевязанного сосуда может продолжаться кровотечение и между тканями будет скапливаться кровь, что приведет к образованию гематомы, которая может осложнить течение послеоперационного периода. Если даже небольшой сосуд будет кровоточить в свободную полость, например в полость живота, то кровотечение может быть длительным и даже смертельным. Еще важнее остановить кровотечение из сосудов более крупного диаметра; их всегда нужно надежно перевязывать. Если лигатура на сосуде неправильно или слабо затянута, то под напором пульсовой волны она может соскользнуть, что в послеоперационном периоде вызовет угрожающее жизни кровотечение. Перевязка сосуда — один из основных и ответственных технических приемов. Однако не следует без нужды накладывать излишнее количество лигатур. Материал лигатур является для организма инородным телом, которое должно или рассасываться, или инкапсулироваться. Кроме того, накладывание излишнего количества лигатур без надобности удлиняет время операции. Нужно знать, что перевязанные сосуды даже среднего диаметра к концу операции тромбируются. Для ускорения образования тромба практикуют «скручивание» сосуда. Для этого поворачивают кровоостанавливающий пинцет 2 — 3 раза вокруг оси и затем снимают. Если это оказывается безуспешным и кровотечение продолжается, следует перевязать сосуды лигатурами обычным путем. Применяемый в хирургии электронож хорошо останавливает кровотечение из мелких и даже среднего диаметра сосудов. Пользование им экономит время, затрачиваемое на остановку кровотечения. Применение его особенно целесообразно при операциях на паренхиматозных органах (печень, мозг, легкие и т. п.). С помощью того же аппарата, который приводит в действие электронож, можно легко и быстро останавливать кровотечение из мелких сосудов электрокоагуляцией. Электронож или какой-либо другой наконечник электрического прибора, дотрагиваясь до наложенного на сосуд кровоостанавливающего зажима, нагревает его. Под влиянием нагревания белки свертываются, а далее обугливаются в точке приложения зажима. Образуются плотные струпы, закупоривающие кровоточащие сосуды. Таким способом кровотечение из разрезов останавливается значительно быстрее. Кровь, при разрезе излившуюся из капилляров и мелких сосудов в рану, удаляют небольшим марлевым (не ватным!) шариком. Кровотечение из мелких сосудов останавливают простым прижатием шарика. Наиболее употребительным кровоостанавливающим инструментом является специальный пинцет. Бранши этого пинцета имеют поперечные на-сечки. У колец пинцета имеется приспособление — замок-застежка. Замок удерживает бранши пинцета при их соединении. Как только из перерезанного сосуда начинается кровотечение, хирург немедленно прижимает его марлевым шариком, затем захватывает кровоостанавливающим зажимом таким образом, чтобы кончики браншей захватили только зияющий сосуд с возможно меньшим количеством окружающих тканей. При перевязке сосуда или лигировании его пользуются шелком или кетгутом. Помощник берет кровоостанавливающий инструмент так, чтобы хирургу был ясно виден его кончик; для этого он или сильно подтягивает пинцет кверху, или наклоняет ручку пинцета, причем кончик пинцета должен быть направлен кверху. Хирург обвивает этот пинцет шелковой или кетгутовой ниткой, делает первый так называемый хирургический узел и затягивает его с таким расчетом, чтобы петля лигатуры легла на ткани под самым концом пинцета, а сам пинцет был свободен от петли (рис. 7).
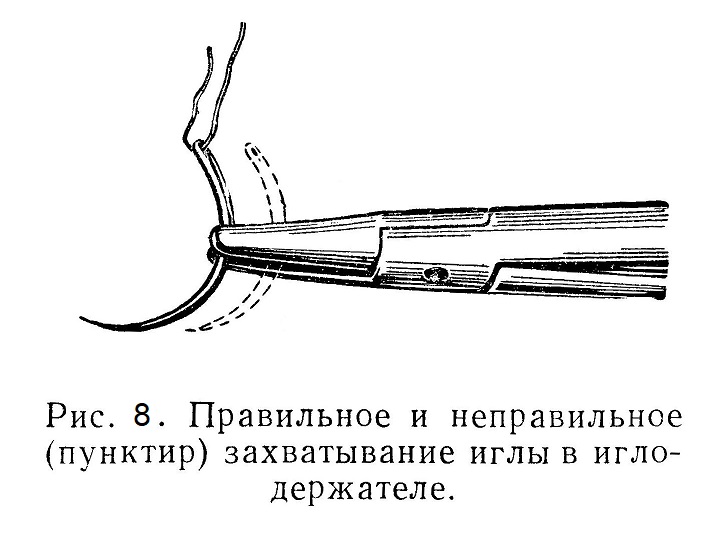
Когда петля туго стянута, пинцет разжимают, хирург продолжает сильно затягивать петлю и этим крепче сжимает ткани, в которых лежит перерезанный сосуд. Затем накладывают второй простой узел. При этом хирург должен следить за тем, чтобы не тянуть за перевязанный сосуд, так как нитка может соскользнуть, Нет надобности при завязывании узлов тянуть лигатуры за концы нитки; завязывая узлы, нужно держать нитку «на коротком рычаге», т. е. пальцы следует держать ближе к узлу, иначе нитка легко рвется, а узел слабо затягивается. Об этом нужно помнить главным образом при накладывании лигатуры в глубине раны на особо ответственных сосудах. Накладывание лигатуры в этих условиях представляет иногда очень трудную манипуляцию и требует от хирурга большой ловкости и технического умения. Второй узел завязывают, слегка натянув концы нитей, чтобы наложенный первый узел не распускался. Концы ниток срезают ножницами, отступя на 0,3 — 4 см от узла. Наложение лигатур требует навыка и сноровки, которые приобретаются путем упражнения. В особо ответственных местах на больших сосудах (например, при перевязке почечных артерий) во избежание соскальзывания лигатуры нужно накладывать две лигатуры и оставлять длинную культю сосуда. Чтобы еще надежнее удержать лигатуру на сосуде, культю последнего прошивают и завязывают на две стороны. В некоторых случаях, если не удается изолированно перевязать сосуд, а также когда ткань органа кровоточит, кровотечение останавливают при помощи так называемого «обкалывания», т. е. захватывают в циркулярный кисетный шов всю ткань в окружности кровоточащего места. Затягивая этот шов, сдавливают все расположенные в центре шва сосуды. Этой же цели достигают, накладывая на ткани швы в виде восьмерки. При тяжелых кровотечениях, а также когда невозможно найти в глубине раны кровоточащий сосуд, кровь останавливают, подводя к кровоточащему месту плотно укладываемый марлевый тампон, чтобы придавить кровоточащий сосуд ко дну раны, ее стенкам. Этот прием в ряде случаев является спасительным. Тампон оставляют в ране на 3 — 4 суток и затем очень осторожно извлекают легким потягиванием, чтобы не сорвать тромба с сосуда и не вызвать вторичного, всегда очень опасного кровотечения. В некоторых случаях рекомендуется применять «биологические тампоны»: кусочки сальника, фасции, жира, мышцы, которые или закладывают в раневой канал (например, в костный канал, где идет позвоночная артерия), или подшивают к разорванному сосуду (например, к синусу твердой оболочки или к паренхиме поврежденной печени), или же просто придавливают к кровоточащему сосуду пальцем, а затем марлевым тампоном. После удаления кровоостанавливающего пинцета рану очень осторожно очищают от сгустков крови и обрывков тканей марлевым компрессом. Никогда не следует «протирать» рану, сильно надавливая шариком: так можно сорвать тромб с сосудов и вновь вызвать кровотечение из них; компрессы нужно осторожно прикладывать к ране, используя гигроскопическое свойство марли (отнюдь не ваты). Зашивание раны Всякую чистую рану зашивают «наглухо»; в целях профилактики скопления крови в ране, например при ампутации молочной железы, а также в целях профилактики нагноения в рану заводят выпускник. Для наложения швов на рану нужна игла, иглодержатель и материал для шва. Начинающие должны предварительно тренироваться в пользовании иглой и иглодержателем Хирургические иглы бывают кривые и прямые; те и другие снабжены разделенным ушком для вдевания нитки. Кривые иглы, наиболее употребительные, бывают разной величины, толщины, кривизны. Для наложения кожных швов обычно употребляют большие иглы с малой кривизной; для наложения швов в глубине раны необходимы небольшие и сильно изогнутые иглы. Иглы бывают трехгранные и круглые. Трехгранные иглы легче пронизывают ткани, крепче удерживаются иглодержателем, но значительно сильнее режут ткань своими гранями, а потому их применяют при сшивании плотных тканей — кожи, фасций. При сшивании более мягких тканей, как, например, тканей кишечника, применяют круглые иглы. Иглодержатели бывают различных моделей (см. рис. 5 и 6). Иглодержателем иглу захватывают так, чтобы она помещалась почти у самого конца захватывающих щечек инструмента. При этом нужно захватывать иглу не за середину, а несколько ближе к тому концу, на котором находится ушко (рис. 8).
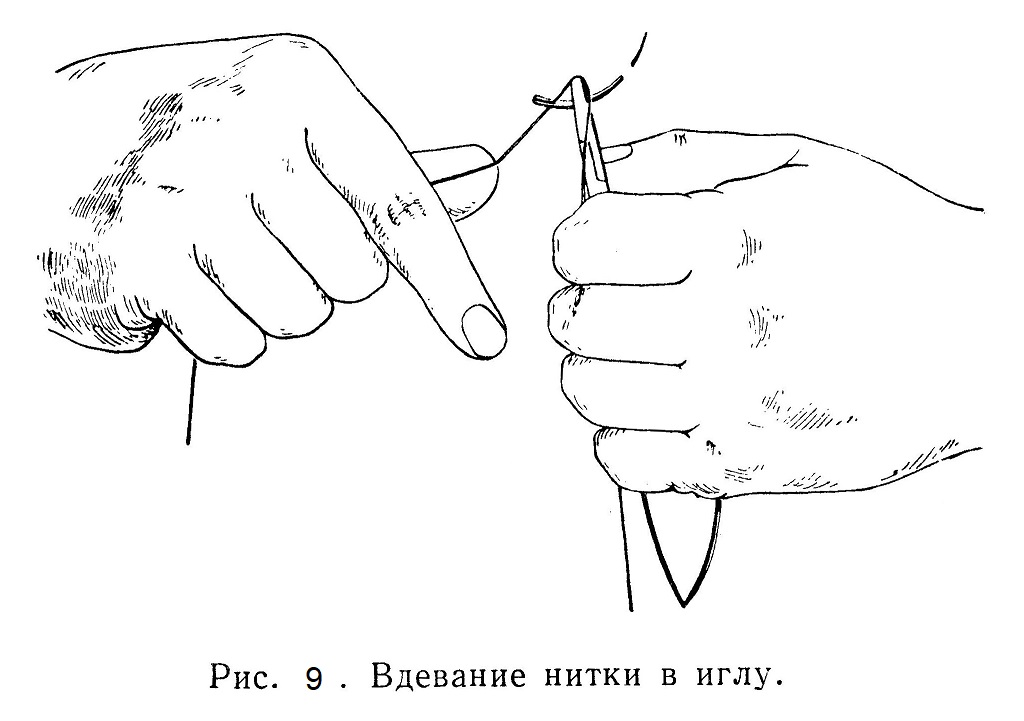
Материалом для швов в настоящее время служат шелк, капроновые нитки, а как рассасывающийся материал — кетгут. Кетгут приготовляют фабричным способом из брюшины рогатого скота. В исключительных случаях можно пользоваться и обыкновенными нитками. Весь материал для швов должен быть тщательно простерилизован. Вдевание нитки в иглу требует особого умения. Способ вдевания нитки в иглу изображен на рис. 9. Длина нитки, применяемой для отдельного шва, должна быть около 25 — 30 см и приблизительно только треть ее должна быть пропущена через ушко.
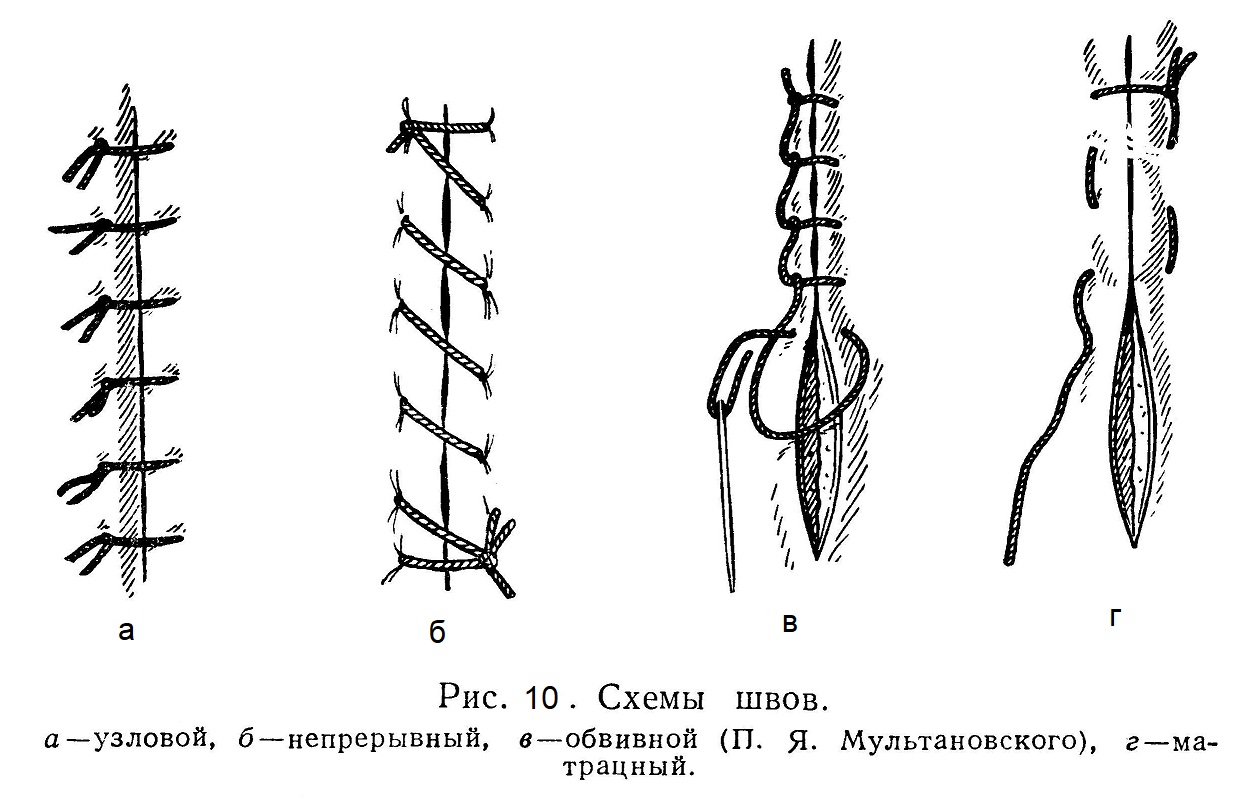
Техника простого кожного шва сводится к следующему. Захватив хирургическим пинцетом края кожной раны, вкалывают иглу перпендикулярно к коже на расстоянии приблизительно 0,5 см от края раны и проводят ее через кожу при легком вращательном движении руки в сторону от раны, пока кончик иглы не покажется в глубине раны. Если при этом проведении иглы не следовать ходу ее кривизны, а просто давить на кончик иглы, то ее легко перегнуть и сломать. Открыв замок иглодержателя, снимают его с иглы, захватывают пинцетом кончик иглы, выводят ее из раны, снова берут иглодержателем на типичном месте и прокалывают кожу другого края раны изнутри кнаружи, опять слегка поворачивая руку с таким расчетом, чтобы вкол и выкол иглы находились на одинаковом расстоянии от края раны. Нитку вынимают из ушка иглы простым потягиванием иглодержателя; игла остается в иглодержателе, а ассистент должен придержать конец нитки, чтобы нитка не выдернулась из тканей. Когда нитка прошла через оба края раны, хирург затягивает нитку простым узлом и постепенно стягивает его, причем помощник пинцетом выпрямляет края раны так, чтобы плоскости их разрезов соприкасались. Если эпителий завертывается внутрь, то создаются условия, способствующие неправильному срастанию раны и нагноению. Во избежание заворачивания краев кожной раны можно прибегнуть к следующему приему: проведенной ниткой сильно натягивают кверху край раны, который приподнимается в виде конуса; основание этого конуса ниже места вкола иглы сжимают хирургическим пинцетом, благодаря чему сразу становится виден уровень стояния краев раны. Есть еще более простой прием: первый шов проводят в верхнем углу раны, а второй — на расстоянии 4 — 5 см от первого. Нити обоих швов сильно натягивают, причем края раны точно устанавливают один против другого, затем накладывают швы с промежутками в 1 см. В некоторых случаях при большом слое подкожного жира сначала накладывают несколько глубоких, проходящих до апоневроза швов на расстоянии 2 — 3 см от линии разреза; швы эти затягивают, а затем в промежутках между ними накладывают обычные швы. При таком способе наложения шва хорошо сближаются края разреза подкожной клетчатки, что устраняет возможность образования «мертвых пространств» между тканью клетчатки. Узел должен быть завязан правильно. Нельзя оплетать одной ниткой другую; оплетающая нить не только при натяжении, но и при сильном изгибе легко рвется. Узел завязывают следующим образом. Концы проведенной через ткани нитки берут в обе руки между большим и указательным пальцами и натягивают. Затем конец, лежащий в правой руке, одним движением пальцев заводят за конец, находящийся в левой руке. Образуется первый оборот узла. При затягивании узла хирург должен стремиться к тому, чтобы края раны плотно соприкасались. Когда это достигнуто, хирург завязывает второй узел и сдергивает нитку вбок так, чтобы узел лежал не по линии разреза, а над местом вкола. Слишком сильное затягивание нитки «до отказа» может вызвать некроз сдавленных внутри шва тканей с последующим расхождением швов. После того как первый узел будет затянут, в том же, порядке завязывают второй узел. Главное значение имеет первый узел; второй узел только подкрепляет его. Не следует затягивать узлы рывком, подергиванием; при этом повреждаются ткани и рвутся нитки. Более тщательное соединение краев раны, более надежный гемостаз и более быстрое зашивание раны достигаются путем наложения «непрерывного шва» (рис. 10).
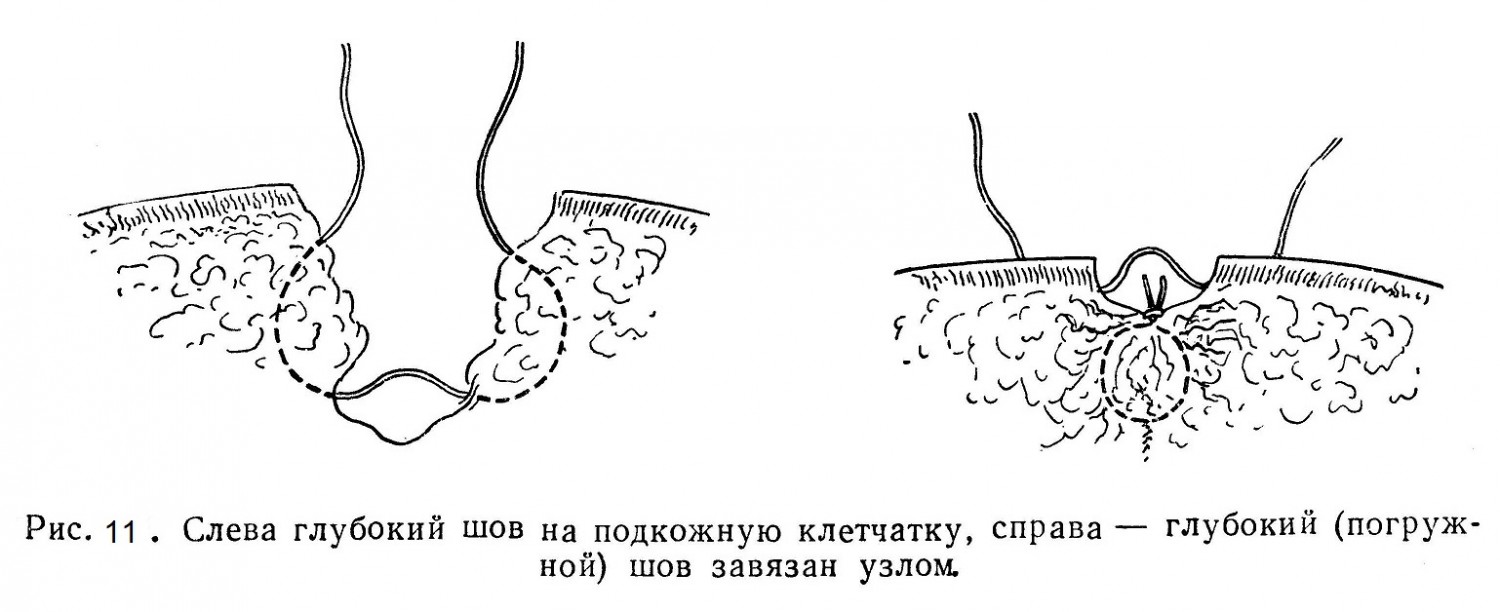
Способ наложения этого шва таков: начало шва такое же, как и при узловатых швах, только завязанный первый узел передергивают не на сторону вкола, а на сторону выкола иглы. Затем, не отрезая нитки, на расстоянии 1 см от первого шва накладывают совершенно такой же второй, причем вкол и выкол должны находиться на одинаковом расстоянии от линии разреза и обязательно на линии, перпендикулярной к этому разрезу. Косое наложение шва обусловит искривление краев раны, вследствие чего не будет достигнуто тщательное и правильное соприкосновение их. По этим правилам зашивают всю рану и завязывают нитку так, чтобы с одной стороны раны находился один конец нитки, а с другой — петля. Есть еще одна модификация непрерывного шва — это «обвивающий» или «захлестывающий» шов, который часто применяют при закрытии больших кожных ран (см. рис. 10). При этом шве достигается еще лучшее соединение краев раны, чем при простом непрерывном шве; этот шов чаще всего применяют при операциях на голове. При толстом слое подкожного жира во избежание образования щелей и полостей под кожей перед наложением шва на кожу накладывают на подкожную клетчатку несколько узловатых швов (рис. 11).
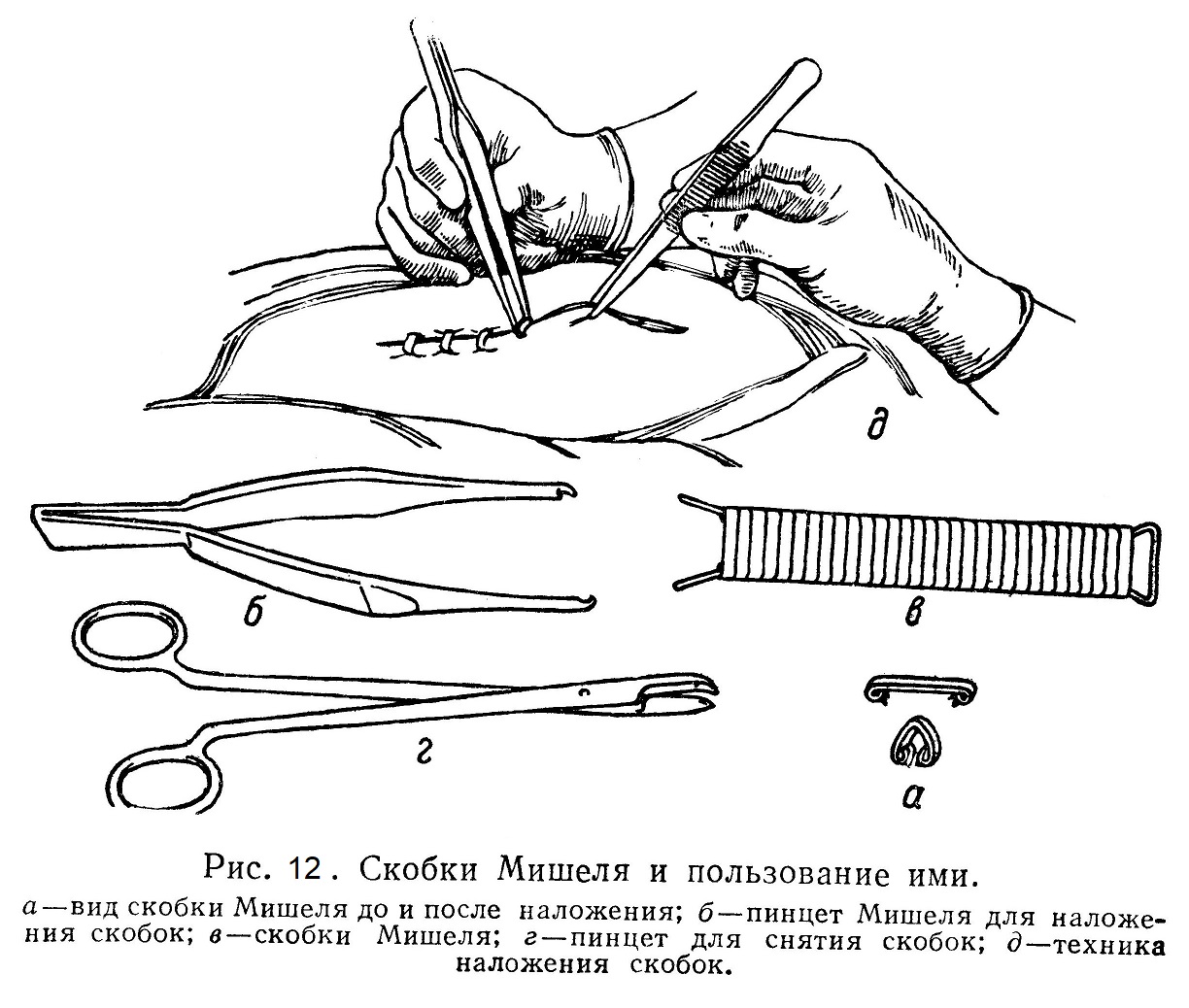
При глубоких ранах, когда разрезаны многие слои тканей (например, при чревосечении), накладывают так называемые многоэтажные швы, т. е. каждый слой одноименной ткани сшивают узловатым или непрерывным швом. Таким образом сшивают брюшину, мышцы, фасции, подкожную клетчатку. Глубокие швы, остающиеся в тканях, называются погружными, под-лежащие же снятию — съемными. Техника снимания швов такова: смазав кожу настойкой йода, захватывают анатомическим пинцетом концы шва и приподнимают его настолько, чтобы вытянуть незначительную влажную часть нити из канала шва. На этом месте вплотную к коже нитку перерезают изогнутыми ножницами с заостренными браншами, после чего нитку легко удалить пинцетом. Не следует протягивать через раневой канал ту часть нитки, которая лежала на коже вне раны, так как можно инфицировать кожный шов. (Непрерывный шов снимают так же, как и узловатый, причем каждую петлю этого шва разъединяют и вынимают отдельно.) Снимают швы обычно на 6 — 7-е сутки. В некоторых случаях их можно снимать и раньше: на лице у детей их снимают на 3 — 4-е сутки; у стариков же и у истощенных больных швы следует снимать по истечении 8 — 10 суток. Для соединения краев кожи удобны специальные металлические скобки (Мишеля), дающие возможность очень быстро произвести зашивание и, кроме того, тщательно соединить края раны (рис. 12). Эти скобки представляют собой слегка изогнутые металлические пластинки, на концах которых имеются острые зубчики; особым пинцетом их сдавливают над соединенными краями раны, причем острые зубчики входят в кожу вблизи краев раны.
Для снятия скобок применяют особые крючки и зажимы. Если ткани очень хрупки и лигатуры их легко прорезаются, можно воспользоваться для подкрепления шва другой, более упругой тканью: например, заводят рану паренхиматозного органа кусочек мышцы, фасции и затягивают шов, ущемляя ткань вместе с этими пластическими кусочками. В глубину инфицированной раны вводят полоску марли, выпускник — тампон, чтобы вывести наружу, в повязку отделяемое раны (гной, кровь). Очень удобно вводить в глубину раны гнойной полости не тампон, а марлевый мешочек с заложенными в него одним или несколькими тампонами (так называемый тампон Микулича). При перевязках в течение всего периода очищения раны меняют только тампоны, не вынимая их футляра — мешочка из раны гнойной полости. Такой способ позволяет даже при вынужденных частых перевязках наименее травмировать растущие грануляции, ограничительные спайки и т. п. | |
|
| |
| Переглядів: 736 | | |
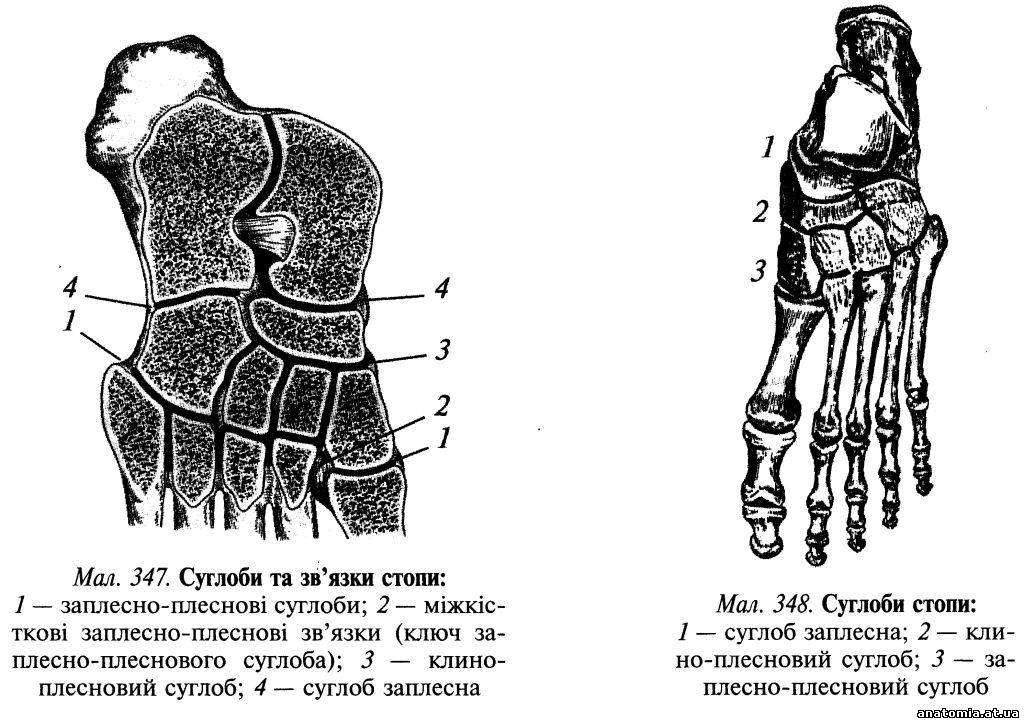 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |