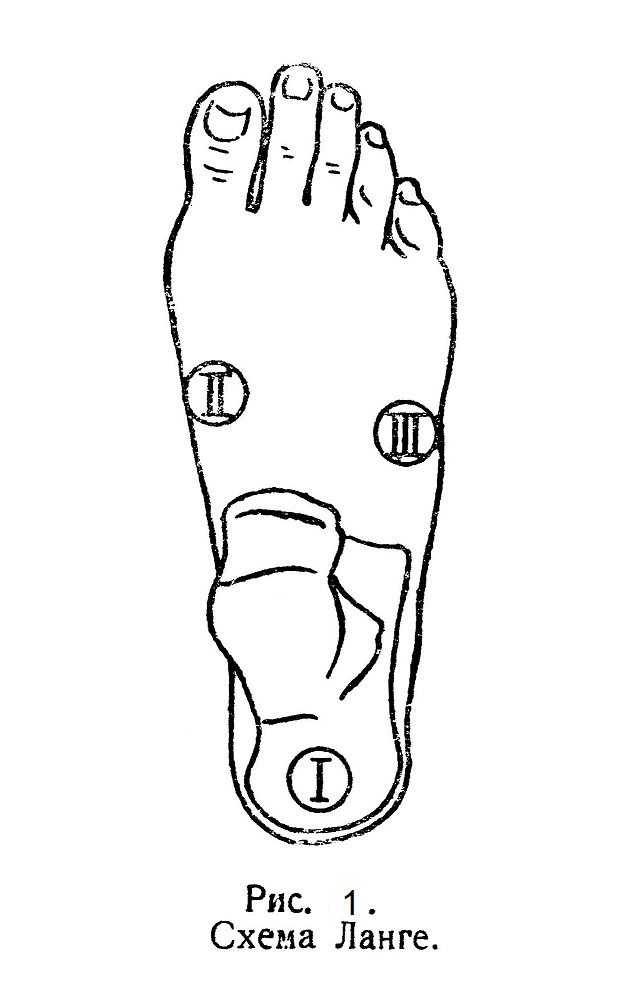
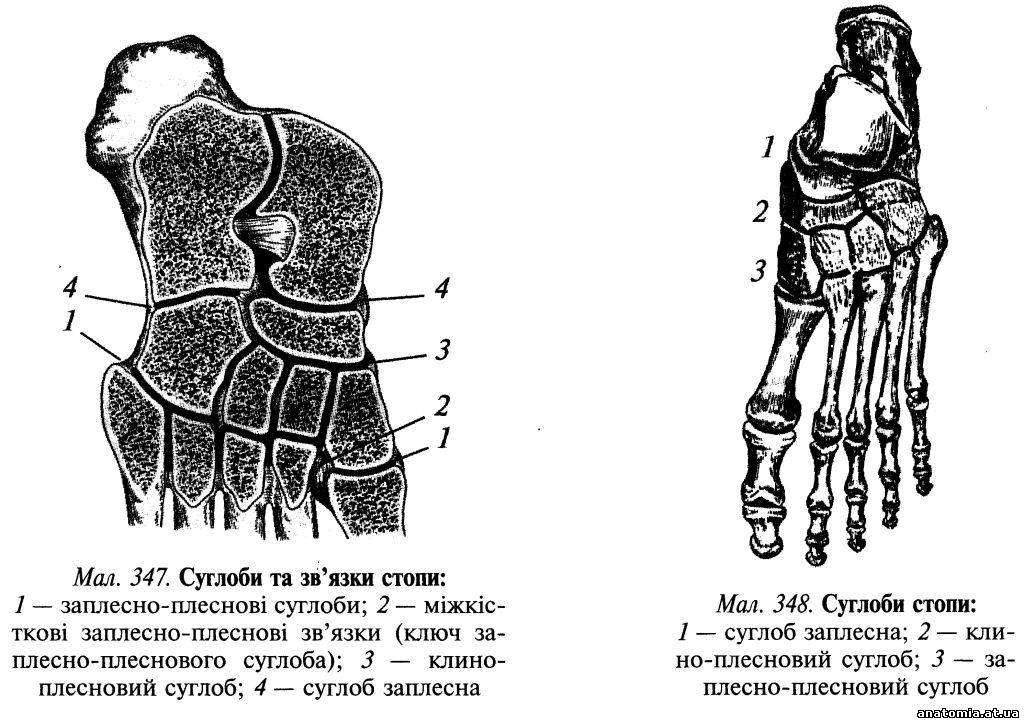
Костную основу стопы составляют 7 костей предплюсны — talus, calcaneus, os naviculare, 3 ossa cuneiformia, os cuboideum и 5 плюсневых костей — ossa metatarsalia I — V; все они соединены в одно целое при помощи почти неподвижных суставов системой тыльных и подошвенных связок, носящих название по тем костям, которые они соединяют (напр., lig. talonaviculare, lig. naviculare — cuneiformium и т. д.); между отдельными костями имеются межкостные связки, из которых для хирурга главным образом интересна мощная lig. talo-calcaneum interosseum. Отдельные суставы между костями стопы мало интересуют хирурга, в то время, как известные комбинации их между собою издавна представлялись практически важными, поскольку нередко в них производились вычленения части стопы. Это так наз. Шопартов и Лисфранков суставы. Шопартов сустав — artic. Choparti (s. artic. talo-navicularis — calcaneocuboidea), как показывает последнее название, состоит из комбинации 2-х суставов: articulatio talo-navicularis et artic. calcaneo-cuboidea. Для современного хирурга он утерял свой былой интерес, поскольку (на опыте мировой войны) выяснилась неудовлетворительность получаемых результатов после вычленений в этом суставе, но для ортопеда, для понимания анатомической картины при известных деформациях (pes varus) он все же имеет известное значение (см. ниже). Несколько больший интерес имеет для хирурга Лисфранков сустав — artic. tarso-metatarsea. Линия этого сустава соответственно II метатарзальной кости образует уступ, обращенный кзади (проксимально), и имеет опознавательным пунктом на латеральном крае стопы — хорошо прощупывающуюся tuberositas ossis metatarsî V, a на медиальном крае точку, отстоящую кпереди на 2 — 2,5 см. кпереди от прощупываемого здесь tuberculum ossis navicularis. Помимо ligg. tarso-metatarsea dorsalia и ligg. tarso-metatarsea plantaria (между соответствующего названия костями), имеются две межкостных связки, из которых наибольший интерес имеет lig. cuneo-metatarseum primum, идущая в промежутке между os cunéiforme I и os metatarseae И и носящая назв. "ключа“ Лисфранковского сустава, так как только после рассечения ее удается раскрыть сустав по всей его линии. Но при современной технике вычленения в данном суставе и это почти потеряло прежний интерес: теперь уже не заходят ножем в описанный уступ суставной линии соответственно более длинной, чем остальные, II-й метатарзальной кости, не рассекают здесь .ключ“ сустава, а перепиливают II метакарпальную кость по суставной линии остальных метакарпальных костей. Вследствие того, что форма костей переднего отдела стопы в передне-заднем и медиально-латеральном направлении является клиновидной и tuber calcanei изогнут книзу, — костяк стопы образует два свода: один фронтальный, другой — сагиттальный, причем последний сильно выражен на медиальном крае стопы, а на латеральном — едва заметен. Мягкие част стопы почти выполняют фронтальный свод, сглаживая его, но следуют изгибу медиального свода, почему нормальная стопа касается пола не всей подошвой. При „плоскостопии" оба свода и особенно сагиттальный— уплощаются, а в резко выраженных случаях и вовсе исчезают; тогда подошва полностью прилегает к полу и стопа в этом случае полностью теряет пружинные свойства, присущие нормальной стопе с ее двумя связками, действующими при ходьбе наподобие рессор экипажа. Практически важны анатомические изменения в костно-связочном аппарате стопы, при pes adductus; здесь при параличе отводящих мышц (mm. peronaei) тяга обоих m.m. tibialis смещает кости дистального отдела стопы в Шопартовском суставе в медиальную сторону, так что при обычном положении talus и calcaneus передний отдел стопы является приведенным к средней линии и направлен не вперед, а внутрь и при том медиальный край стопы является сильно супинированным (поднятым; кверху); это сопровождается сильным растяжением связок на боковой стороне Шопартовского сустава и резким расслаблением связок медиальной стороны его; позднее связки на медиальной стороне укорачиваются и, таким образом, фиксируют указанное смещение переднего отдела стопы; еще позднее происходит изменение конфигурации самих костей: суставная площадка на talus смещается в медиальную сторону и тогда наступает костная фиксация данного смещения, где для устранения описанной деформации стопы необходима бывает уже операция на костях. С неподвижным костяком стопы сочленяются подвижными суставами фаланги, образующие скелет пальцев ноги. По форме суставных поверхностей, по устройству связочного аппарата суставы пальцев стопы вполне аналогичны соответственным суставам кисти и не заслуживают особого описания, тем более, что для функции стопы, как органа статического, подвижность пальцев играет незначительную роль; главное же значение имеет подвижность в голеностопном суставе. Нормальная стопа обладает движениями следующего рода: сгибание (плантарная флексия), разгибание (дорзальная флексия), приведение (аддукция), отведение (абдукция), супинация (вращение стопы вокруг сагиттальной оси с поднятием вверх медиального края и опущением латерального) и пронация (вращение в обратном направлении). Для того, чтобы стопа могла совершать все эти движения, она должна быть снабжена прикреплением мышц в следующих точках (рис. 1) (по Ланге): одна (I) на tuber calcanei, другая (II) — на медиальном крае стопы и третья (III) — на латеральном крае ее. Сокращение мышц, прикрепляющихся в точке I, дает сгибание стопы, в точке II — разгибание и супинацию, в точке III — разгибание и пронацию. Совместное сокращение мышц, прикрепляющихся в точке II и III, дает чистое разгибание. Сокращение мышцы, прикрепляющейся в точке II, дает помимо разгибания и супинации еще аддукцию (приведение) стопы; а в точке III помимо разгибания и пронации — абдукцию (отведение). Следовательно, для нормального объема движений стопы достаточно иметь 3 функционирующих мышцы — одну плантарную и две дорзальных; в действительности же стопа имеет их горазда больше и функция их значительно сложнее.
В движениях нормальной стопы принимают участие следующие мышцы: ш. triceps surae, которая посредством Ахиллова сухожилия прикрепляется к tuber calcanei; на последнем имеются два бугорка — tuberculum mediale et laterale; к первому идет медиальная, ко второму — латеральная часть волокон Ахиллова сухожилия, благодаря чему мы имеем супинационную и пронационную порции, причем первая значительно сильнее и является причиной того, что m. triceps surae является самым сильным супинатором стопы; но при перерезке супинационной порции Ахиллова сухожилия ш. triceps становится сгибателем и пронатором стопы, и этим иногда пользуются при операциях на Ахилловом сухожилии. М. tibialis posterior прикрепляется на стопе к os naviculare и тоже сгибает и супинирует стопу. М. flexor digitorum и m. flexor hallucis longus помимо сгибания пальцев являются также сгибателями стопы. М. tibialis ant. прикрепляется на тыле стопы к os cunéiforme I os metatarsale I и является сильным разгибателем и супинатором стопы; m. flexor digit, и flexor hallucis longus — разгибателем стопы; m. peronaeus brevis прикрепляется к tuberositus ossis metatarsi V и является сильным сгибателем и пронатором стопы; m. peronaeus longus прикрепляется к медиальному краю стопы как раз против прикрепления m, tibialis ant., но он проходит по подошвенной поверхности стопы, перегибаясь через латеральный край ее и вследствие этого поднимает последний и опускает медиальный край стопы (пронация) и сгибает стопу. Таким образом, движения стопы совершаются за счет одновременного сокращения следующих мышц: а) чистое сгибание стопы: m. triceps, m. tibialis post., оба m. m. peronaei, m. flexor digit, et Jiallucis longus; б) чистое разгибание — m. tibialis ant., m. extensor digit, et hallucis longus (m. m. peronaei фиксируют латеральный край стопы); в) чистая супинация — m. tibialis ant. et post. (m. m. peronei препятствуют приведению); г) чистая пронация — оба m. m. peronei (m. tibialis ant. препятствует сгибанию и отведению стопы); е) приведение (всегда сопровождается и супинацией) оба — m. tibialis ant. et post.; ж) отведение (+всегда пронация) — m. peronaeus longus et brevis. Разумеется, как везде и всюду, так и здесь в каждом движении участвуют все мышцы, относящиеся по функции к стопе, но их сокращение является значительно более слабым и лишь координирует движение. Наличие некоторого избытка синергистов, функционально относящихся к стопе, позволяет хирургу в случае паралича мышц той или иной труппы их пересаживать здоровую мышцу из той или иной группы на места парализованной и тем самым ликвидировать последствия паралича; при этом иногда пересаживаемая мышца может заменить целую группу парализованных мышц. Если, напр., парализованы все мышцы передней группы (разгибатели), то стопа устанавливается в положении сильного сгибания (рез equinus — „конская стопа“); так как на стопе имеются два пронатора, то один из них без ущерба для функции стопы можно взять и пересадить на место парализованного m. tibialis ant., и разгибание; стопы будет совершаться за счет этого бывшего сгибателя стопы. Кровоснабжение стопы происходит за счет 3-х артерий: a. tibialis ant. (a. dorsalis pedis), a. tibialis post, и a. peronaea, которые в области голеностопного сустава и в дистальном отделе стопы связаны между собой анастомозами и составляют поэтому полное артериальное кольцо, охватывающее стопу с тыла и подошвенной стороны. A. tibialis ant. под названием a. dorsalis pedis переходит с голени на стопу, где в проксимальной части I (реже II) межкостного промежутка заворачивает вглубь на подошву (ramus perforans) и сливается там канал-в-канал с латеральной ветвью (a. plantaris lateralis) a. tibialis post. Получающаяся при этом артериальная петля замыкается в полное кольцо посредством a. peronaea, которая оканчивается на уровне malleolus lateralis и боковой поверхности calcanei, и соединяется с a. tibialis anterior посредством г. perforans а. регоnеае и с a. tibialis posterior посредством 1 — 2 rami communicantes. Ramus perforans a. peronaeae прободает membrana ipterossea в самой низкой части ее (тотчас над syndesmosis tibio-fibularis), идет далее по тылу голеностопного сустава и соединяется с a. dorsalis pedis; тотчас над задней поверхностью голеностопного сустава а. регоnеа отдает обычно значительную ветвь ramus communicans, соединяющую ее с a. tibialis posterior. Посредством этих анастомозов a. peronaea очень часто замещает недоразвитую a. tibialis ant., реже — a. tibialis post, и еще реже и ту и другую вместе. Область тыла стопы — Regio dorsalis (dorsum) pedis. Слои области: 1) Подвижная м тонкая кожа, сквозь которую часто просвечивают и контурируются подкожные вены. 2) Подкожная клетчатка и в ней — rete venosum dorsale pedis, из которой берут начало vena saphena magna et parva; первая — впереди медиальной лодыжки, вторая — позади латеральной; здесь же встречаются n. peronaeus superficialis, идущий сверху и снаружи внутрь и вниз из нижней 1/2 голени; он делится на стопе на n. cutaneus dorsalis pedis medialis и n. cutaneus dorsalis pedis intermedius, оканчивающиеся в коже медиальной и средней части стопы; п. cutaneus dorsalis pedis lateralis, являющийся непосредственным продолжением на стопу n. suralis, идет на стопу походу v. saphena parva и иннервирует кожу медиального края стопы; n. saphenus, идущий сюда с голени по ходу v. saphena magna и иннервирующий кожу медиального края стопы; и, наконец, концевая веточка n. peronaei profundi, идущая соответственно I межкостному промежутку. 3) Fascia dorsalis pedis — является сильно истонченным продолжением на стопу fascia cruris, которая лишь вверху в проксимальной части усилена за счет lig. cruciatum. 4) Сухожилия мышц: m tibialis anterior, m. extensor hallucis et m. extensor digitorum longus. Сухожилие m. tibialis ant. спускается на стопу вдоль латеральной поверхности tibiae (т. е. чуть латеральнее crista ant. ее) и переходит на медиальный край стопы до тыльной стороны os cuneiforme I и основания I метатарзальной кости, где и прикрепляется; рядом с ним, немного отступя в латеральную сторону, проходит сухожилие m. extensorfs hallucis longi, идущее до основания ногтевой фаланги большого пальца, где оно и прикрепляется; сухожилие m. extensoris digitorum longi, которое идет приблизительно через средину тыльной поверхности голеностопного сустава и тотчас дистальнее lig. cruciatum распадается на 4 отдельных сухожилия для 2 — 5 пальцев, прикрепляющихся к основаниям ногтевых фаланг указанных пальцев. Проходя под lig. cruciatum, каждое из 3-х сухожилий окружается самостоятельным синовиальным влагалищем и помещается внутри отдельного костно-фиброзного влагалища, образованного за счет lig. cruciatum й идущих от последнего вглубь отростков. 5) М. extensor digit. brevis et m. extensor hallucis brevis, целиком расположенные на стопе; они имеют общее начало от proc. ant. calcanei — тотчас впереди sinus tarsi; их короткие сухожилия прикрепляются к основанию первой фаланги большого пальца и средине 2-й фаланги 2 — 4 пальцев, частично переходя в сухожилия одноименных длинных разгибателей. Под m. extensor digit. et hallucis brevfs следует — 6) тыльная поверхность костей стопы и тыльный связочный аппарат стопы и на последнем под. брюшком m. extensor hallucis brevis — а. dorsalis pedis, которая чаще всего является непосредственным продолжением а. tibialis ant. и идет соответственно промежутку между сухожилием m. extensor hallucis longus и сухожилием m. extensor digit. longus до I межкостного промежутка, где делится на 2 ветви, из которых одна (а. metacarpea dorsalis prima) идет вперед вдоль указанного промежутка и в дистальной части его делится на 2 аа. digitales dorsales для смежных сторон 1 — 2 пальцев, а другая (ramus plantaris profundus), в проксимальной части указанного промежутка загибается вглубь, прободая его мышцы и уходит на подошву, где сливается канал-в-канал с концом а. plantaris lateralis (главная ветвь а. tibialis post.) А. dorsalis pedis может быть построена по магистральному и рассыпному типу. При магистральном типе а. dorsalis pedis идет в виде одного главного ствола по тылу стопы, давая на своем пути боковые ветви: аа. tarseae mediales et laterales для питания тыла тарзальных костей и а. arcuata, идущую дугой вблизи artic. tarso-metatarsea и дающую 3 аа. metatarseae dorsales, из которых каждая делится на 2 аа. digitales dorsales (ход их аналогичен соответствующим артериям кисти). При рассыпном типе а. dorsalis pedis уже в области tarsus делится на 2 крупных ствола—а. tarsea medialis et lateralis, которые вблизи articulatio tarso-metatarsea делятся на аа. metatarsea dorsalis, а эти последние на а. digitales dorsales. При этом типе область распространения (количественное снабжение пальцев) уровень деления, калибр сосудов сильно варьируют, и можно насчитать большое количество вариантов, но практически они не представляют интереса. Довольно часто а, dorsalis pedis является продолжением не а. tibialis ant., а а. регоnаеа, именно ее ramus perforans; тогда она проходит на стопу чрез membrana interossea тотчас выше syndesmosis tibio-fibularis и идет косо, пересекая тыл стопы от наружной лодыжки до I (реже II) межкостного промежутка, где она загибается вглубь на подошву и там анастомозирует с а. plantaris lateralis. При обычном доступе к голеностопному суставу, т. е. по латеральному краю m. extensor digitorum longus артерия может попасть под нож и дать значительное кровотечение. Область подошвы — Regio plantaris pedis (plante pedis). 1) Грубая толстая кожа, тесно соединенная с глубже лежащим апоневрозом соединительнотканными перемычками; 2) подкожная жировая клетчатка очень обильна, особенно на пятке, не содержит никаких крупных сосудов и нервов; 3) aponeurosis plantaris, аналогичный aponeurosis palmaris кисти; он начинается на tuber calcanei и, идя вперед, разделяется на 4 — 5 пучков, прикрепляющихся частью к коже основания пальцев, частью к фиброзным влагалищам сухожилий сгибателей пальцев; 4) m. flexor digit. brevis, берущий начало на tuber calcanei и разделяющийся по средине подошвы на 4 сухожилия, которые прикрепляются к средине вторых фаланг II — V пальцев и, расщепляясь здесь, охватывают с двух сторон проходящие сквозь них сухожилия длинного сгибателя пальцев (т. е. так, как и на кисти). Тело мышцы тесно сращено с aponeurosis plantaris и глубже лежащей m. quadratus plantae; последняя начинается на tuber calcanei и прикрепляется на сухожилии ш. flexor digit. longi, координируя его действие на пальцы. По бокам m. flexor digit. brevis располагаются группы коротких мышц большого и малого пальцев, аналогичных thenar et hypothenar кисти. По бокам m. flexor digit. brevis между ним и указанными группами мышц большого и малого пальцев имеются 2 борозды: sulcus plantaris medialis et lateralis; в них проходят по подошве одноименные сосуды и нервы (а. v. и n.n. plantares mediales et laterales). A. plantares mediales et laterales суть ветви, a. tibialis post. A. plantaris medialis большею частью является слабой ветвью и оканчивается обычно в коротких мышцах большого пальца и коже медиального края подошвы; реже является очень сильной ветвью и принимает участие в образовании arcus plantaris и кровоснабжении большого пальца. А. plantaris lateralis обычно значительно более крупная ветвь — нежели медиальная и образует вместе с ramus plantaris profundus а. dorsalis pedis дугу — arcus plantaris, лежащую под мышцами подошвы на метатарзальных костях и m.m. interossei, т. е. также, как и глубокая ладонная дуга кисти. Arcus plantaris дает а.а. interossei plantares, делящиеся каждая на две аа. digitales plantares, идущие аналогично соответственным артериям кисти. Таким образом на стопе в противоположность кисти имеется одна артериальная дуга — именно глубокая. Правда, под aponeurosis plantaris встречается иногда ясно сформированная arcus plantaris superficialis, но это бывает редко и имеет чисто теоретический интерес, так как дуга не превышает калибра обычных подкожных артерий, а потому практического интереса «е представляет. Лимфатическая система нижней конечности состоит из поверхностных и глубоких лимфатических сосудов. Глубокие лимфатические сосуды идут по ходу глубоких вен голени и бедра и вливаются в глубокие паховые железы; поверхностные лимфатические сосуды идут частью по ходу .saphena parva до подколенных лимфатических желез, частью по ходу V. saphena magna до поверхностных паховых желез; последние принимают лимфу кроме того еще из нижней части передней стенки живота, наружных половых органов и промежности. Расположение поверхностных лимфатических сосудов на медиальной и задней стороне голени и медиальной бедра должно учитываться при производстве массажа нижней конечности: именно здесь массирующая рука должна сосредоточивать свое давление. Типовая анатомия нижней конечности еще в достаточной мере не разработана и данные ее в отношении костяка, мышц, суставов и мышц имеют более теоретический, нежели практический интерес. Гораздо более важными в практическом отношении являются факты из типовой анатомии артериальной системы. О значении вариантов отхождения a. profunda femoris уже указывалось ранее; некоторое практическое значение могут иметь и варианты артерий голени; обычно здесь встречается 3 почти равного калибра артерии: a. tibialis ant., a. tibialis post., a. peronaea; очень часто, однако, одна из артерий голени принимает на себя большее, чем обычно, участие в кровоснабжении голени за счет уменьшения калибра и области ветвления другой артерии. Так, например, art. tibialis anterior может быть очень слабой артерией и оканчиваться высоко (иногда в верхней 1/4) на голени, тогда в нижней части canalis tibialis мы не найдем a. tibialis art., а только прободающие membrana interossea мышечные ветви а. регоnаеае (редко a. tibialis post.), которые ее здесь заменяют; a. dorsalis pedis является в этих случаях продолжением мощной ramus perforans а. регоnаеае. Равным образом и a. tibialis posterior может аналогичным образом оканчиваться очень высоко на голени и заменяться посредством сильно развитой а. регоnаеае. Иногда же, правда очень редко, на голени встречается всего один главный ствол a. peronaea, идущий, как обычно, вблизи fibula (в canalis musculo peronaeorum) и дающий мышечные ветви по всем мышцам голени. Проникая в canalis tibialis и canalis cruropopîiteus, мы в этих случаях не находим искомую артерию, а только соответствующий ей главный нерв: n. peronaeus profundus или n. tibialis, имеющие обычный ход в этих каналах. | |
|
| |
| Переглядів: 837 | | |
 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |