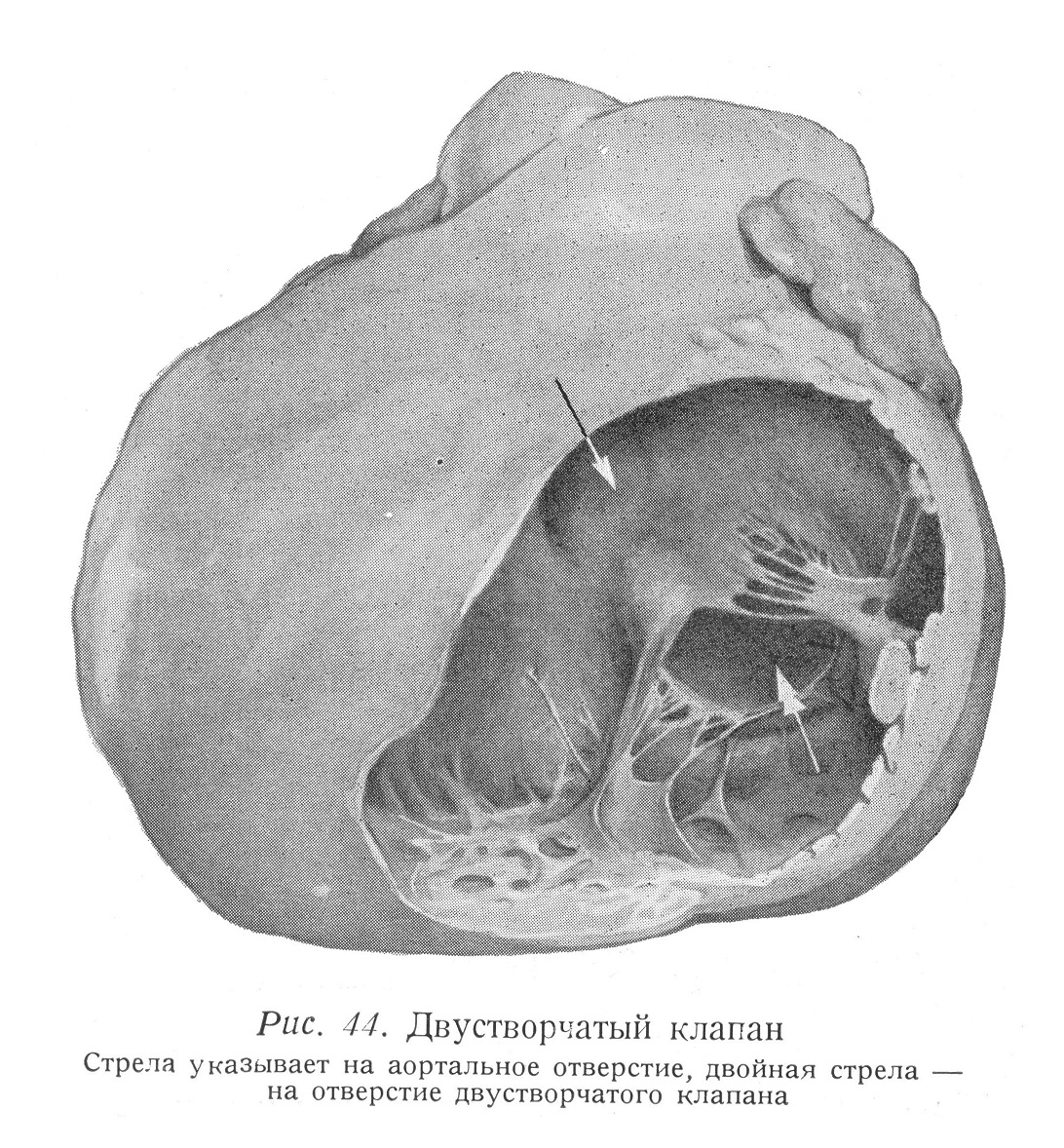
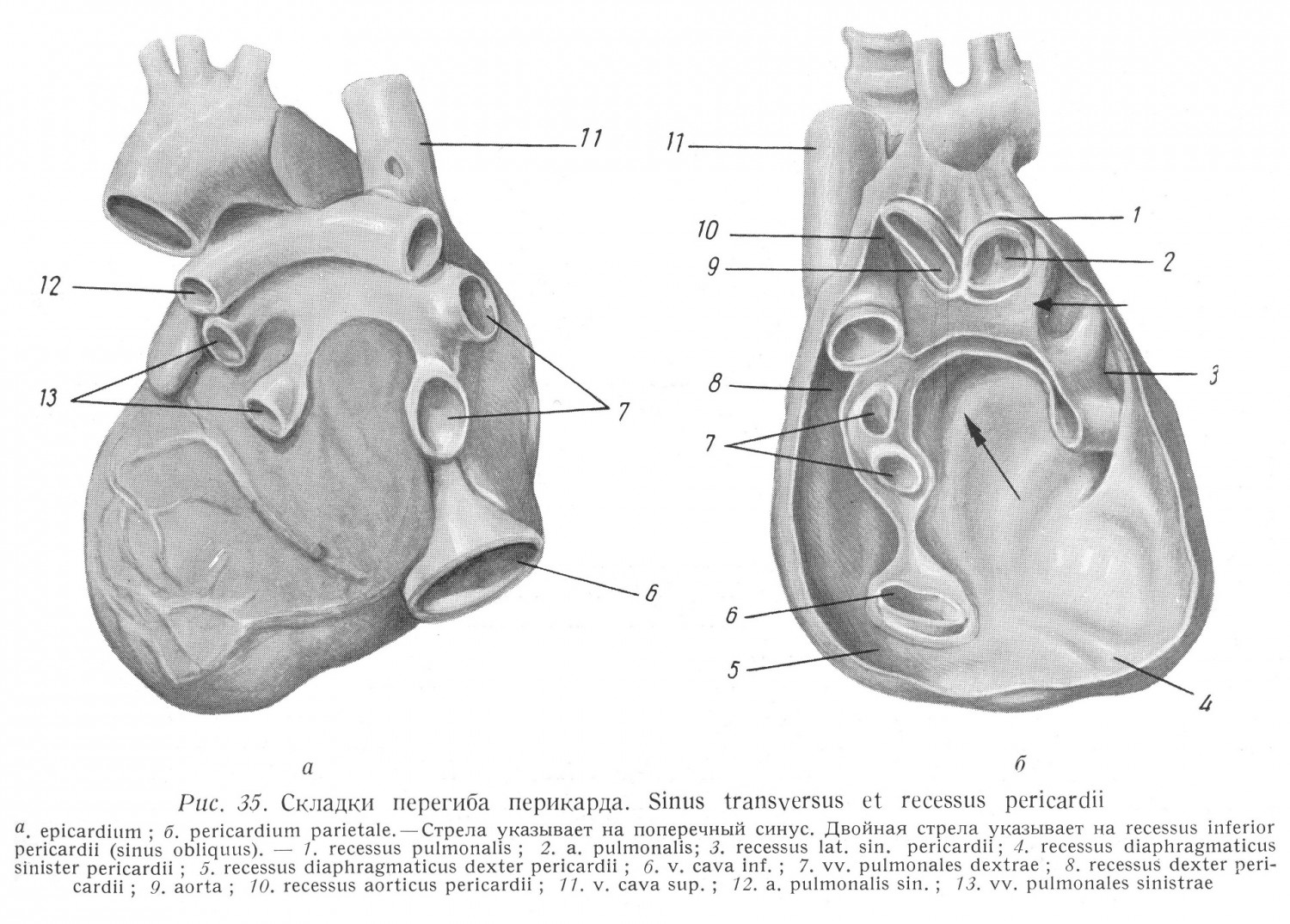
Из пороков клапанов сердца хирургическим путем лучше всего поддается коррекции сужение левого венозного отверстия (valvula bicuspidalis seu mitralis). Простая анатомическая структура клапана (см. рис. 44, 147), хорошая доступность, сравнительно простая операционная техника дают возможность в своевременно диагностицированных и тщательно подобранных случаях обеспечивать операцией больному полное выздоровление или по крайней мере значительное улучшение его состояния.
Ожидаемый результат операции тесно связан с патологоанатомической формой митрального стеноза и с тяжестью последовательных изменений кровообращения. В анамнезе больного фигурирует далеко зашедший, часто прошедший латентно эндокардит, который в большей части случаев является результатом ревматического заболевания, а в меньшей части — следствием фокальной инфекции. Очень редко явления сужения клапана могут быть вызваны расположенной вблизи клапана опухолью или тромбом. Сужение, появляющееся в качестве аномалии развития, является редкостью и в литературе.
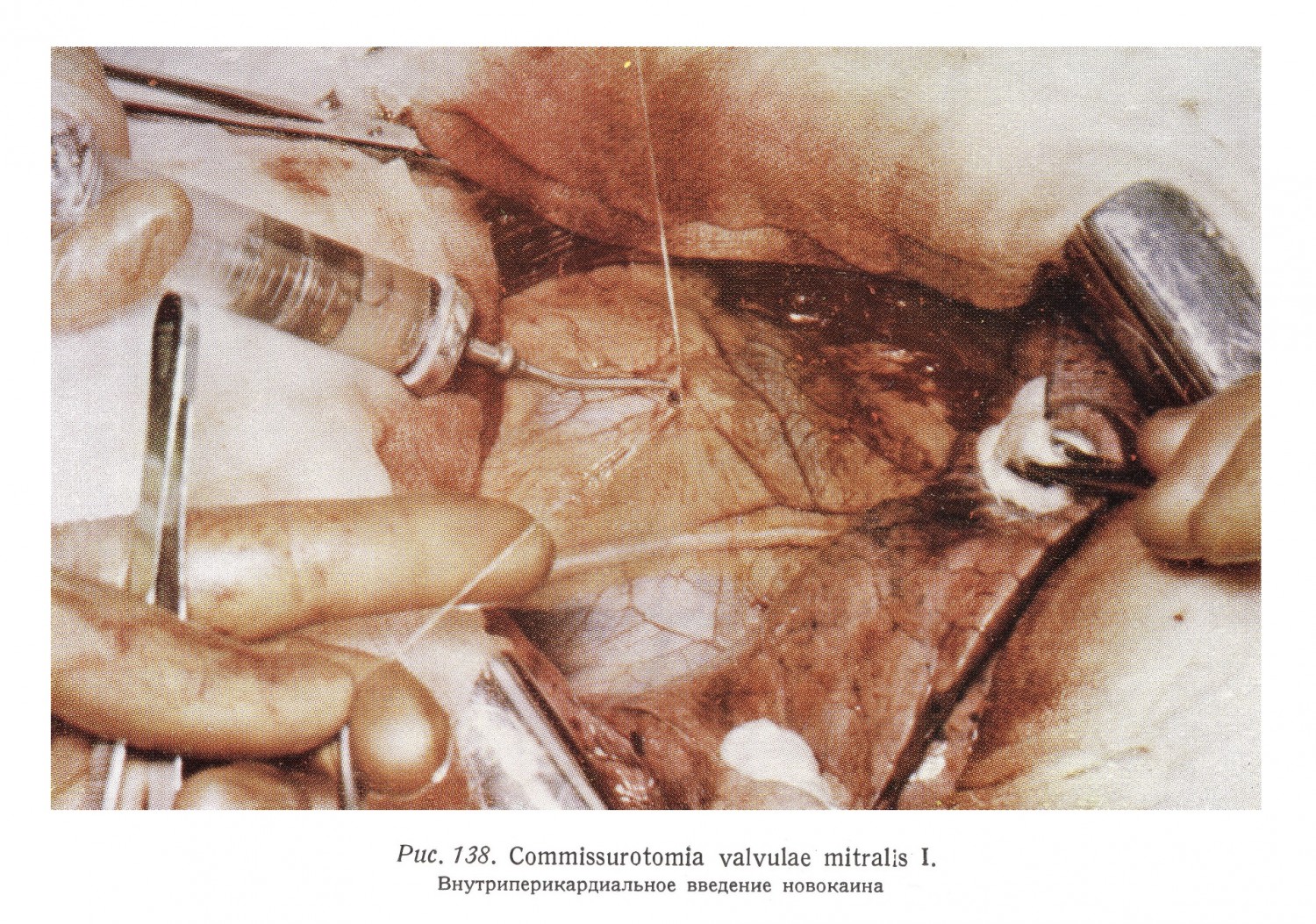
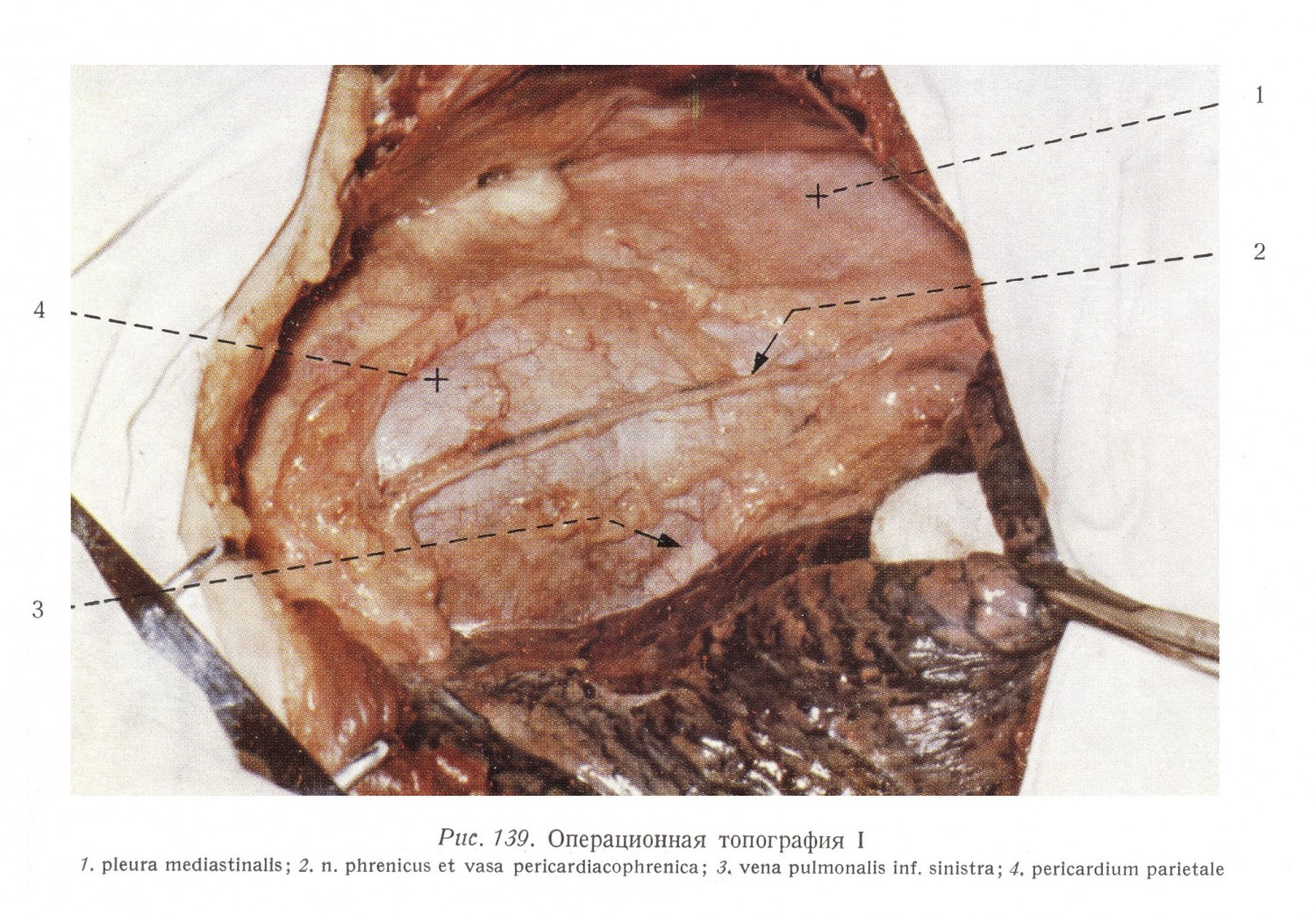
Патологоанатомической основой заболевания может быть слипание клапанов в результате имевшего места эндокардита или в более тяжелых случаях утолщение, рубцовое сращение, обызвествление клапанов. Из морфологических изменений вытекает, что всякий стеноз клапана, даже с хирургической точки зрения так называемый «чистый стеноз» всегда сопровождается недостаточностью клапана, степень которой может распространяться от клинически неопределяемой формы до форм, господствующих над всей клинической картиной (Фрей [Frey] и Кютгенс [Kuetgens] 1956 г.). В отношении определения операбильности наибольшую роль играет степень недостаточности. Следует, однако, отметить, что незначительная регургитация не является с точки зрения коммиссуротомии противопоказанием к проведению операции, потому что при сохранении эластичности клапанов, после разрешения стеноза недостаточность также может улучшаться. Суть патологического процесса заключается в следующем. Митральный стеноз оказывает свое влияние отчасти на большой круг, отчасти же на малый круг кровообращения. Основой первого является то, что в результате сужения левый желудочек получает меньше крови, таким образом, его ударный объем, в зависимости от степени сужения, меньше, чем в норме. Больные утомляемые, обычно не в состоянии выполнять более тяжелый физический труд. По своим последствиям большее значение имеет действие на малый круг кровообращения, с точки зрения циркуляции являющееся таким образом ретроградным действием. Левое предсердие через некоторое время не может опорожняться, потому что сокращение его стенок и царящее в его полости физиологическое давление (4 — 6 мм ртутного столба) недостаточно для того, чтобы продавить необходимое количество крови через сужение. Застой приводит к повышению давления (30 — 40 мм ртутного столба) и к последующему расширению предсердия, а также к гипертрофии мускулатуры предсердия. За это время компенсации повышение давления переходит на легочные вены и затем через капиллярную сеть на легочную артерию. Если в области легочных капилляров давление превышает 25 мм ртутного столба, то угрожает опасность отека легких. В результате застоя в легких появляются изменения легочных сосудов и затем расстройства газового обмена (кислородный дефицит). Увеличение давления в легочной артерии (с нормальных 20 — 25 до 100 — 125 мм ртутного столба в крайних случаях) приводит к гипертрофии правого желудочка и повышению давления, а позже к дилатации и к последующей трикуспидальной недостаточности. Наконец, повышение давления в правом предсердии и его расширение мешают опорожнению крупных вен, и таким образом процесс распространяется на большой круг кровообращения. Если физиологическое давление в правом предсердии, равное 4 — 5 мм ртутного столба, повышается выше 15 мм ртутного столба, и если застой не поддается медикаментозному лечению, операции нельзя проводить. Между степенью стеноза и последующими изменениями кровообращения, а также между показанием к проведению операции существует таким образом тесная связь. В оценке состояния кровообращения большое значение имеют величины давления в легочных артериях. Декстер (Dexter) и его сотрудники установили связь между условиями давления в легочных сосудах (артериях), исследуемых катетеризацией сердца, и между величиной митрального отверстия, т. е. степенью сужения. Величина нормального отверстия равна 4 — 6 см2 (Курнанд [Cournand]). Декстер установил так называемый «критический размер» отверстия, — в случае которого имеется уже поражение легочных сосудов — в 1 — 2 см2, и на основании этого он классифицирует больных с точки зрения тяжести заболевания и пригодности к операции. Сердце вскрывается после левосторонней стандартной торакотомии трансплеврально. Возможные плевральные сращения следует разъединить. Медиастинальная поверхность левого легкого оттягивается или изолируется погруженным в подогретый до температуры тела физиологический раствор платком. Между перикардом и медиастинальной плеврой виден левый диафрагмальный нерв и перикардиально-диафрагмальные сосуды, проходящие вдоль margo obtusus. Медиастинальную плевру и перикард следует рассматривать с операционной точки зрения единым листком. С целью прекращения рефлекса, у нижнего края дуги аорты поверхностное сердечное сплетение инфильтрируется 2%-ным раствором новокаина, свободного от адреналина. Проводится инфильтрация также и диафрагмального нерва. (Потенцированный наркоз, возможно комбинированный гипотермией, делает новокаиновую инфильтрацию излишней.) Если преперикардиальная жировая ткань незначительная или отсутствует, то можно уже в это время получать некоторые сведения о положении перикарда. В таких случаях через перикард обычно просвечивает легочная артерия, диаметр которой при выраженном митральном стенозе может достигать даже размера аорты. Медиально от диафрагмального нерва, у левого края легочной артерии, между Двумя поддерживающими швами на перикарде производится небольшое отверстие. В полость перикарда вводится 5 мл 2%-ѳго раствора новокаина и после краткого ожидания отверстие расширяется в краниальном и в каудальном направлениях. Если диафрагмальный нерв проходит по пути проникновения в околосердечную сумку, или если он покрыт богатой преперикардиальной жировой тканью, то он отпрепарируется из-под медиастинальной плевры и оттягивается. Его повреждения следует во всех случаях избежать. Рис. 139 изображает положение сердца при операции митральной коммиссуротомии. Над диафрагмальным нервом и над vasa pericardiacophrenica удалена преперикардиальная жировая ткань и медиастинальная плевра, и таким образом перикард становится видным. Плевра и перикард, рассматриваемые с операционной точки зрения едиными образованиями, на самом деле являются двумя самостоятельными листками, хорошо отделимыми друг от друга. В верхней части рисунка медиастинальная плевра перегибается в грудинно-реберную часть париетальной плевры.
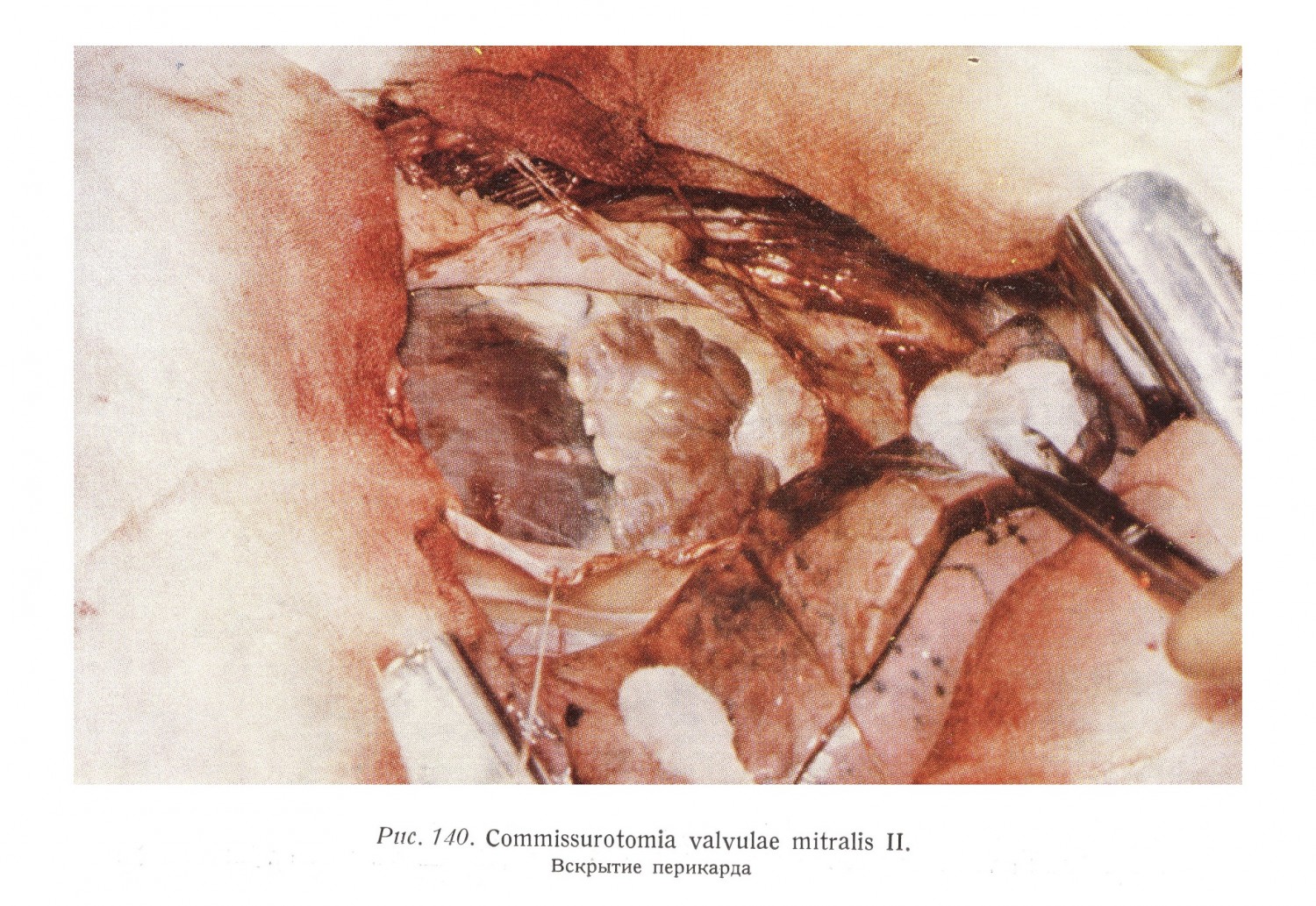
Перикард вскрывается в линии, идущей от перикардиальной складки перегиба легочной артерии к середине перикарда. Линия продольная и слабо выпячивается в медиальную сторону. Края перикарда с поддерживающими швами выворачиваются; полость перикарда и ее содержимое могут теперь более тщательно рассматриваться. Возможные сращения перикарда разъединяются. При срашениях по листкам производится перикардиэктомия. При таком доступе может быть удален перикард, покрывающий левый и правый желудочки, а также левое предсердие.
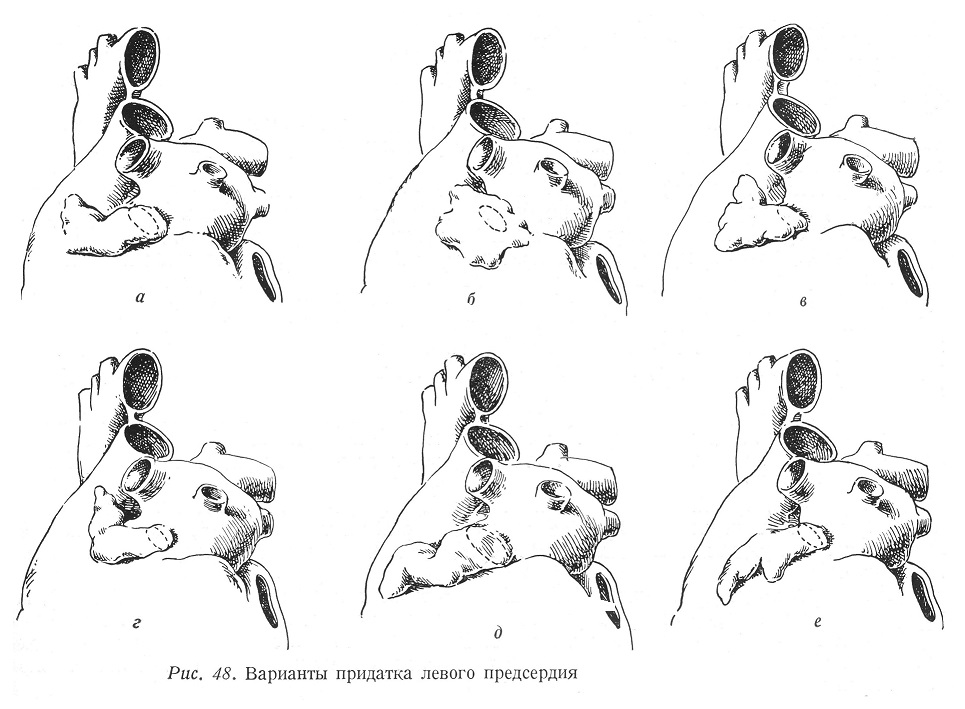
В операционном поле виден придаток левого предсердия и легочная артерия, а также левое предсердие и часть левого желудочка. Из состояния этих образований можно делать выводы относительно характера стеноза. Форма придатка левого предсердия может быть различной. На данном рисунке оно имеет форму, напоминающую пузырь (рис. 48). Величина придатка обычно приравнивается к размерам левого предсердия. Чрезмерно большой придаток указывает обычно на значительную митральную недостаточность, наступающую обычно на основе стеноза. Небольшой, сморщенный придаток предсердия является признаком предшествовавшего перикардита или существующего тромбоза придатка предсердия. По Кудасу (Kudasz), в значительной части митральных сужений придаток и левое предсердие являются ярко-красными, в то время как остальные части сердца синевато-лиловые, цианотичные.
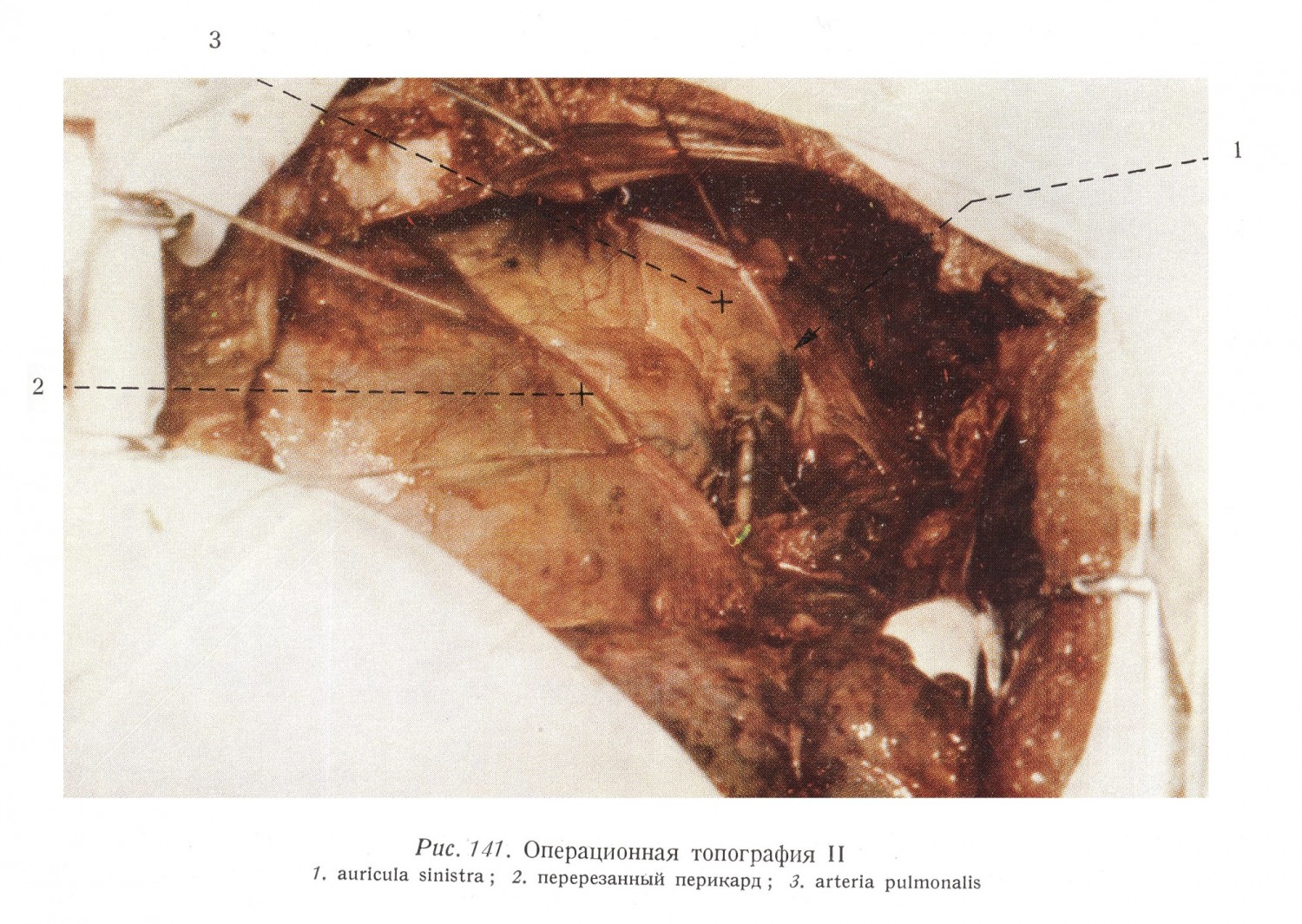
За придатком предсердия видна легочная артерия, которая из-за значительного стеноза туго наполнена, а ее размер одинаков с размером аорты. Левое предсердие умеренно расширенное тугое. Имеющие характер аневризмы выпячивания предсердия указывают на одновременное наличие стеноза и значительной недостаточности. Рис. 141 изображает операционное поле, видимое после вскрытия перикарда. Начинающийся возле левого придатка предсердия sulcus longitudinalis anterior просвечивает также и через перикард. Над ним виден правый желудочек, под ним видна передняя поверхность левого желудочка. Миокард покрыт богатой субэпикардиальной жировой тканью.
Перед вскрытием придатка предсердия, ощупыванием следует произвести следующее ориентировочное исследование. Прощупывая основание придатка предсердия, нужно исследовать его проходимость. Исследуя стенку придатка и левого предсердия, нужно констатировать, прощупывается ли во время систолы так называемый «звук дрожания», что указывает на митральную недостаточность. На передней поверхности левого желудочка при митральном стенозе этот «звук» наблюдается во время диастолы. Диастолический «звук» над местом оттока крови из левого желудочка (в углу встречи передней продольной борозды и венечной борозды) является признаком аортальной недостаточности. На луковице аорты прощупывается систолический «звук дрожания» в случае стеноза аорты. О состоянии клапанов правой половины сердца мы получаем сведения подобным путем, прощупывая правое предсердие, переднюю поверхность правого желудочка, conus pulmonalis и ствол легочной артерии.
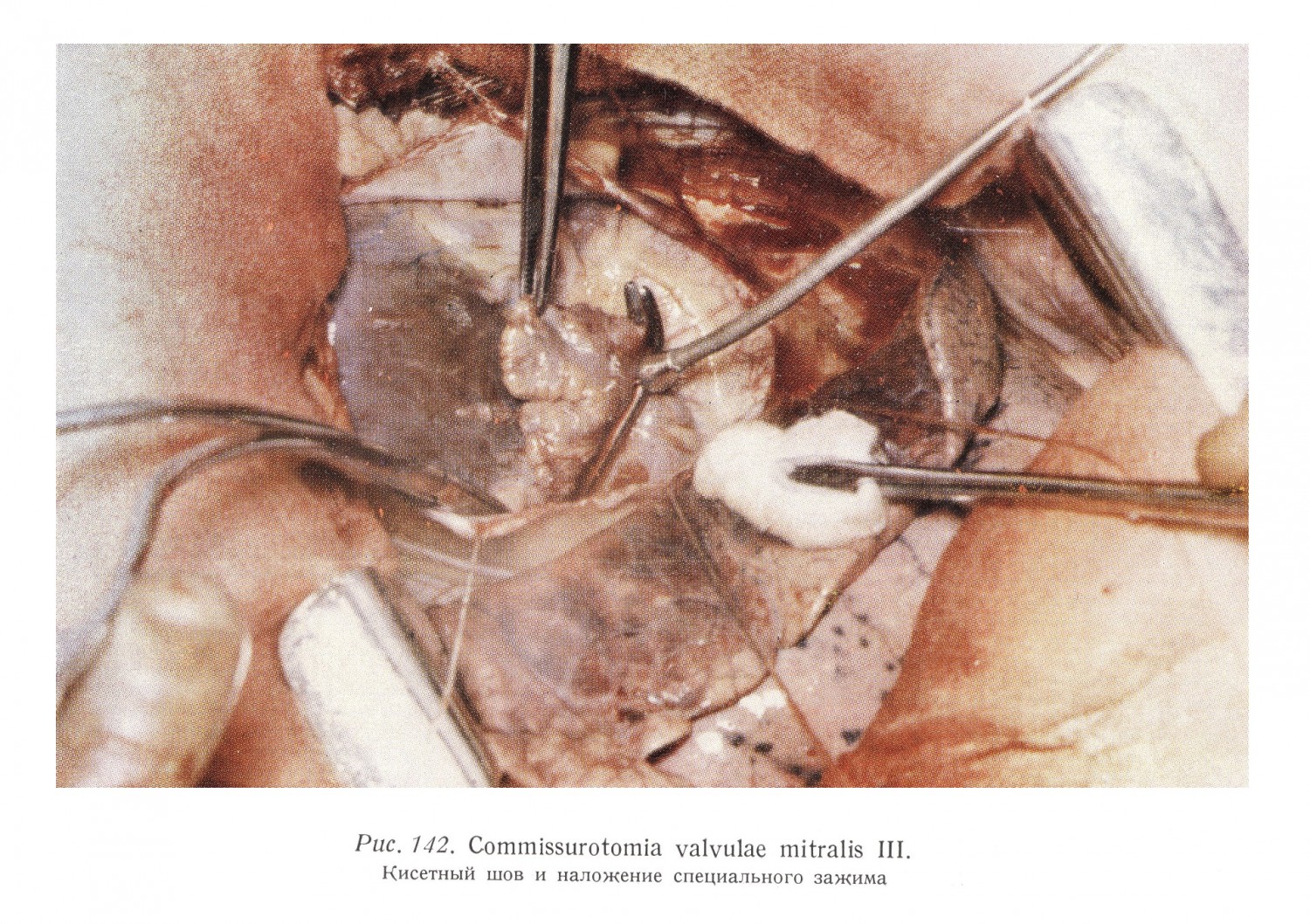
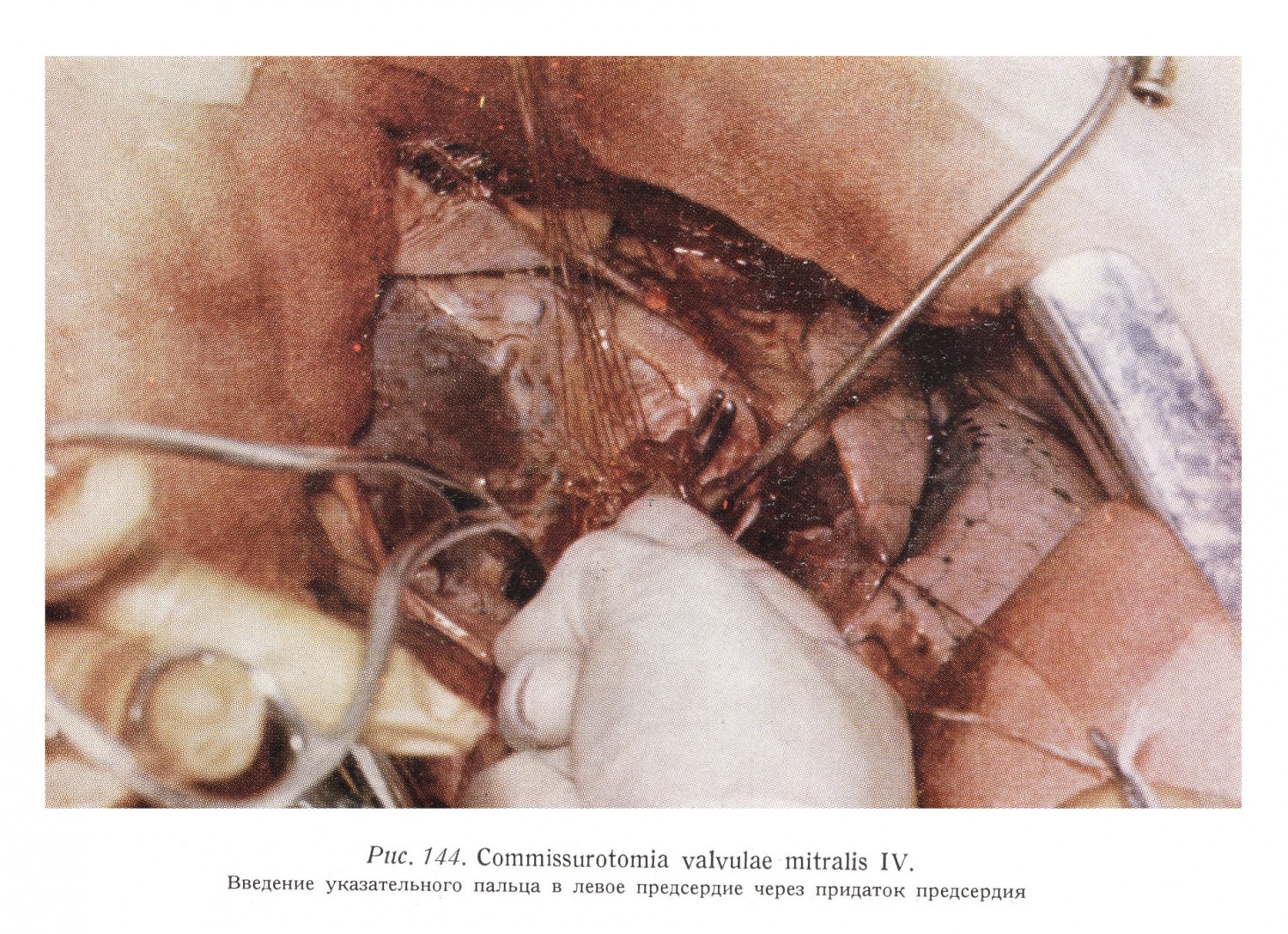
Если упомянутыми ориентировочными исследованиями предоперационный диагноз подтвержден и установлено, что придаток левого предсердия пригоден для доступа, то в основание придатка вводится 2%-ный раствор новокаина. Затем вокруг основания придатка предсердия накладывается кисетный шов, два свободных конца которого вставляются в турникет Румеля. Над швом накладывается специальный зажим. (Часть хирургов избегает наложения кисетного шва, потому что мускулатура атриальной стенки сфинктерообразно окружает основание придатка предсердия и обхватывает вставаленный палец. Другие авторы применяют два кисетных шва. При придатке предсердия с широким основанием, в достоверное избежание кровотечения, наложение кисетного шва кажется необходимым.) После этого придаток предсердия резецируется на расстоянии 8 — 10 мм над зажимом, или же придаток предсердия на выпуклой поверхности вскрывается без резекции в таком объеме, чтобы указательный палец можно было ввести в левое предсердие. Резекция придатка предсердия производится в этом случае после коммиссуротомии. Преимуществом этого метода является то, что при неожиданных операционных повреждениях (например, перфорации левого желудочка во время коммиссуротомии) придаток предсердия можно использовать в качестве покрывающего образования при обработке раны. В том случае, если придаток предсердия непригоден для проникновения в предсердие, после соответствующей подготовки, через воронку из пластмассы, пришитой к стенке предсердия (искусственный придаток предсердия), или непосредственно через стенку предсердия, возможно, через верхний ствол левой легочной вены, указательный палец вводится в левое предсердие.
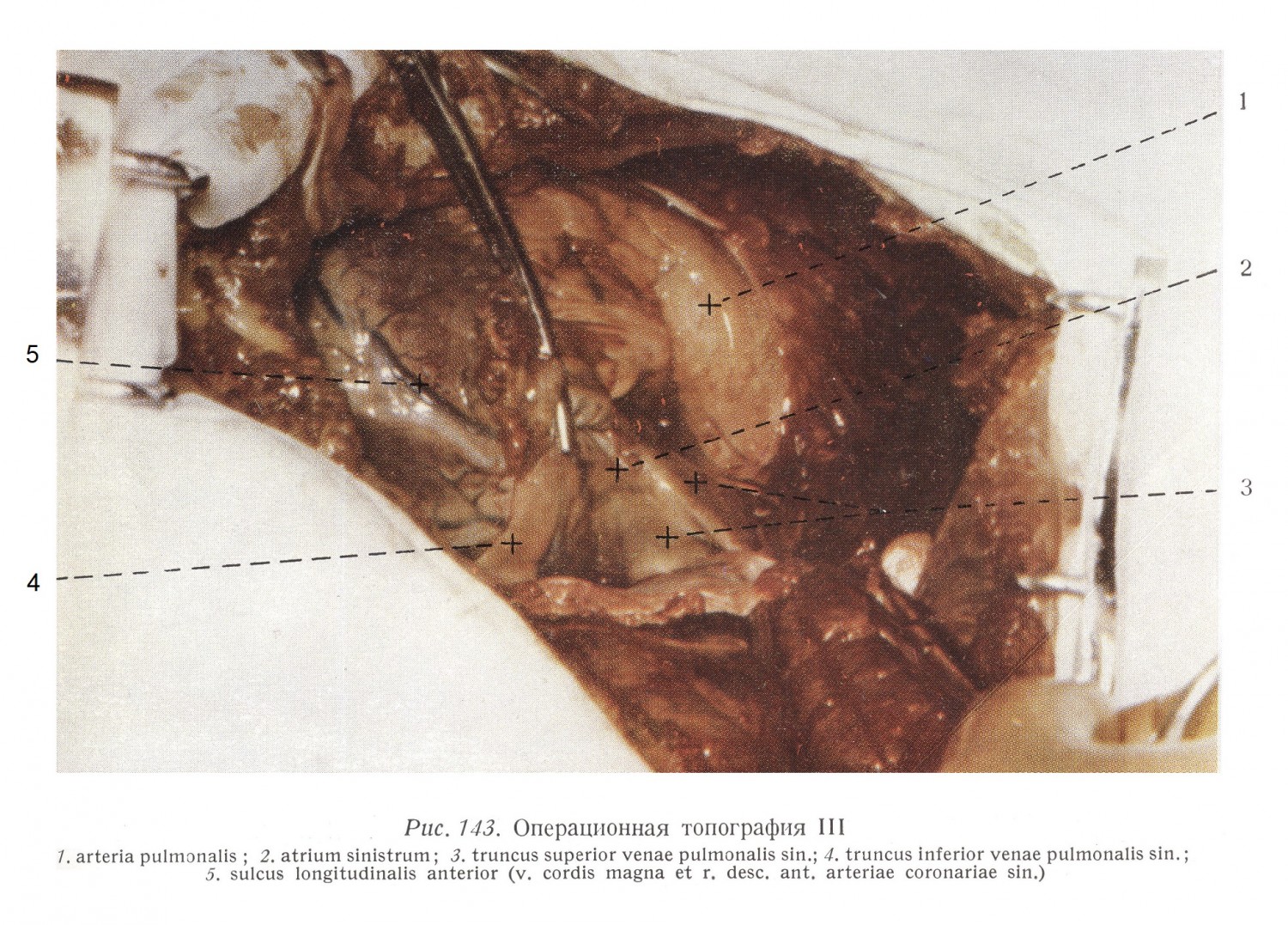
Рис. 143 изображает соотношение между придатком левого предсердия, левым предсердием и левой легочной веной. Хорошо виден внутриперикардиальный отрезок верхней и нижней легочных вен, апикальная вена, вливающаяся в верхнюю вену у границы предсердия (вариант!), а также перегиб перикарда (см. рис. 35). Придаток пердеердия поддерживается инструментом.
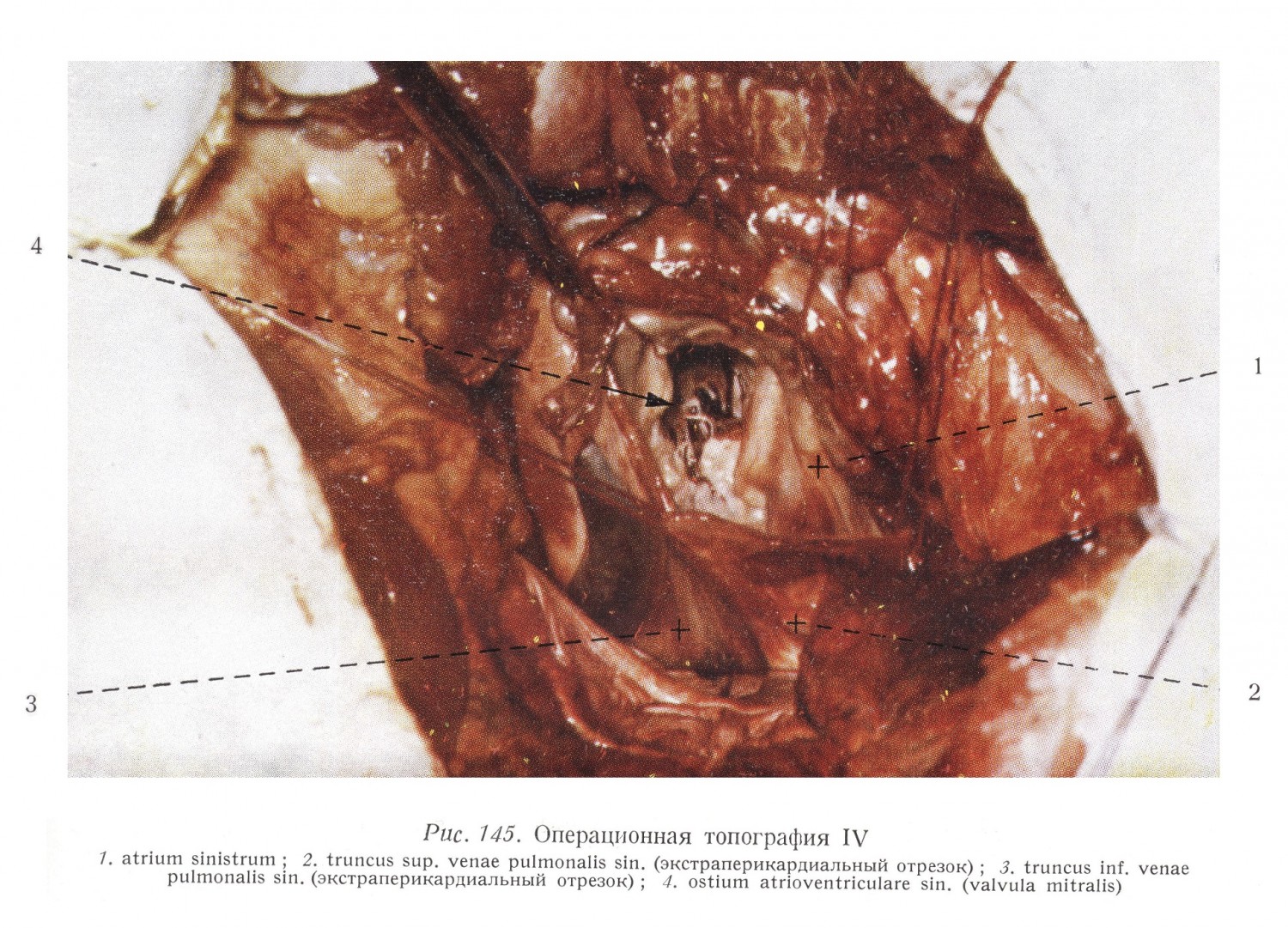
Если проникать в левое предсердие через верхний ствол левой легочной вены, то приходится обнажать также и экстраперикардиальный отрезок вены (рис. 145).
Перикард и медиастинальная плевра, а также поперечное сечение находящегося между ними преперикардиального жира, видны под левым предсердием. Коммиссуротомия всегда производится без перчаток. Правый указательный палец намазывается парафиновым маслом, и осторожно отпуская держащий придаток предсердия зажим, палец вводится через придаток в левое предсердие. Натяжением кисетного шва основание придатка предсердия обхватывает палец. Осторожно ощупывая стенки левого предсердия, следует ориентироваться на величину предсердия и на возможные, рыхло прикрепляющиеся или подвижные тромбы, на возможный дефект интератриальной стенки. Угрожающий отрывом или подвижный тромб необходимо удалять через придаток левого предсердия. Опасность эмболии наибольшая при проникновении в предсердие и при исследовании стенок предсердия. Поэтому в этом случае целесообразно, если анестезиолог сдавливает на несколько секунд крупные шейные вены, а после удаления тромба это также целесообразно провести и во время коммиссуротомии. Мозговая эмболия в связи с операцией встречается в 5 — 7%-ах случаев. Кладя введенный в левое предсердие палец над митральным отверстием, можно констатировать, имеется ли во время систолы левого желудочка регургитация в сторону предсердия, и если да, то в какой степени, т. е. присоединяется ли к стенозу недостаточность клапана. Для проведения операции пригодны только те случаи, при которых доминирует картина стеноза. Упущение этого из вида приводит после операции ко все более увеличивающейся недостаточности, которая за короткое время вызывает истощение левого желудочка. Рис. 145 изображает митральное отверстие при виде сверху, т. е. с «точки зрения» вставляемого пальца (в интересах лучшего изображения сердце повернуто приблизительно на 25° вправо, а его основание приподнято). Хорошо виден кольцеобразный край отверстия, два паруса клапана и прикрепленные к ним сухожильные тяжи. Правосторонний клапан — передний или аортальный парус (см. рис. 44, 147) — имеет с функциональной и операционной точки зрения большее значение, чем задний парус. Между двумя клала нами в заднем углу наблюдается сращение. Окаймляющие отверстие, изображенные на рисунке вертикально, поддерживаемые швами листки — это стенки левого предсердия. Хорошо виден экстраперикардиальный отрезок левой легочной вены.
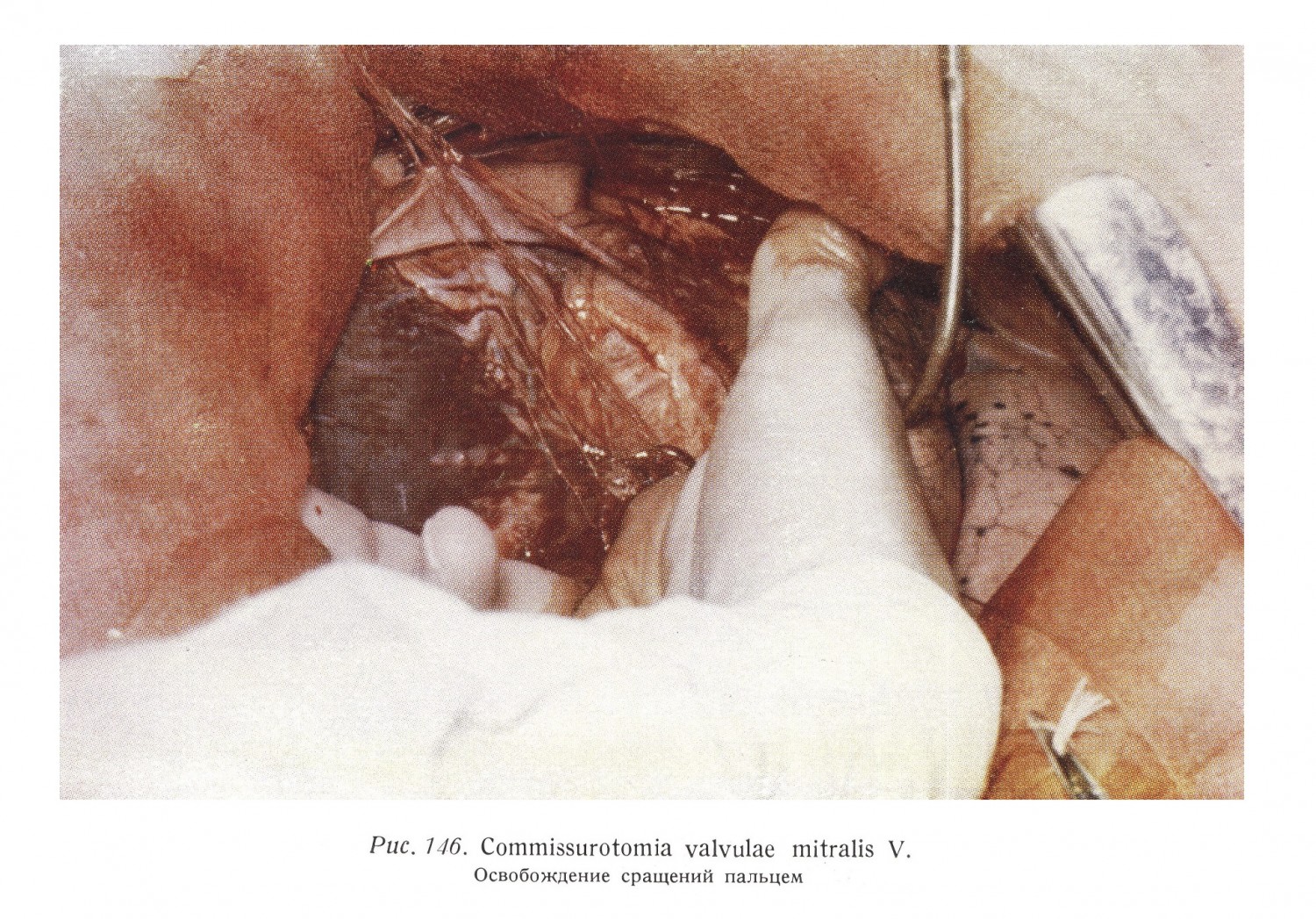
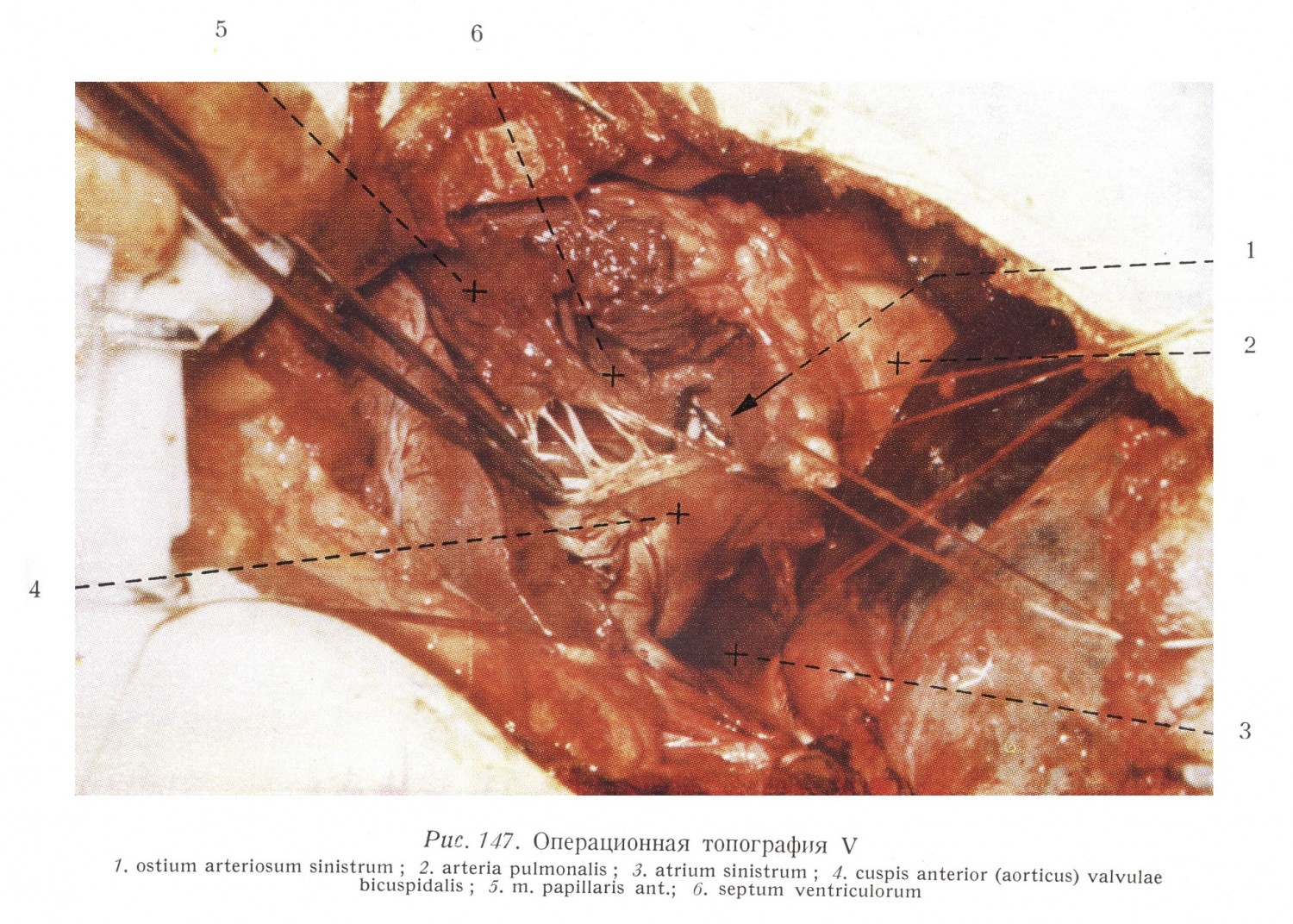
После исследования стенок левого предсердия и после определения степени регургитации пальцем — тупым способом, или инструментом — разрезом, а возможно комбинацией этих двух методов, освобождаются сращения между клапанами, коммиссуры. Истинные коммиссуры образуются между передне-медиальным и задне-латеральным парусами у двух концов отверстия, возле фиброзного кольца, и таким образом щелеобразное отверстие сокращается. Исходя из отверстия суженного устья, сначала всегда освобождается передне-латеральная коммиссура и после этого следует приступать к освобождению задне-медиальных сращений. Патоморфология сужения отверстия важна с точки зрения технического выполнения операции и прогноза. На основании этого различаются три формы стеноза. При стенозе первого типа имеются сращения по листкам у краев парусов, и возможно незначительное обызвествление. Клапаны эластичны, папиллярные мышцы, сухожильные струны целы. Сужение обычно может быть освобождено пальцем. Этот тип составляет 70 — 75%-ов случаев. Во второй тип входят сужения, где сращения рубцовые, верхний край сухожильных струн утолщен, эластичность парусов понижена. Обызвествление возможно. Часто требуется одновременное применение вальвулотома. Это составляет 15 — 20%-ов случаев. Форма упомянутого сужения при виде сверху имеет форму линии (петлевое сужение). Иногда, в случае нескольких меньших сращений, сужение может иметь несколько отверстий. Третий тип характеризуется рубцеванием клапанов и изменением сухожильных струн и папиллярных мышц (сморщивание, слипание сухожильных струн). Сужение имеет воронкообразную форму. Его входное отверстие напоминает рот рыбы. Сужение может быть освобождено только вальвулотомом, но из-за негибкости парусов остается недостаточность. Это составляет 10 — 15%-ов случаев. Расширяющий отверстие палец или инструмент может закрывать отверстие на протяжении двух-трех систол. Если освобождение не удалось, палец оттягивается обратно в левое предсердие, и после нескольких сердечных циклов операция продолжается. Интракардиальный этап операции — с указанными перерывами — может однако продолжаться от полминуты до 12 — 15 минут. Рис. 147 изображает обнаженное отверстие двухстворчатого клапана, левое предсердие и левый желудочек. Хорошо виден передний парус клапана, который своими сухожильными струнами и папиллярными мышцами отделяет друг от друга области притока и оттока крови в левом желудочке, а также венозное и артериальное отверстия (см. рис. 44). Располагающийся за парусом участок оттока крови ведет в аортальное отверстие, видимое над перегородкой. Во время коммиссуротомии повреждение этого клапана (например, поперечная трещина) вызывает настолько сильную клапанную недостаточность, которая вскоре приводит к смерти.
Из-за тесной топографической связи, аортальная недостаточность может привести к функциональному бикуспидальному стенозу. Во время диастолы, оттекающая под большим давлением из аорты обратно кровь вдавливает передний парус митрального клапана в сторону венозного отверстия, мешая таким образом наполнению желудочка, и вызывает функциональное сужение. Терапией является в таком случае разрешение аортальной недостаточности. После освобождения сужения отверстие во время диастолы зияет, и палец беспрепятственно может быть проведен через него. Если палец встречает препятствия, то речь идет о вторичном сужении, находящемся под клапаном и вызванном слипанием сухожильных струн. Пальцем, тупым способом нужно освободить и это сужение. Затем, при оттягивании пальца в предсердие, он кладется на отверстие для проверки того, не осталась ли регургитация, и даже не повышена ли она. Интракардиальный этап операции заканчивается закрытием придатка предсердия. Если резекция придатка предсердия не была произведена при проникновении, то она производится теперь. Завязывая кисетный шов, специальный зажим удаляется и затем наносится узловатый или непрерывный шов. Перикард соединяется только несколькими ситуационными швами, В грудную полость на два дня через специальное отверстие вводится катетр Пеццера. Послойное закрытие раны. На данном этапе развития медицины, наиболее благоприятно для пациента, замену клапана сердца, могут провести врачи Германии, для этого достаточно обратится в медицинскую службу опеки интернациональных пациентов EMEX MEDICAL GMBH. | |
|
| |
| Переглядів: 398 | | |
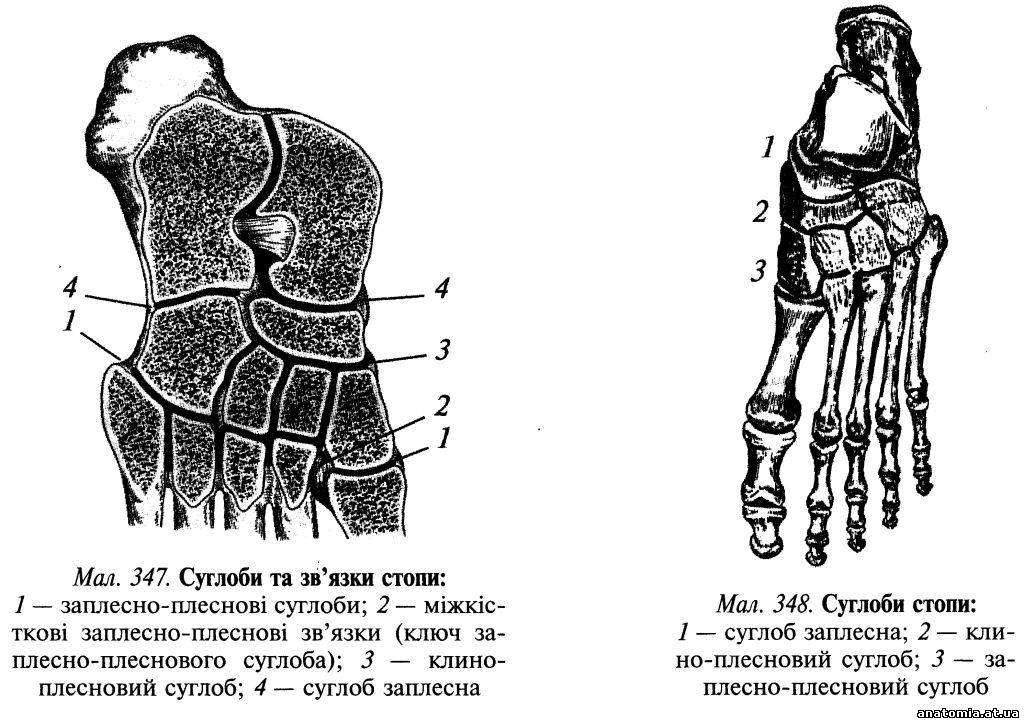 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |