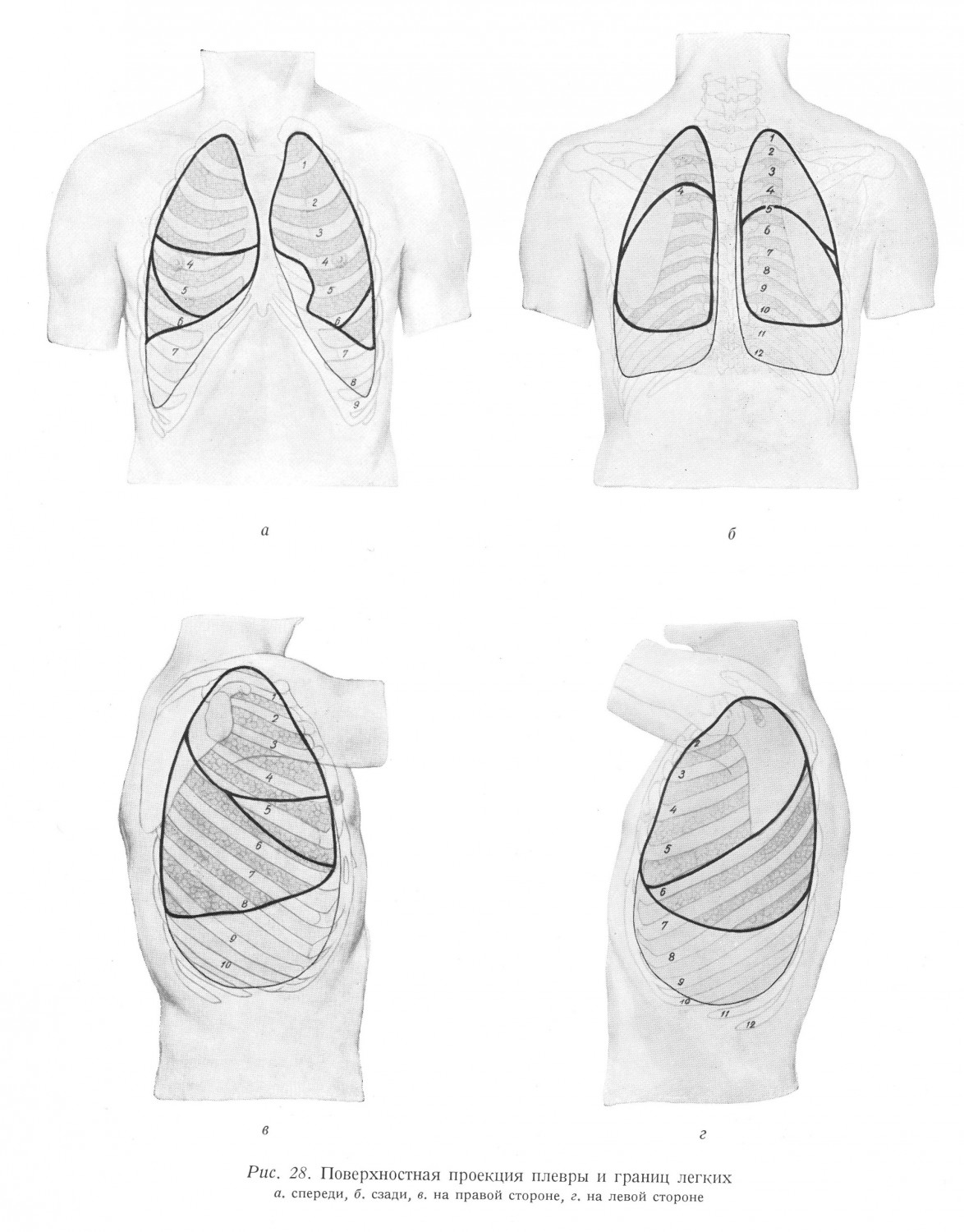
В ходе развития легкие, как уже было указано, продвигая перед собой медиальную стенку закрытого плеврального мешка, превращают плевральную полость в щелевидную полость. Вдавленная стенка мешка вступает в тесную тканевую связь с легочной тканью, так что щели между отдельными долями также покрыты внутренним плевральным листком, висцеральной плеврой. Наружный плевральный листок, париетальная плевра покрывает значительную часть внутренней поверхности грудной полости, свод диафрагмы и образует латеральную стенку средостения. При физиологических условиях в плевральной полости имеется 60 — 80 см3 соломенно-желтой серозной жидкости, благодаря чему устраняется трение при движениях, связанных с легочным дыханием. Серозная жидкость образуется висцеральной плеврой и всасывается париетальной плеврой. Таким образом, при физиологических условиях количество постоянно меняющейся плевральной жидкости обеспечивается за счет равновесия между образованием жидкости и ее всасыванием. Со стороны легких, таким образом, имеет место постоянный ток жидкости в сторону париетальной плевры (Гайек). При всасывании, по всей вероятности, большую роль играет жировая ткань, расположенная на внутренней и на наружной поверхностях внутригрудной фасции. Дальнейший отвод жидкости после всасывания осуществляется, вероятно, путем вен и лимфатических сосудов. По мнению Лёшке (Loeschke), корпускулярные и коллоидные вещества всасываются через лимфатические пути, а кристаллоиды — через вены. Воспалительные заболевания, затрагивающие легкие или плевру, всегда сопровождаются фибринозными наложениями, размножением соединительной ткани и последовательным большим или меньшим срастанием двух плевральных листков. Сращение может быть таким значительным, что при хирургическом вмешательстве невозможно отделить париетальную плевру от висцеральной. В таких случаях приходится снимать с грудной стенки париетальную плевру, что производится в слое внутригрудной фасции, являющейся субсерозным составом. Париетальная плевра, соответственно ее топографии, может быть разделена на следующие части : реберная плевра, диафрагмальная плевра и медиастинальная плевра. Реберная и медиастинальная плевры образуют вместе часть париетального листка, имеющую с хирургической точки зрения особенно большое значение: свод плевры (cupula pleurae), который, возвышаясь над верхним отверстием грудной клетки в надключичную ямку, закрывает плевральную полость в сторону шеи. Отдельные части париетальной плевры переходят в другие без перерыва. Там, где перегиб имеет место под острым углом, между соседними частями париетальной плевры имеются углубления, синусы, являющиеся дополнительными пространствами плевральной полости, заполняемыми при дыхании. Проекция складок перегиба на поверхность указывает одновременно и границы плевры (рис. 28).
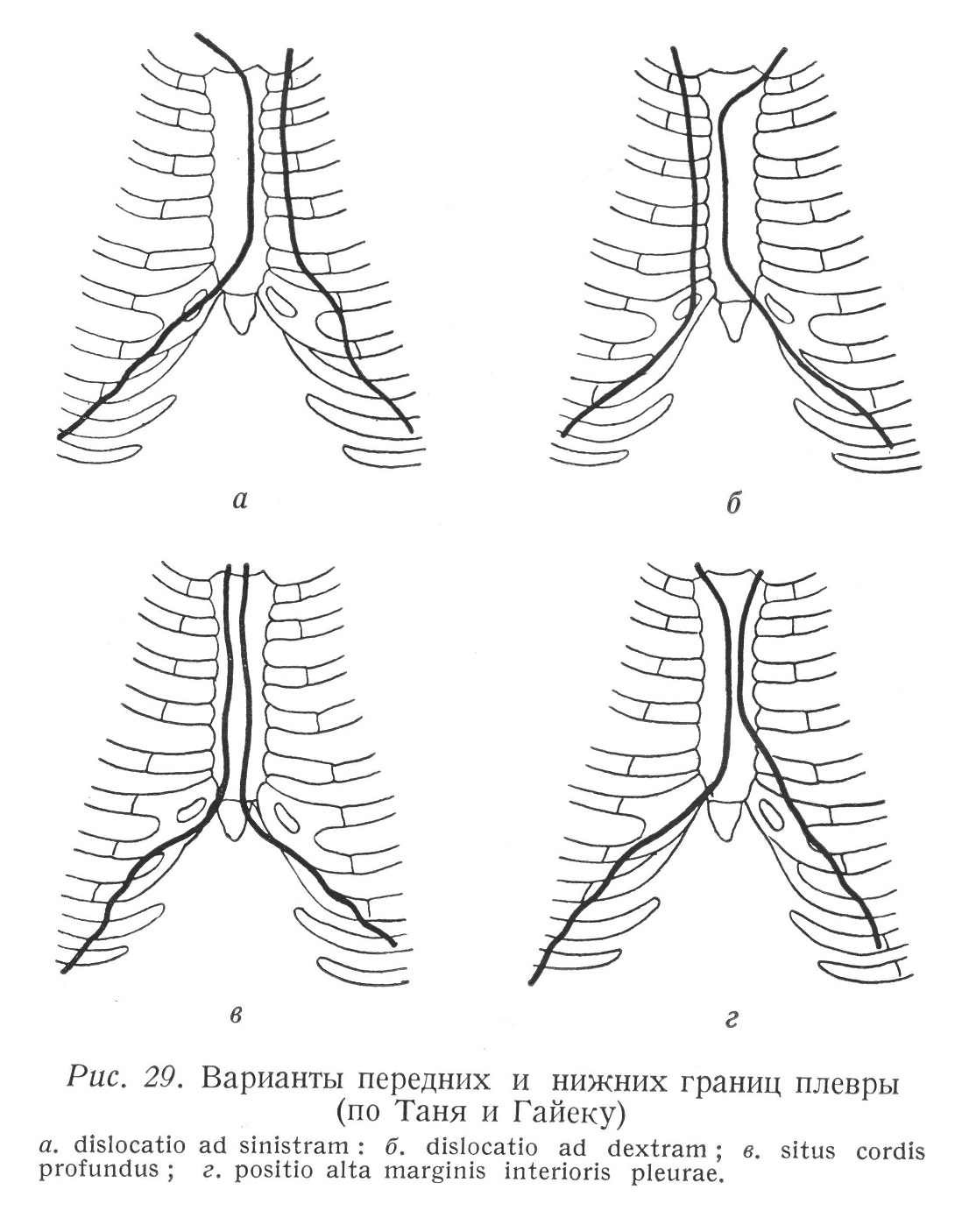
Переднюю границу плевры представляет складка перегиба реберной и медиастинальной частей плевры. Двухсторонняя передняя пограничная линия начинается от грудинно-ключичного сустава и проходит в направлении угла грудины. Таким образом за рукояткой грудины имеется лишенная плевры область, образующая треугольник, обращенный верхушкой вниз. В этом треугольнике находится зобная железа (area interpleurica sup. seu trigonum thymicum). С хирургической точки зрения это важная область, потому что тимэктомия может быть произведена снятием рукоятки грудины без открытия плевральных полостей. От середины угла Людовика передние границы плевры проходят за грудиной вниз по срединной линии, параллельно, обычно прилегая друг к другу, до уровня хряща 4-ого ребра. Двухсторонние складки перегиба располагаются друг возле друга или слабо и легко отделимо, или же тесно срастаясь (septum médiastinale). Между ними располагается lig. sternopericardiacum superius. В меньшей части случаев обе складки перегиба могут сдвигаться друг на друга, а в других случаях между ними может существовать расстояние в 1 — 1,5 см. Правосторонняя передняя граница плевры проходит за грудиной по срединной линии до мечевидного отростка, где она под открытым в латеральную сторону тупым углом переходит в нижнюю плевральную складку. Правосторонняя нижняя плевральная складка (между реберной плеврой и диафрагмальной плеврой) поворачивается наружу и вниз и проходит по линии седьмого грудинно-реберного сустава, пересекая по среднеключичной линии верхушку 8-ого ребра (границу между хрящом и костью), а в средней подмышечной линии пересекая 10-ое ребро или межреберье. Она заканчивается у остистого отростка XI 1-ого грудного позвонка. 12-ое ребро сзади пересекается линией перекладки приблизительно на середине ребра, так что латеральная сторона ребра расположена под складкой, а медиальная половина — над ней. Это расположение важно с точки зрения хирургического доступа к почке. Левосторонняя передняя плевральная складка идет по линии 4-ого ребра наружу и вниз, немного латерально от края грудины, к середине хряща б-ого ребра. Этот участок пересекает 4 — 5 — 6-ое или только 5 — 6-ое межреберья. Таким образом внизу тоже образуется свободная от плевры область треугольной формы (area interpleurica inf. seu trigonum pericardiacum). Верхушка треугольника обращена в сторону 4-ого или 5-ого межреберных пространств. Основание треугольника находится на уровне 6-ого или 7-ого реберного хряща. Trigonum pericardiacum может быть вскрыто в левом реберно-мечевидном углу (angulus costoxiphoideus), без повреждения плевры. Здесь производится пункция перикарда. Левосторонняя нижняя плевральная складка начинается от середины хряща б-ого ребра и проходит по направлению костно-реберной границы 7-ого ребра. Отсюда она проходит точно так же, как и правосторонняя нижняя плевральная складка. Она заканчивается возле остистого отростка ХII-ого грудного позвонка. По мнению Лушки (Luschka) дорзальный отрезок складки проходит обычно на половину ширины ребра глубже, чем справа. Задняя плевральная перекладка не такая острая, как передняя и нижняя. Реберная плевра, собственно говоря, не достигает позвонков, а только приближается к ним, потому что между реберной и медиастинальной складками перегиба плевры и между позвонками располагается сильно утолщенная внутригрудная фасция. Складка перегиба поэтому становится округленной. Местом перегиба следует считать ту линию, по которой реберная плевра отходит от грудной стенки. Поверхностная проекция этой линии проходит с обеих сторон по паравертебральной линии. Проходя вниз, где внутригрудная фасция менее выражена, правосторонняя складка лежит ближе к телу позвонка, а линия ее проекции находится возле остистых отростков. Слева же она, соответственно положению аорты, остается на паравертебральной линии и иногда может проходить даже на 1 см латерально от нее. Варианты Складки переднего перегиба проходят на отрезке между грудинно-ключичным суставом и уровнем 4-ого реберного хряща — как уже было указано — чаще всего по срединной линии или несколько влево от нее и соприкосаются друг с другом. В части случаев две складки перегиба могут совместно перемещаться вправо или влево, так что в этих случаях правая или левая складки перегиба уже проходят не за грудиной, а за межхрящевыми пространствами. Это имеет место особенно тогда, когда две складки перегиба не соприкасаются (рис. 29).
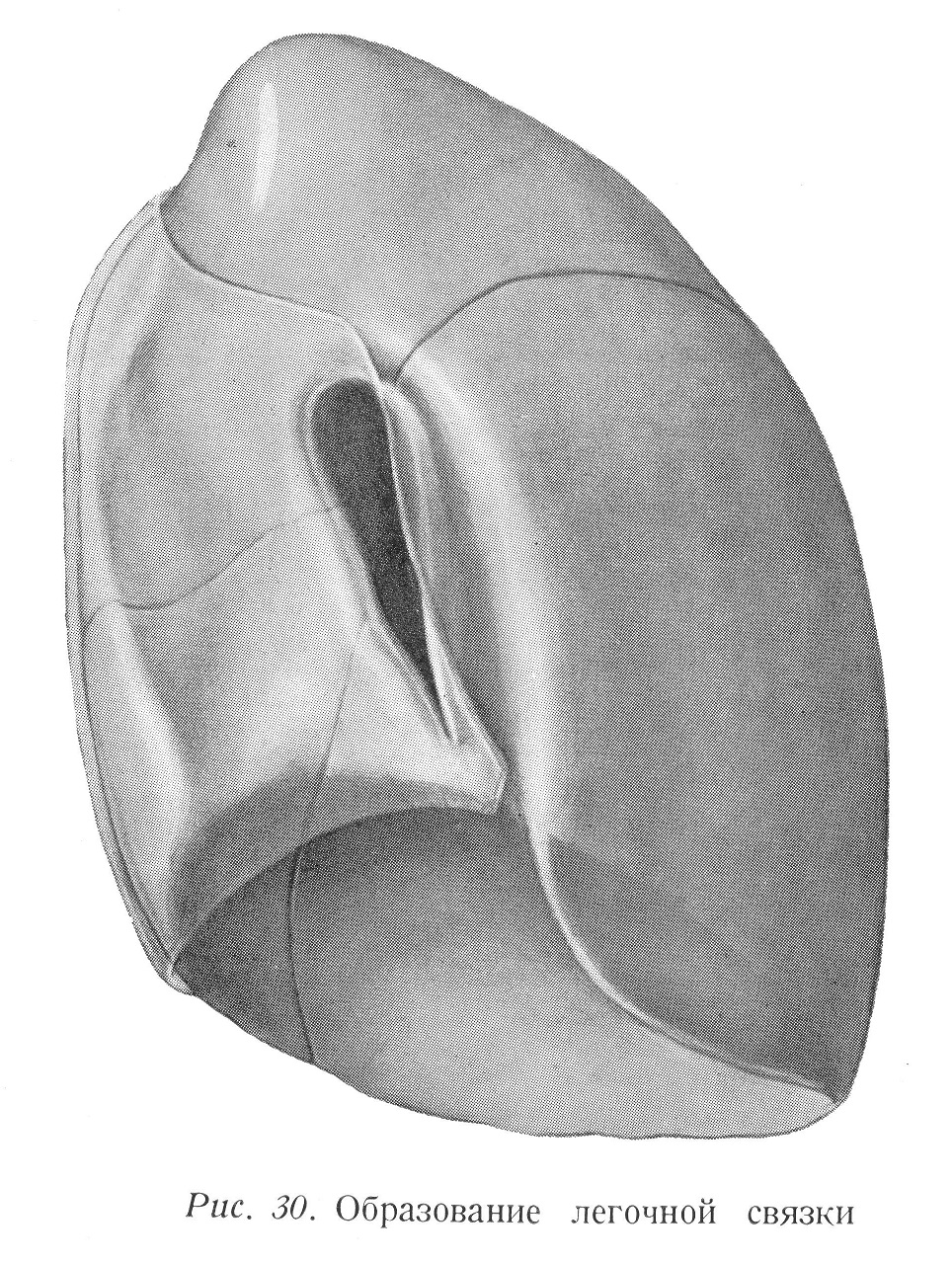
С хирургической точки зрения сдвиг в правую сторону имеет большое значение, потому что в этом случае нижний, свободный от плевры треугольник находится за грудиной (или за мечевидным отростком), т. е. невозможен экстраплевральный доступ (например, иглой для пункции) к перикарду через грудную стенку. При сдвиге влево перикардиальный треугольник, естественно, увеличивается. В другой группе случаев передние плевральные складки проходят вместе на внутренней стороне грудины до мечевидного отростка, т. е. левая плевральная складка не отходит влево, начиная с уровня 4-ого реберного хряща. В этом случае свободный от плевры нижний треугольник отсутствует, и исчезает также и абсолютная тупость сердца. Нижняя складка перегиба может проходить выше или ниже нормального. Разность между двумя крайними положениями составляет ширину в 1,5 — 2 межреберья. Высоко расположенная нижняя плевральная складка может проходить на костно-хрящевой границе 7-ого ребра или латерально от нее. В таких случаях нижняя складка перегиба плевры находится высоко над местом начала диафрагмы, spatium phrenicocostale расположено таким образом глубже. При глубоком положении нижняя складка перегиба проходит по направлению восходящей части 7-ого реберного хряща, пересекая 8-ой и 9-ый реберные хрящи и затем на костно-хрящевой границе 10-ого ребра, перегибаясь почти под правым углом, переходит на дорзальный участок. Положение дорзального участка также может быть различным. При высоком положении складка перегиба достигает позвоночника на уровне головки 11-ого ребра, при глубоком положении складка перегиба может доходить ниже 12-ого ребра и даже до уровня I-ого поясничного позвонка. Нижняя медиальная складка перегиба, образующаяся у линии встречи медиастинальной и диафрагмальной частей плевры, проходит сагиттально, но в это время следует за сагиттальной выпуклостью свода диафрагмы и за поперечной выпуклостью сердца. Lig. pulmonale обычно не доходит до френикомедиастинальной складки, а заканчивается над ней на расстоянии приблизительно 2 см. Париетальные части плевры Реберная плевра покрывает посредством внутригрудной фасции ребра и межреберные пространства, и отчасти также внутреннюю поверхность грудины. Гистологически фасция соответствует субсерозной ткани плевры и одновременно фиксирует плевру. В противоположность явлению, наблюдаемому у детей, у взрослых париетальная плевра сильнее всего фиксирована к надкостнице ребер, потому что внутригрудная фасция здесь довольно тонкая. Поэтому весьма трудно снимать с ребер реберную плевру, не повреждая ее. При патологических условиях, однако, под влиянием процессов, исходящих от легких или от плевры, внутригрудная фасция может утолщаться во много раз. Размножение соединительной ткани исходит от плевры и может в крайних случаях доходить до того, что фасция окружает париетальную плевру и легкие толстым слоем. В таком случае париетальная и висцеральная части плевры уже слиплись, поэтому при операции легкие приходится отделять от грудной стенки вместе с париетальной плеврой. Отделение производится целесообразно в наружном слое внутри-грудной фасции, близком к грудной стенке и еще довольно рыхлом, ибо — как было уже указано — стирающее слои размножение соединительной ткани идет изнутри наружу. Кровоснабжение реберной плевры обеспечивается межреберными сосудами, а также внутренней артерией и веной молочной железы. Лимфатические сосуды реберной плевры вливаются в грудинные лимфатические узлы или назад в межреберные лимфатические узлы. Медиастинальная плевра закрывает плевральную полость в сторону средостения. Внизу она переходит в диафрагмальную плевру, вентрально и дорзально — в реберную плевру. Наверху она продолжается в своде плевры, который образуется совместно с ею и реберной плеврой. От грудины она идет к боковой поверхности грудных позвонков, т. е. проходит сагиттально. Медиастинальная плевра тесно связана с образованиями средостения. Эти образования отчасти выпячивают плевру, отчасти же последняя образует между ними выемки. Плевра связана с перикардом тонким соединительнотканным слоем. Обнимая образования легочных хилусов, медиастинальная плевра переходит в легочную плевру. Передний и задний листки складки перегиба имеют с медиальной стороны вид перевернутой капли. Образования проникают в легкие у более широких верхних участков хилусов. Вентральный и дорзальный перегибающиеся плевральные листки прилегают под хилусом друг к другу и проходят в форме единого листка по направлению к диафрагме. Этот листок или связка называется ligamentum pulmonale (рис. 30).
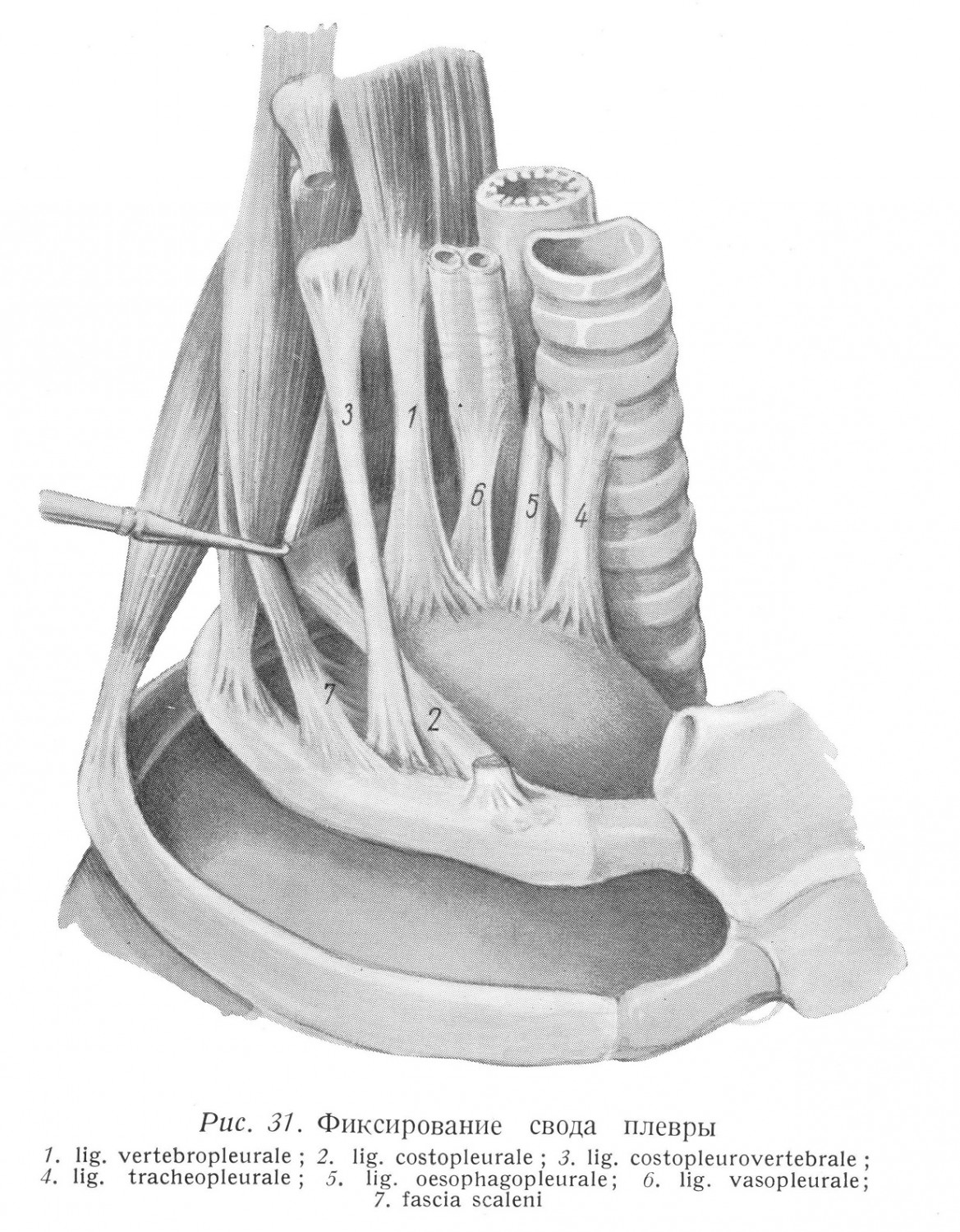
Ввиду того, что перегиб медиастинальной плевры в висцеральную плевру идет от верхнего края легочного хилуса до уровня 1 — 2 см над диафрагмой, естественно и liga- mentum pulmonale кончается там же, т. е. между покрывающей диафрагму плеврой и нижним краем связки имеется щель в 1 — 2 см. Практически все же положение таково, что легочная связка разделяет медиастинальную плевральную полость под легочным хилусом на переднюю и заднюю части. Образования вступают в состав легких приблизительно на середине медиастинальной поверхности легких, на уровне fissura interlobaris. Следовательно, идущая от хилуса вниз легочная связка всегда связывает висцеральную плевру нижней доли легкого с медиастинальной плеврой. В целях мобилизации нижней доли, легочную связку следует перерезать между двумя лигатурами. По сравнению с соседними медиастинальными образованиями, связка располагается на правой стороне за нижней полой веной, а на левой стороне — за задним листком париетального перикарда. Легочный хилус находится в общей фронтальной плоскости с задним листком сердечной сумки. Внутригрудная фасция может быть обнаружена также и под медиастинальной плеврой как соединительно-тканный состав средостения. Диафрагмальная плевра покрывает своды диафрагмы, за исключением спереди широкой, а сзади суживающейся поверхности диафрагмы, образующей основу средостения. Спереди размещается сердце. Сзади через диафрагму проходят образования заднего средостения. Внутригрудная фасция является находящимся под диафрагмальной плеврой тонким, но сильным листком. Она фиксирует плевру к диафрагме. Из-за положения сердца покрытая плеврой часть свода диафрагмы слева меньше, чем справа. Свод плевры Верхушки верхних долей легких покрыты сводами плевры. Свод плевры образуется совместно реберной и медиастинальной частями плевры. Легкие доходят наверху до 1-ого грудного позвонка. Ввиду того, что верхнее отверстие грудной клетки спереди ниже, чем сзади, легкие и своды плевры возвышаются спереди приблизительно на 2,5 см над медиальной третью ключицы в область надключичной ямки. Таким образом двухсторонний свод плевры закрывает две боковые части верхнего отверстия грудной клетки, в то время как средостение сообщается вдоль общих шейных и грудных органов или образований (пищевод, трахея, сосуды и т. д.) со средним межфасциальным соединительно-тканным пространством шеи — со spatium colli medium. Помимо свода плевры в покрытии грудной клетки участвует также и ряд других органов. Над плеврой располагается находящаяся также и здесь внутри- грудная фасция (fascia endothoracica), связанная с соединительно-тканным составом надключичной ямки. Фасция может быть настолько выражена, что Гайек говорит, помимо свода плевры, образуемого париетальной плеврой, также и о фиброзном своде, образуемом внутригрудной фасцией. Таким образом, париеталная плевра и фасция представляют собой отдельные слои, однако, тесно связанные друг с другом, как на грудной стенке, так и на диафрагме. Третий слой образований, закрывающий верхнее отверстие грудной клетки, представляют глубокие мышцы шеи. Передняя, средняя и задняя лестничные мышцы покрывают палаткообразно, но не полностью, свод плевры. Наконец, четвертый слой образуется глубокой фасцией шеи (fascia colli profunda [praevertebralis]). В то время как париетальная плевра фиксируется к грудной стенке одной только внутригрудной фасцией, в фиксировании свода плевры, не имеющего прочной основы, участвуют и другие факторы. Однако, и эти образования выполняют функцию фиксации и посредством внутригрудной фации. Важнейшие образования, фиксирующие свод плевры. Соединительнотканные связки, фиксирующие свод плевры к окружающим образованиям, представляют вместе значительную фиксирующую силу. Эти связки могут вступать в связь с плеврой двояким путем: они либо связывают между собой соседние кости или части костей и на своем пути прикрепляются также и к своду, либо, начинаясь от соседних костей или от фасции, переходят в фиброзный свод (рис. 31).
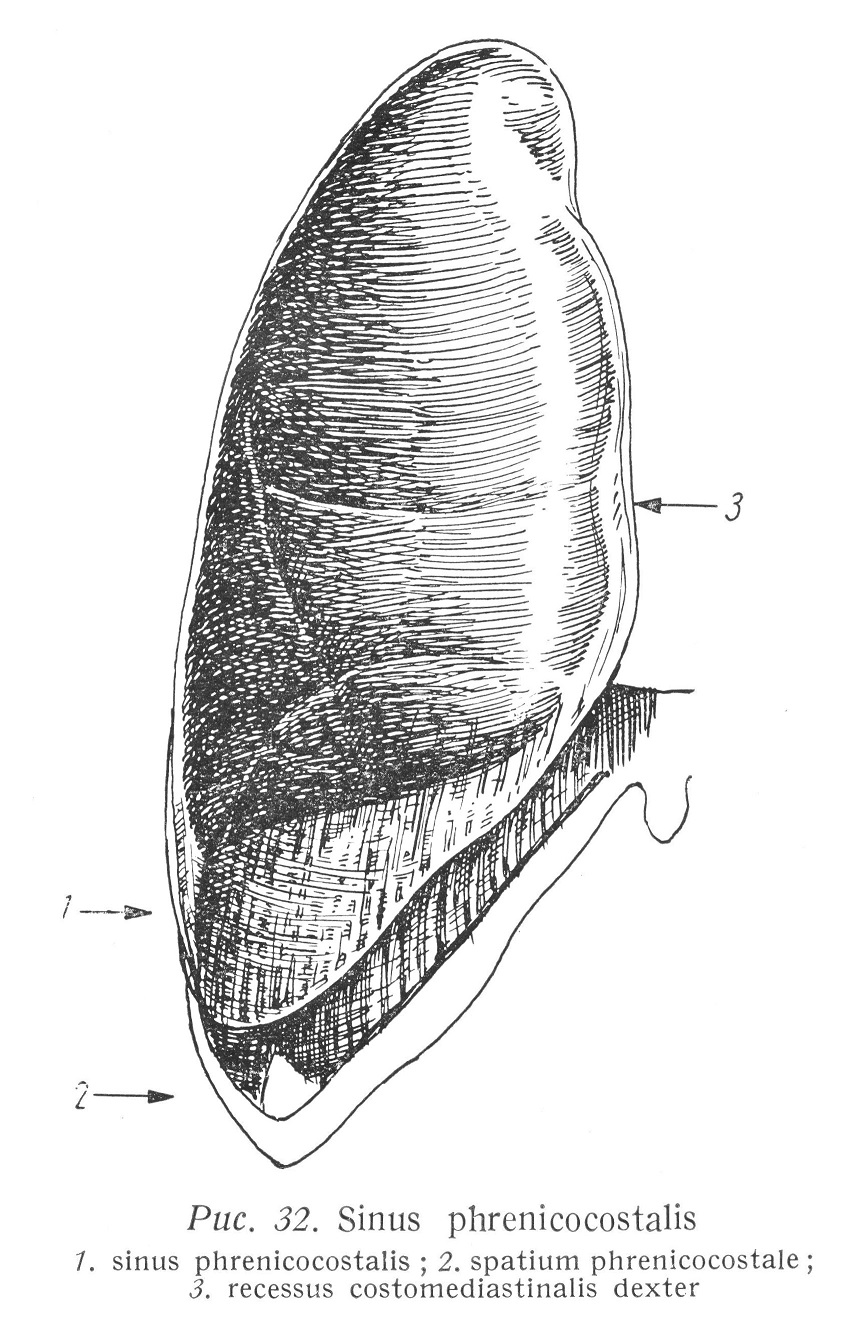
Ligamentum vertebropleurale начинается от превертебральной фасции и переходит в свод плевры. Ligamentum costopleurale (Zuckerkandl). Начинается от шейки 1-ого ребра и проходит, как апоневротическая пластинка, по реберной дуге ко внутреннему краю sulcus arteriae subclaviae. Ширина связки — 0,5 — 1 см. На своем пути она вступает в тесную связь с фиброзным сводом. Она проходит между последним шейным и первым грудным нервами. Ligamentum costopleurovertebrale. Связка идет от поперечного отростка VII-ого шейного позвонка по внутреннему краю вентрального отверстия 1-ого ребра и прикрепляется к краю sulcus arteriae subclaviae. Гайек считает название последних двух связок (lig. costo- et vertebropleurale) неправильным, потому что связки не доходят до собственной плевры, а вливаются в фиброзный свод. По его мнению, правильным названием является lig. costo- et transversocupulare. Рассматривая, однако, номенклатуру на основании функциональной точки зрения, нет сомнений, что упомянутые связки фиксируют свод плевры посредством внутригрудной фасции (фиброзного свода). Ligamentum tracheapleurale. Скопление перитрахеальной соединительной ткани, фиксирующей фиброзный свод к трахее. Ligamentum oesophago pleurale. Связка, соединяющая фасцию пищевода с фиброзным сводом. Ligamentum vasopleurale. Связка эта располагается между влагалищем крупных шейных сосудов и медиальной стороной фиброзного свода. Связка образуется средней и глубокой шейными фасциями. В фиксировании свода плевры участвуют и мышечные фасции. Иногда в образовании фиброзного свода участвует и сухожилие передней лестничной мышцы. Иногда в свод плевры переходит тонким сухожильным листком, располагаясь между плечевым сплетением и подключичной артерией, добавочная мышца: малая лестничная мышца (ш. scalenus minimus), берущая свое начало от processus costotransversarius VI 1-ого шейного позвонка. Обычно она заменяет lig. vertebropleurale. Встречается она приблизительно в 50%-ах случаев. (Окамото, Гафферль). Латерально в свод плевры могут вступать волокна от средней лестничной мышцы. Перечисленные связки и соединительно-тканные волокна образуют совместно или индивидуально меняющимся составом подвешивающую систему, эксцентрично прикрепляющую конусообразный свод плевры к окружности, и обеспечивают натягивание свода при изменениях внутригрудного давления и особенно при снижении давления, связанном с актом вдыхания. Связанные с дыханием движения свода плевры именно поэтому очень невелики. То же самое относится и к верхушкам легких. Синтопия свода плевры. Свод плевры находится в тесной связи с образованиями, располагающимися в его окружности. Дорзальные образования: Nervus thoracalis I. Нерв идет к плечевому сплетению. Truncus sympathicus resp. ganglion stellatum. Свод плевры прилегает к нижней и латеральной части узла. Шейка и головка 1-ого ребра находятся на дорзо-медиальной стороне свода. Медиальные образования: Медиально от свода располагаются длинная мышца шеи и пре- вертебральная фасция. Вентральные образования: У верхней части свода вентрально и в поперечном направлении проходит ствол подключичной артерии, внизу проходит 1-ое ребро. Со сводом связаны truncus costocervicalis a. subclaviae и его ветви. Truncus thyreocervicalis и a. vertebralis не связаны с плеврой. Вентральные образования, идущие в продольном направлении, следующие: внутренние артерия и вена молочной железы и диафрагмальный нерв (n. phrenicus), медиально на правой стороне правая безымянная вена (v. anonyma dextra), а также проходящий между безымянной веной и артерией блуждающий нерв (n. vagus); на левой стороне разветвление безымянной вены и за ним блуждающий нерв. Эти образования лежат на своде плевры. Из латеральных образований следует упомянуть о поднимающих ребра мышцах (mm. scaleni), соприкасающихся со сводом плевры. Грудной проток, идущий на левой стороне в углу между подключичной артерией и позвоночником, за lig. oesophagopleurale, в краниальном направлении лежит вблизи свода плевры, но отделен от него соединительной тканью. На правой стороне, в подобном положении, расположен за подключичной артерией, рядом с трахеей, задний лимфатический ствол средостения (truncus lymphaticus mediastinalis posterior). Вентрально от артерии, между правой безымянной веной и плеврой находится truncus lymphaticus mediastinalis anterior. Хирургическое обнажение свода плевры. К своду плевры можно подойти со стороны грудной полости, т. е. изнутри, или со стороны шеи, т. е. снаружи. Доступ со стороны грудной полости производится путем торакотомии. Обнажение снаружи производится спереди или сзади. Способ вмешательства зависит от его цели. Если мы хотим получить обзор об образованиях, окружающих свод плевры, то более целесообразно выбрать дорзальный подход ввиду того, что большие образования надключичной ямки находятся перед сводом плевры, т. е. на пути вентрального доступа. Если мы проводим по поводу каверн верхушек легких частичную торакопластику с удалением 1-ого и 2-ого ребер, то обычно выбираем одновременно как переднее, так и заднее внедрения (Хеллер [Heller]). При мобилизации передней верхней грудной стенки мы выбираем доступ спереди и в возможно большей степени удаляем вентро-латеральную часть 1-ого, 2-ого и возможно 3-его ребер (Граф [Graf], Шмидт [Schmidt] и др.). Для обозрения образований, окружающих свод плевры, мы производим дорзальный разрез вдоль вертебрального края лопатки, паравертебрально. После рассечения кожи следует перерезка волокон трапецевидной мышцы. Паравертебральный доступ дает возможность щадить добавочный нерв, вступающий в трапецевидную мышцу и проходящий вблизи лопатки. Между поднимающей лопатку и большой ромбовидной мышцами мы доходим до стенки грудной клетки. Прикрепление верхней задней зубчатой мышцы приходится снимать. Если площадь внедрения недостаточно велика, то приходится перерезать и большую ромбовидную мышцу по линии перерезки кожи и трапецевидной мышцы, чтобы пощадить иннервирующий ромбовидную мышцу nervus dorsalis scapulae. Прежде всего видно 2-ое ребро. 1-ое ребро находится более краниально и медиально, скрыто от глаза. Перерезкой задней лестничной мышцы 1-ое ребро может быть хорошо обнажено. Между самыми верхними частями средней лестничной мышцы и передней зубчатой мышцы выходит латеральный (длинный) грудной нерв (nervus thoracalis longus), идущий вниз по латеральной поверхности передней зубчатой мышцы. Резекция 1-ого ребра производится на участке между бугорком ребра и латеральным краем прикрепления передней лестничной мышцы. Свод плевры, подключичная артерия, плечевое сплетение и симпатический пограничный ствол хорошо видны. Плевральные синусы Синусы возникают соответственно складкам перегиба париетальной плевры в тех местах, где имеет место перегиб под острым углом. Возникающие таким образом плевральные синусы следует рассматривать запасными пространствами плевральной полости, которые при вдохе частично или полностью заполняются легкими (рис. 32).
Те складки перегиба или отрезки складок, где угол перегиба является тупым (или, возможно, острый угол с большим отверстием), — т. е. содержание складок не меняется в связи с фазами дыхания и таким образом эти места перегиба не могут считаться запасным пространством — называются не синусами, а выемками (recessus). В этом смысле мы различаем следующие синусы и выемки: Sinus phrenicocostalis. Синус возникает в углу образованном диафрагмой и реберной грудной стенкой, открытом в краниальном направлении, в котором реберная плевра переходит в диафрагмальную плевру. Синус идет в форме полукруга от б-ого реберного хряща до позвоночника, но его глубина меняется. У 6-ого реберного хряща она равна 2 см, на 8 см за средней подмышечной линией — 6 см, у самой глубокой точки, возле позвоночника — только 3 см. Глубина синуса связана с местами начала диафрагмы. Плевральная складка перегиба фиксируется фиброзным кольцом внутригрудной фасции, которая здесь называется fascia phrenicocostalis. Пункцию грудной полости следует производить у самой глубокой точки синуса. Складка перегиба плевры, однако, дорзально от передней подмышечной линии не заполняет полностью угла между диафрагмой и ребрами, так что под диафрагмально-реберным синусом находится свободное от плевры пространство, Spatium phrenicocostale, orpaниченное диафрагмой и грудной стенкой и заполненное внутригрудной фасцией. На уровне верхушки 12-ого ребра высота диафрагмально-реберного пространства соответствует величине межреберья. Синус доходит до 11-ого ребра. Нижний край легких находится при среднем положении у нижнего края 8-ого ребра, а при вдохе — на уровне нижнего края 10-ого ребра. Таким образом, легкие никогда не заполняют полностью диафрагмально-реберного синуса. Только верхняя часть синуса может считаться запасным пространством. Складка перегиба плевры, находящаяся на линии продолжения диафрагмально-реберного синуса и заполняющая угол между диафрагмой и позвоночником, образует диафрагмально-позвоночный синус (sinus phrenicovertebralis). На правой стороне синус доходит до непарной вены, а на левой стороне — до аорты. О реберно-медиастинальном синусе (sinus costomediastinalis) можно говорить только ниже уровня 4-ого ребра и в первую очередь на левой стороне. В области рукоятки грудины границы плевры и легких совпадают. Они ограничивают trigonum thymicum с латеральной стороны. Их положение не меняется при дыхании. На левой стороне под 4-ым ребром плевра и легкое следуют за выпуклостью сердца (fossa cardiaca, incisura cardiaca). Складка перегиба плевры проходит дальше между сердцем и грудной стенкой. Этот участок (на уровне 4 — 5-ого межреберья) может уже считаться синусом, служащим при вдохе добавочным пространством левостороннего переднего края легкого (lingula). Конечно, этот синус ни по своей глубине, ни по своему распространению не приближается к диафрагмально-реберному синусу. Его величина зависит от величины сердца, от его отношения к легкому и от расстояния между париетальной плеврой и передним краем легкого. Легкое, однако, никогда не заполняет его полностью. На правой стороне, при физиологических условиях, в вышеуказанном смысле мы не находим синуса. Передний край легкого практически всегда заполняет складку перегиба плевры. Угол перегиба почти прямой. Диафрагмально-медиастинальная выемка (recessus phrenicomediastinalis) образуется складкой перегиба диафрагмальной и медиастинальной плевры. Форма и величина выемки меняются и зависят исключительно от формы и топографии соседних органов. Выемка проходит сагиттально на сводах диафрагмы и сзади продолжается в диафрагмально-позвоночный синус или через него в диафрагмально-реберный синус. В области заднего средостения складка перегиба образует прямой или тупой угол. На правой стороне, за местом вливания нижней полой вены, выемка может быть более глубокой и может воспринимать иногда седьмой сегмент (recessus infracardiacus). Идя вперед, выемка следует за боковой выпуклостью сердца, и таким образом под сердцем складка перегиба образует острый угол. На левой стороне выемка обычно более глубокая, чем на правой стороне и иногда может отдавать короткий щелеобразный отросток в пространство между сердечной сумкой и диафрагмой (sinus phrenicomediastinalis). В качестве запасного пространства вряд ли можно считаться с этой выемкой, а при физиологических условиях — никогда. Recessus mediastinovertebralis. В противоположность предыдущим образованиям плевры, возникающим в углу встречи двух частей париетальной плевры, эта выемка образуется одной только медиастинальной плеврой. Собственно говоря, речь идет о выемке плеврального листка, которая в форме вертикальной складки может вдаваться в диафрагму, главным образом на правой стороне перед непарной веной в направлении пищевода, а на левой стороне в менее выраженной форме — перед аортой. Выемка видна только при лежачем положении. Из образований средостения пищевод слабо связан с позвоночником посредством брыжеечно-подобного образования. Это образование состоит из весьма близких друг к другу двухсторонних листков медиастинальной плевры и находящегося между ними соединительно-тканного вещества внутригрудной фасции. Эта пластинка фиксируется несколько влево от срединной линии. При лежачем положении пищевод лежит на позвоночнике, а при стоячем положении он отходит от него. Изменение положения пищевода медиастинальные плевральные листки компенсируют при помощи запасных складок. В лежачем положении складка выпячивается в направлении непарной вены или перед аортой в направлении средостения (за пищевод). Спереди она ограничивается с обеих сторон сверху легочными хилусами, а снизу — легочными связками. Это образование называется и sinus retrooesophageus. Оно располагается на уровне остистых отростков V — IX-ого грудных позвонков. Оно не может считаться запасным пространством, хотя по мнению Пернкопфа (Pernkopf) задний, округленный край легких эвентуально частично может попасть в открывающуюся выемку при глубоком вдохе. | |
|
| |
| Переглядів: 641 | | |
 Пошарова топографія. Шкіра підошвової поверхні стопи товста та міцно зрощена з підлеглим підошвовим апоневрозом (aponeurosis plantaris) за допомогою великої кількості сполучнотканинних перегородок, які пронизують підшкірну жирову клітковину. Підшкірна жирова клітковина добре розвинена в ділянці п'яткового горба і головок плеснових кісток, де вона виконує роль амортизатора. Завдяки її вираженій комірковій будові нагнійні проц... Читати далі... |